Penerbitan baru
Kajian menekankan keperluan untuk terapi khusus jenis sel untuk HIV
Ulasan terakhir: 02.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Penyelidik di Universiti Illinois telah menunjukkan kepentingan menyasarkan jenis sel tertentu dalam merawat HIV. Kajian mereka, yang diterbitkan dalam jurnal Proceedings of the National Academy of Sciences, adalah salah satu yang pertama melihat perbezaan atau kesan spesifik jenis sel modulasi latensi HIV pada sel myeloid, sejenis sel imun yang dihasilkan dalam sumsum tulang.
Salah satu halangan utama untuk menghapuskan jangkitan HIV ialah mengurus kependaman, atau tempoh di mana sel yang dijangkiti tidak aktif dan tidak dapat menghasilkan virus. Sel HIV terpendam berkumpul di dalam badan di tempat yang dikenali sebagai takungan. Takungan terpendam bermasalah kerana ia boleh mula menghasilkan virus pada bila-bila masa.
Pembasmian lengkap penyakit ini memerlukan penyingkiran semua sel terpendam dari badan atau rintangan kekal terhadap rangsangan pengaktifan. Walau bagaimanapun, pengaktifan semula boleh dicetuskan oleh pelbagai faktor, termasuk isyarat yang mengarahkan pembezaan sel myeloid.
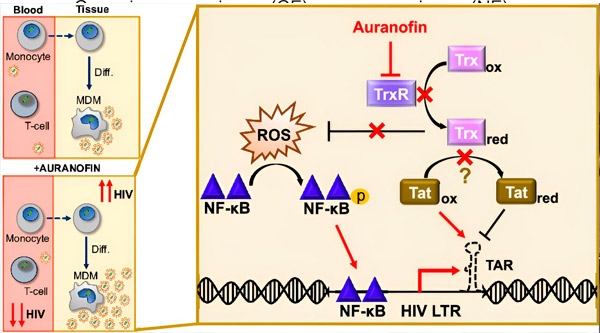
Kawal selia kependaman HIV dalam makrofaj terbitan monosit (MDM) mungkin menimbulkan risiko kepada penyebaran virus. Pembezaan monosit kepada makrofaj boleh mencetuskan pengaktifan semula HIV, yang berpotensi menggalakkan penyebaran virus dalam tisu (kiri atas). Calon klinikal, Auranofin, mengurangkan DNA virus dalam darah dan menggalakkan kependaman HIV dalam sel T dan monosit, tetapi menyebabkan pengaktifan semula HIV dalam MDM (kiri bawah). Dalam MDM, kami membuat hipotesis bahawa perencatan TrxR oleh Auranofin membawa kepada pengumpulan spesies oksigen reaktif (ROS), yang mendorong pengaktifan NF-κB dan pengaktifan promoter HIV LTR (kanan). Perencatan TrxR berpotensi mengurangkan pengurangan substrat, membolehkan protein Tat kekal teroksida secara keutamaan, di mana ia boleh mengikat TAR dan memulakan transkripsi HIV. Sumber: Prosiding Akademi Sains Kebangsaan (2024). DOI: 10.1073/pnas.2313823121
Selama bertahun-tahun, penyelidikan penawar HIV telah berpusat di sekitar dua pendekatan yang dikenali sebagai "kejutan dan bunuh" dan "sekat dan kunci." Yang pertama berfungsi dalam kombinasi dengan terapi antiretroviral untuk mengaktifkan sel yang dijangkiti secara laten dan membunuhnya melalui apoptosis, atau kematian sel yang diprogramkan, manakala yang terakhir memaksa sel yang dijangkiti ke dalam keadaan terpendam yang mendalam dari mana mereka tidak boleh mengaktifkan semula dengan sendirinya.
Penyelidikan mengenai teknik ini secara tradisinya tertumpu pada sejenis sel darah putih yang dipanggil sel T, yang merupakan sasaran utama jangkitan HIV. Walau bagaimanapun, takungan terpendam terdiri daripada lebih daripada sel T sahaja; sebenarnya, ia mengandungi berpuluh-puluh jenis sel yang berbeza, masing-masing mempunyai corak ekspresi gen HIV yang unik.
"Terdapat kepelbagaian besar sel, walaupun dalam satu keturunan, " kata Collin Kieffer, penolong profesor mikrobiologi dan pengarang kertas itu. "Kebolehubahan tindak balas dalam takungan ini meningkat dengan setiap jenis sel baharu."
Alexandra Blanco, seorang pelajar siswazah di makmal Kieffer, ingin mengkaji jenis sel yang telah terlepas dalam penyelidikan HIV tradisional. Memfokuskan pada sel myeloid, dia mencipta perpustakaan klon yang mengandungi 70 populasi monosit yang dijangkiti secara laten. Blanco kemudian menganalisis populasi klon dan tindak balas mereka terhadap pengaktifan. Tanggapan berbeza-beza secara meluas, menonjolkan kepelbagaian besar dalam satu jenis sel.
Pemerhatian ini menimbulkan persoalan baharu: adakah jenis sel yang berbeza benar-benar mempunyai tindak balas yang berbeza terhadap rawatan latensi HIV? Malah, penemuan mereka menunjukkan bahawa beberapa terapi kependaman HIV boleh menggalakkan kependaman dalam sel T dan monosit, sementara mereka boleh membalikkan kependaman dalam makrofaj.
"Tidak semua sel dalam badan adalah sama, " kata Kieffer. "Jadi masuk akal bahawa tidak semua sel yang dijangkiti akan bertindak balas terhadap virus dengan cara yang sama."
Kertas kerja mereka menyerlahkan keperluan untuk rawatan HIV masa depan untuk mempertimbangkan semua jenis sel dan bagaimana setiap sel mungkin bertindak balas terhadap terapi yang berpotensi.
Penemuan mereka dibina berdasarkan penyelidikan oleh Roy Dar, bekas profesor bioengineering Illinois yang makmalnya mengkaji heterogen dalam ekspresi gen HIV.
"Dia yang memulakannya, dan kami mengambil alihnya dan membinanya seperti sekarang ini," kata Kieffer. "Jadi kerjasama itu benar-benar memulakan keputusan ini. Ia bertukar menjadi hala tuju baharu untuk makmal kami, dan kami sangat teruja dengannya."
Penemuan tambahan dan tidak dijangka daripada analisis Blanco mendedahkan perubahan dalam saiz dan bentuk sel sebagai tindak balas kepada jangkitan, menunjukkan bahawa HIV boleh mengubah morfologi sel. Matlamat Blanco seterusnya adalah untuk mengenal pasti mekanisme biologi yang mendasari perubahan fenotip ini.
Kieffer dan ahli makmalnya juga tidak sabar untuk mengeluarkan semula keputusan mereka, yang kebanyakannya dilakukan dalam barisan sel, dalam sel primer. Menghasilkan semula keputusan dalam model yang lebih seperti manusia akan meningkatkan perkaitan klinikal kajian itu, jelas Kieffer.
"Kami ingin melakukan skrin yang lebih besar dalam sel T, monosit dan makrofaj untuk mengenal pasti ubat berpotensi yang mungkin berfungsi pada semua jenis sel ini, " kata Blanco. "Kami mungkin menemui lebih banyak molekul yang tidak berkelakuan dalam cara khusus jenis sel."
