Pakar perubatan artikel itu
Penerbitan baru
Kehamilan luar rahim
Ulasan terakhir: 04.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
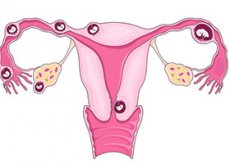
Dalam kehamilan biasa, telur yang disenyawakan bergerak ke bawah tiub fallopio ke arah rahim, di mana ia melekat pada dinding dan mula berkembang. Tetapi dalam keadaan yang dipanggil kehamilan ektopik, telur yang disenyawakan tidak sampai ke rahim, tetapi mula tumbuh di tempat lain, selalunya dalam tiub fallopio. Itulah sebabnya ia sering dipanggil kehamilan ektopik tiub.
Dalam kes yang jarang berlaku, telur melekat pada ovari, otot perut, atau saluran serviks. Tidak mustahil untuk menyelamatkan janin dalam kehamilan sedemikian. Jika telur mula tumbuh di dalam tiub fallopio, tiub tersebut mungkin rosak atau pecah, yang boleh mengakibatkan pendarahan teruk, malah boleh membawa maut. Jika anda telah didiagnosis dengan kehamilan ektopik, ia mesti ditamatkan serta-merta sebelum komplikasi berkembang.
Epidemiologi
Insiden kehamilan ektopik di Amerika Syarikat meningkat lebih daripada empat kali ganda dan kini 20 setiap 1,000 kehamilan.
Kehamilan luar rahim menyumbang 10% daripada kematian berkaitan kehamilan pada wanita di Amerika Syarikat. Kebanyakan kematian disebabkan oleh pendarahan dan berpotensi dicegah.
Sepanjang dekad yang lalu, terdapat trend yang jelas ke arah peningkatan kekerapan kehamilan ektopik. Fakta ini boleh dijelaskan dalam dua cara. Di satu pihak, kelaziman proses keradangan dalam organ genital dalaman sentiasa berkembang; bilangan campur tangan pembedahan pada tiub fallopio, yang dijalankan untuk mengawal selia melahirkan anak, semakin meningkat; bilangan wanita yang menggunakan kaedah kontraseptif intrauterin dan hormon semakin meningkat; inducer ovulasi semakin diperkenalkan ke dalam amalan merawat kemandulan. Sebaliknya, keupayaan diagnostik telah bertambah baik dalam beberapa tahun kebelakangan ini, membolehkan pengesanan kehamilan ektopik yang utuh dan juga menurun.
Pada masa ini, kehamilan ektopik berlaku dalam 0.8 hingga 2.4 kes bagi setiap 100 wanita yang telah melahirkan anak. Dalam 4-10% kes, ia diulang.
Punca kehamilan ektopik
Kehamilan luar rahim selalunya berlaku akibat kerosakan pada tiub fallopio. Telur yang disenyawakan tidak boleh sampai ke rahim dan oleh itu terpaksa melekat pada dinding tiub.
Provokator kehamilan ektopik:
- Merokok (lebih banyak anda merokok, lebih tinggi risiko kehamilan ektopik).
- Penyakit radang pelvis (akibat daripada klamidia atau gonorea) yang menyebabkan tisu parut terbentuk dalam tiub fallopio.
- Endometriosis, yang menyebabkan tisu parut terbentuk di dalam tiub fallopio.
- Pendedahan kepada estrogen sintetik (diethylstilbestrol) sebelum lahir.
- Kehamilan ektopik sebelumnya dalam tiub fallopio.
Campur tangan perubatan tertentu boleh meningkatkan risiko kehamilan ektopik:
- Pembedahan pada tiub fallopio di kawasan pelvis (tubal ligation) atau untuk membuang tisu parut.
- Rawatan kemandulan.
Kehamilan luar rahim dikaitkan dengan pengambilan ubat untuk mengovulasi lebih banyak telur. Para saintis belum mengetahui sama ada kehamilan ektopik disebabkan oleh hormon atau kerosakan pada tiub fallopio.
Jika anda hamil dan bimbang tentang kehamilan ektopik, anda harus diperiksa dengan teliti. Doktor tidak selalu bersetuju tentang faktor risiko untuk kehamilan ektopik, tetapi satu perkara yang jelas - risiko meningkat selepas sejarah kehamilan ektopik, pembedahan pada tiub fallopio, atau kehamilan dengan IUD.
Patogenesis
Implantasi telur yang disenyawakan di luar rongga rahim mungkin berlaku disebabkan oleh gangguan fungsi pengangkutan tiub fallopio, serta disebabkan oleh perubahan sifat telur yang disenyawakan itu sendiri. Gabungan kedua-dua faktor penyebab dalam perkembangan kehamilan ektopik adalah mungkin.
Persenyawaan telur oleh sperma dalam keadaan normal berlaku di bahagian fimbrial ampulla tiub fallopio. Oleh kerana pergerakan tiub peristaltik, seperti bandul dan bergelora, serta disebabkan oleh kelipan epitelium ciliated endosalpinx, telur yang disenyawakan yang pecah mencapai rongga rahim dalam 3-4 hari, di mana blastokista boleh kekal dalam keadaan bebas selama 2-4 hari. Kemudian, setelah kehilangan cangkang berkilat, blastokista menjunam ke dalam endometrium. Oleh itu, implantasi berlaku pada hari ke-20-21 kitaran haid 4 minggu. Gangguan fungsi pengangkutan tiub fallopio atau perkembangan pesat blastokista boleh menyebabkan implantasi telur yang disenyawakan proksimal ke rongga rahim.
Amalan menunjukkan bahawa disfungsi tiub paling kerap dikaitkan dengan proses keradangan mana-mana etiologi. Peranan utama dimainkan oleh jangkitan bukan spesifik, penyebarannya difasilitasi oleh pengguguran, kontrasepsi intrauterin, campur tangan diagnostik intrauterin, proses bersalin yang rumit dan tempoh selepas bersalin, dan apendisitis. Dalam beberapa tahun kebelakangan ini, kekerapan jangkitan klamidia yang tinggi telah didedahkan pada wanita yang dibedah untuk kehamilan ektopik. Bersama-sama dengan sifat keradangan gangguan struktur dan fungsi tiub fallopio, peranan endometriosis adalah sangat penting.
Kepentingan campur tangan pembedahan pada tiub fallopio dalam struktur faktor penyebab yang membawa kepada berlakunya kehamilan ektopik sentiasa meningkat. Malah pengenalan pembedahan mikro tidak menghapuskan bahaya sedemikian.
Aktiviti kontraktil tiub berkait rapat dengan sifat status hormon badan. Latar belakang hormon yang tidak menguntungkan pada wanita boleh disebabkan oleh pelanggaran peraturan kitaran haid dari sebarang sifat, umur, serta penggunaan ubat hormon eksogen yang menyumbang kepada pelanggaran atau induksi ovulasi.
Ketidakcukupan pembangunan blastokista ke tapak implantasi fisiologi dikaitkan dengan aktiviti biologi telur yang berlebihan itu sendiri, yang membawa kepada pembentukan trofoblas yang dipercepatkan dan kemungkinan nidasi, tidak sampai ke rongga rahim. Hampir mustahil untuk menentukan sebab perkembangan blastokista yang begitu pesat.
Dalam sesetengah kes, gangguan pengangkutan telur yang disenyawakan boleh dijelaskan oleh keanehan laluannya, sebagai contoh, penghijrahan luar telur selepas campur tangan pembedahan pada pelengkap: telur dari satu-satunya ovari melalui rongga perut masuk ke dalam satu-satunya tiub di seberang. Kes-kes penghijrahan transperitoneal spermatozoa dalam beberapa kecacatan organ genital dalaman telah diterangkan.
Dalam beberapa tahun kebelakangan ini, terdapat laporan tentang kemungkinan kehamilan tiub selepas persenyawaan in vitro dan pemindahan blastokista ke dalam rahim.
Tiub, ovari, rongga perut, dan juga tanduk asas rahim tidak mempunyai membran mukus dan submukosa yang kuat, yang dibangunkan secara khusus, ciri kehamilan fisiologi. Kehamilan ektopik progresif meregangkan bekas janin, dan vili korionik memusnahkan tisu asas, termasuk saluran darah. Bergantung pada lokasi kehamilan, proses ini boleh berjalan lebih cepat atau lebih perlahan, disertai dengan lebih atau kurang pendarahan.
Sekiranya telur yang disenyawakan berkembang di bahagian isthmic tiub, di mana ketinggian lipatan membran mukus kecil, pertumbuhan basotropik (utama) villi chorionic berlaku, yang dengan cepat memusnahkan lapisan mukosa, otot dan serous tiub, dan selepas 4-6 minggu ini membawa kepada penembusan dinding dengan kemusnahan yang kuat pada saluran dengan kemusnahan yang kuat. Penamatan kehamilan berlaku mengikut jenis pecah luaran bekas janin, iaitu pecahnya tiub hamil, yang disertai dengan pendarahan besar-besaran ke dalam rongga perut. Mekanisme yang sama digunakan untuk penamatan kehamilan yang dilokalkan di bahagian interstisial tiub. Walau bagaimanapun, disebabkan lapisan otot yang ketara mengelilingi bahagian tiub ini, tempoh kehamilan boleh menjadi lebih lama (sehingga 10-12 minggu atau lebih). Kehilangan darah akibat bekalan darah yang sangat maju ke kawasan ini semasa pecah bekas janin biasanya besar-besaran.
Integriti pinggir mesenterik tiub sangat jarang dilanggar. Dalam kes ini, telur yang disenyawakan dan darah yang terpancut berakhir di antara helaian ligamen yang luas. Kes kasuistik telah diterangkan di mana telur yang disenyawakan tidak mati, tetapi terus berkembang secara interligamen sehingga masa yang ketara.
Dalam kes penyetempatan ampullar kehamilan tiub, implantasi telur yang disenyawakan ke dalam lipatan endosalpinx (lampiran kolumnar atau akrotropik) adalah mungkin. Dalam kes ini, pertumbuhan vili korionik boleh diarahkan ke lumen tiub, yang 4-8 minggu selepas nidasi disertai dengan pelanggaran kapsul dalaman bekas janin, dan ini, seterusnya, membawa kepada pendarahan yang sedikit atau sederhana. Pergerakan antiperistaltik tiub boleh secara beransur-ansur mengeluarkan telur disenyawakan yang terpisah ke dalam rongga perut: pengguguran tiub berlaku. Apabila bahagian fimbrial tiub ditutup, darah mencurah ke dalam lumen tiub membawa kepada pembentukan hematosalpinx. Apabila lumen ampulla terbuka, darah yang mengalir keluar dari tiub dan menggumpal di kawasan corongnya boleh membentuk hematoma peritubular. Pendarahan berulang yang lebih banyak membawa kepada pengumpulan darah dalam kantung rekto-rahim dan pembentukan hematoma retro-rahim yang dipanggil, dipisahkan dari rongga perut oleh kapsul berserabut yang bersatu dengan gelung usus dan omentum.
Dalam kes yang sangat jarang berlaku, telur yang disenyawakan yang dikeluarkan dari tiub tidak mati, tetapi melekat pada peritoneum parietal atau visceral organ perut (paling kerap pada peritoneum kantung rekto-rahim). Kehamilan perut sekunder berkembang, yang boleh wujud untuk tempoh masa yang berbeza, sehingga kehamilan jangka penuh. Lebih jarang, telur yang disenyawakan boleh ditanam di dalam rongga perut terutamanya.
Kehamilan ovari jarang berlangsung lama. Biasanya terdapat pecah luaran bekas janin, disertai dengan pendarahan yang ketara. Sekiranya kehamilan berkembang di permukaan ovari, hasil seperti itu berlaku lebih awal. Dalam kes penyetempatan intrafolikular, gangguan berlaku kemudian.
Kehamilan serviks adalah bentuk kehamilan ektopik yang jarang berlaku tetapi berpotensi teruk kerana risiko pendarahan yang tinggi. Kehamilan serviks biasanya dirawat dengan methotrexate.
Gejala kehamilan ektopik
Dalam beberapa minggu pertama, kehamilan luar rahim menyebabkan simptom yang sama seperti kehamilan biasa: tiada haid, keletihan, loya dan kelembutan payudara.
Tanda-tanda utama kehamilan ektopik:
- Sakit di kawasan pelvis atau perut, yang mungkin akut dan berat sebelah, tetapi lama kelamaan boleh merebak ke seluruh rongga perut. Kesakitan meningkat dengan pergerakan atau ketegangan.
- Pendarahan faraj.
Jika anda rasa anda hamil dan mengalami mana-mana simptom di atas, dapatkan rawatan perubatan dengan segera.
Minggu pertama kehamilan ektopik tidak berbeza dengan kehamilan biasa. Dalam tempoh ini, perkara berikut diperhatikan:
- Ketiadaan kitaran haid.
- Sakit dada.
- Kepenatan.
- Loya.
- Kerap buang air kecil.
Tetapi jika kehamilan ektopik berterusan, gejala lain timbul, termasuk:
- Sakit pada organ pelvis atau rongga perut (biasanya 6-8 minggu selepas tamat kitaran haid). Kesakitan bertambah dengan pergerakan atau ketegangan, boleh menjadi akut, sebelah pihak, dan akhirnya merebak ke seluruh rongga perut.
- Pendarahan faraj sederhana hingga berat.
- Sakit semasa hubungan seksual atau pemeriksaan fizikal oleh doktor.
- Sakit di bahagian bahu akibat pendarahan ke kawasan perut akibat kerengsaan diafragma.
Gejala kehamilan ektopik awal dan keguguran selalunya sama.
Biasanya, pada awal kehamilan, telur yang disenyawakan bergerak ke bawah tiub fallopio ke arah rahim, di mana ia melekat pada dinding dan mula berkembang. Tetapi dalam 2% kehamilan yang didiagnosis, telur yang disenyawakan akan bersarang di luar rahim, mengakibatkan kehamilan ektopik.
Dalam kehamilan ektopik, janin tidak boleh berkembang untuk masa yang lama, tetapi mencapai saiz sedemikian sehingga menyebabkan pecah tiub dan pendarahan, yang boleh membawa maut kepada ibu. Seorang wanita yang mempunyai gejala kehamilan luar rahim memerlukan rawatan perubatan segera. Dalam kebanyakan kes kehamilan ektopik, telur yang disenyawakan melekat pada tiub fallopio. Dalam kes yang jarang berlaku:
- Telur melekat dan mula tumbuh di ovari, di saluran serviks, atau di rongga perut (tidak termasuk organ pembiakan).
- Satu atau lebih telur berkembang di dalam rahim, manakala telur lain (atau beberapa) tumbuh dalam tiub fallopio, saluran serviks, atau rongga perut.
- Dalam kes yang sangat jarang berlaku, telur mula berkembang di dalam rongga perut selepas rahim telah dikeluarkan (histerektomi).
Bila hendak mendapatkan bantuan perubatan?
Jika anda menjangkakan bayi, perhatikan dengan teliti simptom yang mungkin menunjukkan kehamilan ektopik, terutamanya jika anda terdedah kepadanya.
Untuk pendarahan faraj dan sakit perut akut (sebelum atau selepas diagnosis kehamilan atau semasa rawatan kehamilan ektopik):
- hubungi ambulans;
- pergi tidur dan berehat;
- Jangan membuat sebarang pergerakan mengejut sehingga doktor anda menilai keadaan kesihatan anda.
Jika anda mengalami sakit perut kecil yang berterusan, hubungi doktor anda.
 [ 19 ]
[ 19 ]
Pemerhatian
Memerhati bermakna menunggu sedikit dan melihat sama ada keadaan bertambah baik. Tetapi dalam kes kehamilan ektopik, kerana risiko kematian, anda tidak boleh tinggal di rumah dan menunggu keajaiban. Hubungi ambulans dengan segera apabila tanda-tanda awal kehamilan ektopik.
Pakar untuk dihubungi
- pakar sakit puan
- doktor keluarga
- doktor kecemasan
Sekiranya kehamilan ektopik didiagnosis, rawatan dijalankan oleh pakar sakit puan.
Borang
Mengikut penyetempatan |
Dengan aliran |
| tiub (ampullary, isthmic, interstitial); ovari; perut; serviks-istmik | progresif; pengguguran tiub; tiub fallopio pecah; beku |
Tidak seperti ICD-10, dalam kesusasteraan domestik kehamilan tiub dibahagikan kepada:
- ampula;
- isthmic;
- interstisial.
Kehamilan tiub interstisial menyumbang kurang daripada 1% daripada kehamilan ektopik. Pesakit dengan kehamilan tiub interstisial dalam kebanyakan kes mendapatkan rawatan perubatan lewat daripada kehamilan ampulla atau isthmic. Insiden kehamilan dalam sudut rahim meningkat kepada 27% pada pesakit dengan sejarah salpingektomi dan IVF dan PE. Kehamilan tiub interstisial dikaitkan dengan kebanyakan kematian akibat kehamilan luar rahim secara umum, kerana ia sering menjadi rumit dengan pecah rahim.
Kehamilan ovari dibahagikan kepada:
- berkembang di permukaan ovari;
- berkembang secara intrafolikular.
Kehamilan perut dibahagikan kepada:
- primer (implantasi dalam rongga perut berlaku pada mulanya);
- menengah.
Bergantung pada lokasi implantasi telur yang disenyawakan, kehamilan ektopik dibahagikan kepada tiub, ovari, terletak di tanduk asas rahim, dan perut. Di antara semua kes kehamilan tiub, bergantung pada lokasi bekas janin, terdapat ampullar, isthmic dan interstitial. Kehamilan ovari boleh diperhatikan dalam dua varian: berkembang di permukaan ovari dan di dalam folikel. Kehamilan ektopik perut dibahagikan kepada primer (implantasi pada mulanya berlaku pada peritoneum parietal, omentum atau mana-mana organ rongga perut) dan sekunder (lekatan telur yang disenyawakan dalam rongga perut selepas dikeluarkan dari tiub fallopio). Kehamilan ektopik dalam tanduk asas rahim, secara tegasnya, harus dikaitkan dengan kepelbagaian ektopik kehamilan rahim, tetapi keanehan kursus klinikalnya memaksa kita untuk mempertimbangkan penyetempatan ini dalam kumpulan varian proksimal kehamilan ektopik.
Di antara semua jenis kehamilan ektopik, adalah kebiasaan untuk membezakan antara bentuk biasa dan jarang berlaku. Yang pertama termasuk penyetempatan ampullar dan isthmic kehamilan tiub, yang menyumbang 93-98.5% daripada kes. Penyetempatan ampullar kehamilan tiub agak lebih biasa daripada isthmic.
Bentuk kehamilan ektopik yang jarang berlaku termasuk interstisial (0.4-2.1%), ovari (0.4-1.3%), dan perut (0.1-0.9%). Lebih jarang kehamilan ektopik berkembang di tanduk asas rahim (0.1-0.9%) atau dalam tiub fallopio aksesori. Kasuistri termasuk kes-kes kehamilan berganda yang sangat jarang berlaku dengan pelbagai penyetempatan: gabungan rahim dan tiub, tiub dua hala, dan kombinasi lain penyetempatan ektopik ovum.
Penyetempatan bekas janin ektopik berkait rapat dengan ciri-ciri perjalanan klinikal penyakit, di antaranya bentuk progresif dan terjejas dibezakan. Gangguan kehamilan boleh berlaku oleh jenis pecah luaran bekas janin: pecah ovari, tanduk asas rahim, bahagian celahan tiub fallopio, selalunya - bahagian isthmic, jarang - bahagian ampullar. Jenis gangguan kehamilan kedua ialah pecah dalaman bekas janin, atau pengguguran tiub. Jenis ini paling kerap berlaku dalam gangguan kehamilan yang terletak di bahagian ampullar tiub. Dalam tahun-tahun kebelakangan ini, disebabkan peningkatan keupayaan diagnostik, terdapat kecenderungan untuk mengasingkan bentuk kehamilan ektopik yang mundur.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Kehamilan perut
Ia dianggap sebagai bentuk kehamilan ektopik yang jarang berlaku (0.3-0.4%). Penyetempatan kehamilan perut berbeza-beza: omentum, hati, ligamen sacrouterine, kantung rectouterine. Ia boleh menjadi primer (implantasi berlaku di dalam organ perut) dan sekunder (pada mulanya, implantasi berlaku di dalam tiub, dan kemudian, akibat pengguguran tiub, telur yang disenyawakan dikeluarkan dari tiub dan ditanam semula di rongga perut). Perbezaan ini adalah kepentingan teori semata-mata, dan implantasi awal hanya boleh ditubuhkan dengan pemeriksaan histologi, kerana pada masa pembedahan tiub sudah tidak berubah secara makroskopik.
Kehamilan perut, baik primer dan sekunder, sangat jarang berlaku. Kehamilan primer progresif boleh dikatakan tidak didiagnosis; penamatannya memberikan gambaran kehamilan tiub yang terganggu.
Kehamilan perut sekunder berlaku selepas pengguguran tiub atau tiub pecah, dan sangat jarang selepas rahim pecah. Kehamilan perut boleh dibawa ke peringkat seterusnya, yang menimbulkan ancaman serius kepada kehidupan wanita, dan janin jarang berdaya maju. Lebih separuh daripada janin mempunyai kecacatan perkembangan.
Kehamilan perut sekunder boleh disyaki pada wanita yang mengalami episod sakit perut bawah pada peringkat awal, disertai dengan pelepasan berdarah kecil dari faraj. Aduan biasa wanita tentang pergerakan janin yang menyakitkan. Semasa pemeriksaan luaran pesakit, adalah mungkin untuk mengesan kedudukan janin yang tidak normal. Bahagian kecilnya boleh diraba dengan jelas. Tiada pengecutan bekas janin, yang biasanya ditentukan oleh palpasi. Semasa pemeriksaan dalaman, perhatian harus diberikan kepada anjakan serviks ke atas dan ke sisi. Dalam sesetengah kes, adalah mungkin untuk meraba rahim secara berasingan daripada bekas janin. Pengimbasan ultrabunyi mendedahkan ketiadaan dinding rahim di sekeliling kantung amniotik.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Kehamilan ovari
Salah satu bentuk kehamilan ektopik yang jarang berlaku, kekerapannya ialah 0.1-0.7%. Terdapat dua bentuk kehamilan ini: intrafollicular dan epiphoral. Dalam bentuk intrafolikular, persenyawaan dan implantasi berlaku dalam folikel, dalam bentuk epifora - pada permukaan ovari.
Kehamilan serviks
Insiden berkisar antara 1 dalam 2,400 hingga 1 dalam 50,000 kehamilan. Risiko dianggap meningkat dengan pengguguran sebelumnya atau pembedahan cesarean, sindrom Asherman, penggunaan ibu diethylstilbestrol semasa kehamilan, fibroid rahim, persenyawaan in vitro, dan pemindahan embrio. Tanda-tanda ultrabunyi kehamilan serviks:
- ketiadaan telur yang disenyawakan dalam rahim atau telur disenyawakan palsu;
- hyperechogenicity endometrium (tisu desidua);
- heterogeniti miometrium;
- rahim berbentuk jam pasir;
- pelebaran saluran serviks;
- telur yang disenyawakan dalam saluran serviks;
- tisu plasenta dalam saluran serviks;
- os dalaman tertutup.
Selepas mengesahkan diagnosis, jenis darah dan faktor Rh ditentukan, kateter vena dimasukkan, dan persetujuan bertulis pesakit untuk penghapusan rahim, jika perlu, diperolehi. Semua ini disebabkan oleh risiko tinggi pendarahan besar-besaran. Terdapat laporan tentang keberkesanan methotrexate intra-amniotik dan sistemik dalam kehamilan serviks. Diagnosis kehamilan serviks selalunya dibuat hanya semasa kuretase diagnostik untuk pengguguran yang disyaki sedang berlangsung atau pengguguran tidak lengkap, apabila pendarahan yang banyak telah bermula. Untuk menghentikan pendarahan, bergantung pada keamatannya, tamponade faraj yang ketat, jahitan fornics faraj sisi, penggunaan jahitan bulat pada serviks, pemasukan kateter Foley ke dalam saluran serviks dan inflasi manset digunakan. Embolisasi saluran pendarahan, ligasi rahim atau arteri iliac dalaman juga digunakan. Jika semua langkah di atas tidak berkesan, penghapusan rahim dilakukan.
Kehamilan di tanduk asas rahim
Berlaku dalam 0.1–0.9% kes. Secara anatomi, kehamilan ini boleh diklasifikasikan sebagai rahim, tetapi disebabkan fakta bahawa dalam kebanyakan kes tanduk asas tidak mempunyai kaitan dengan faraj, secara klinikal kehamilan seperti itu berlaku sebagai ektopik.
Kehamilan dalam tanduk asas, yang mempunyai lapisan otot yang tidak cukup berkembang dan membran mukus yang tidak mencukupi, berlaku di bawah keadaan berikut: rongga tanduk berkomunikasi dengan tiub fallopio, fasa desquamation tidak berlaku dalam membran mukus dan, oleh itu, hematometra tidak terbentuk, yang menghalang implantasi telur yang disenyawakan. Mekanisme penembusan blastokista ke dalam rongga tanduk asas nampaknya dikaitkan dengan penghijrahan transperitoneal spermatozoa atau telur.
Kehamilan progresif didiagnosis sangat jarang. Ia boleh disyaki berdasarkan data luar biasa dari pemeriksaan ginekologi dalaman: rahim yang diperbesarkan (pada terma melebihi 8 minggu, tidak konsisten dengan tempoh kelewatan haid) terpesong ke sisi; di sisi yang bertentangan, pembentukan tidak menyakitkan seperti tumor dengan konsistensi lembut ditentukan, disambungkan ke rahim oleh tangkai tebal. Pemeriksaan ultrabunyi atau laparoskopi memberikan bantuan yang tidak ternilai.
Gangguan kehamilan berlaku sebagai pecah luar bekas janin, disertai dengan pendarahan yang banyak dan memerlukan campur tangan pembedahan kecemasan. Skop operasi dalam kes biasa ialah penyingkiran tanduk asas bersama dengan tiub fallopio bersebelahan.
Kehamilan intraligamen
Ia menyumbang 1 dalam 300 kes kehamilan ektopik. Ia biasanya berlaku secara kedua, apabila tiub fallopio pecah di sepanjang tepi mesenterik dan ovum menembusi antara lapisan ligamen luas. Kehamilan intraligamen juga mungkin dengan fistula yang menghubungkan rongga rahim dan parametrium. Plasenta boleh terletak pada rahim, pundi kencing, atau dinding pelvis. Sekiranya mustahil untuk mengeluarkan plasenta, ia ditinggalkan. Terdapat laporan kejayaan melahirkan kehamilan intraligamen jangka penuh.
Varian jarang kehamilan ektopik
Gabungan kehamilan intrauterin dan ektopik
Kekerapan, menurut penulis yang berbeza, adalah dari 1 dalam 100 hingga 1 dalam 30,000 kehamilan. Ia lebih tinggi selepas induksi ovulasi. Setelah mengenal pasti telur yang disenyawakan dalam rahim, telur yang disenyawakan kedua sering diabaikan semasa ultrasound. Keputusan pelbagai kajian subunit beta hCG tidak berbeza daripada yang dalam kehamilan biasa. Dalam kebanyakan kes, pembedahan dilakukan untuk kehamilan ektopik dan kehamilan rahim tidak terganggu. Ia juga mungkin untuk memasukkan kalium klorida ke dalam telur yang disenyawakan yang terletak di dalam tiub fallopio (semasa laparoskopi atau melalui forniks faraj sisi). Methotrexate tidak digunakan.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Kehamilan ektopik berganda
Ia lebih jarang berlaku daripada gabungan kehamilan dalam rahim dan luar rahim. Terdapat banyak varian yang diketahui tentang bilangan dan lokasi telur yang disenyawakan. Kira-kira 250 kes kehamilan kembar ektopik telah diterangkan. Dalam kebanyakan kes, ini adalah kehamilan tiub ampula atau isthmic, tetapi kehamilan ovari, tiub interstisial, dan perut juga telah diterangkan. Kehamilan kembar dan kembar tiga ektopik adalah mungkin selepas pemotongan tiub fallopio dan EP. Rawatan adalah sama seperti untuk kehamilan tunggal.
Kehamilan selepas histerektomi
Jenis kehamilan ektopik yang paling jarang berlaku ialah kehamilan selepas histerektomi faraj atau abdomen. Implantasi embrio dalam tiub fallopio berlaku sejurus sebelum atau pada hari pertama selepas pembedahan. Kehamilan ektopik boleh berlaku pada bila-bila masa selepas pembedahan jika terdapat komunikasi antara rongga perut dan tunggul serviks atau faraj.
Kehamilan ektopik kronik
Ini adalah keadaan apabila telur yang disenyawakan tidak tersusun sepenuhnya selepas kematian, dan vili korionik yang berdaya maju kekal dalam tiub fallopio. Kehamilan ektopik kronik berlaku apabila rawatan tidak dijalankan atas sebab tertentu. Villi korionik menyebabkan pendarahan berulang di dinding tiub fallopio, ia secara beransur-ansur meregang, tetapi biasanya tidak pecah. Dengan kehamilan ektopik kronik, 86% pesakit melaporkan sakit di bahagian bawah abdomen, 68% - pelepasan berdarah dari saluran kemaluan. Kedua-dua gejala diperhatikan dalam 58% wanita. Dalam 90% pesakit, haid tidak hadir selama 5-16 minggu (secara purata 9.6 minggu), hampir semuanya mempunyai pembentukan volumetrik dalam pelvis kecil. Kadangkala, dengan kehamilan ektopik kronik, mampatan ureter atau halangan usus berlaku. Kaedah yang paling bermaklumat untuk mendiagnosis kehamilan ektopik kronik adalah ultrasound. Kepekatan serum β-subunit hCG adalah rendah atau normal. Salpingektomi ditunjukkan. Keradangan aseptik yang disertakan membawa kepada proses lekatan, dan oleh itu ovari sering perlu dikeluarkan bersama dengan tiub fallopio.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Pemulihan spontan
Dalam sesetengah kes, kehamilan ektopik berhenti berkembang dan telur yang disenyawakan secara beransur-ansur hilang, atau pengguguran tiub lengkap berlaku. Rawatan pembedahan tidak diperlukan. Kekerapan hasil seperti kehamilan ektopik dan keadaan yang terdedah kepadanya tidak diketahui. Ia juga mustahil untuk menganggarkan prognosisnya. Kandungan β-subunit hCG tidak boleh berfungsi sebagai panduan.
Kehamilan ektopik yang berterusan
Diperhatikan selepas operasi memelihara organ pada tiub fallopio (salpingotomi dan pengguguran tiub tiruan). Pemeriksaan histologi biasanya tidak menunjukkan embrio, dan vili korionik ditemui dalam lapisan otot. Implantasi berlaku secara medial dari parut pada tiub fallopio. Implantasi vili korionik dalam rongga perut adalah mungkin. Baru-baru ini, kejadian kehamilan ektopik berterusan telah meningkat. Ini dijelaskan oleh penggunaan meluas operasi memelihara organ pada tiub fallopio. Secara ciri, tiada penurunan dalam subunit beta hCG selepas pembedahan. Adalah disyorkan untuk menentukan subunit beta hCG atau progesteron pada hari ke-6 selepas pembedahan dan kemudian setiap 3 hari. Risiko kehamilan ektopik yang berterusan bergantung pada jenis pembedahan, kepekatan awal subunit beta hCG, umur kehamilan dan saiz ovum. Kelewatan haid kurang daripada 3 minggu dan diameter kantung janin kurang daripada 2 cm meningkatkan risiko kehamilan ektopik yang berterusan. Dalam kehamilan ektopik yang berterusan, kedua-dua pembedahan (salpingotomi berulang atau, lebih kerap, salpingektomi) dan rawatan konservatif (methotrexate) dilakukan. Ramai penulis lebih suka rawatan konservatif, kerana vili korionik mungkin terletak bukan sahaja dalam tiub fallopio dan, oleh itu, tidak selalu dikesan semasa pembedahan berulang. Dalam kes gangguan hemodinamik, pembedahan ditunjukkan.
Komplikasi dan akibatnya
Kehamilan luar rahim boleh pecah tiub fallopio, mengurangkan peluang kehamilan berikutnya.
Kehamilan luar rahim perlu didiagnosis lebih awal untuk keselamatan wanita itu dan untuk mengelakkan pendarahan yang teruk. Kehamilan luar rahim berlubang memerlukan pembedahan segera untuk menghentikan pendarahan teruk dalam rongga perut. Tiub fallopio yang pecah dikeluarkan sepenuhnya atau sebahagiannya.
 [ 40 ]
[ 40 ]
Diagnostik kehamilan ektopik
Jika anda mengesyaki anda hamil, beli ujian kehamilan atau ambil ujian air kencing. Untuk menentukan sama ada anda mengalami kehamilan ektopik, doktor anda akan:
- akan menjalankan pemeriksaan organ pelvis untuk menentukan saiz rahim dan kehadiran pembentukan dalam rongga perut;
- akan menetapkan ujian darah untuk mengesan hormon kehamilan (ujian diulang selepas 2 hari). Pada peringkat awal kehamilan, tahap hormon ini meningkat dua kali ganda setiap dua hari. Tahap yang rendah menunjukkan anomali - kehamilan ektopik.
- Ultrasound menunjukkan imej organ dalaman. Doktor mendiagnosis kehamilan pada 6 minggu dari kitaran haid terakhir.
Dalam kebanyakan kes, kehamilan ektopik boleh ditentukan melalui pemeriksaan faraj, ultrasound, dan ujian darah. Jika anda mempunyai simptom kehamilan ektopik, anda harus:
- menjalani pemeriksaan faraj, di mana doktor akan menentukan kesakitan pada rahim atau tiub fallopio, dan peningkatan saiz rahim lebih besar daripada biasa;
- mempunyai ultrasound (transvaginal atau abdominopelvic), yang memberikan imej yang jelas tentang organ dan strukturnya di bahagian bawah abdomen. Pemeriksaan transvaginal (ultrasound) adalah cara yang lebih dipercayai untuk mendiagnosis kehamilan, yang boleh ditentukan seawal 6 minggu selepas haid terakhir. Dalam kes kehamilan ektopik, doktor tidak akan melihat tanda-tanda embrio atau janin dalam rahim, tetapi ujian darah akan menunjukkan tahap hormon yang tinggi.
- Lakukan ujian darah anda dua kali atau lebih untuk mengukur tahap hormon (human chorionic gonadotropin) dengan jarak 48 jam. Semasa minggu pertama kehamilan normal, tahap hormon ini meningkat dua kali ganda setiap dua hari. Tahap yang rendah atau sedikit meningkat menunjukkan kehamilan ektopik atau keguguran. Sekiranya tahap hormon ini terlalu rendah, ujian tambahan perlu dilakukan untuk menentukan puncanya.
Laparoskopi kadangkala digunakan untuk mengesan kehamilan ektopik, yang boleh dilihat dan ditamatkan seawal 5 minggu. Namun, ia tidak kerap digunakan kerana ujian ultrasound dan darah lebih tepat.
Aduan utama pesakit dengan kehamilan ektopik:
- kelewatan haid (73%);
- pelepasan berdarah dari saluran kemaluan (71%);
- kesakitan yang berbeza-beza sifat dan intensiti (68%);
- loya;
- penyinaran kesakitan ke kawasan lumbar, rektum, paha dalam;
- gabungan tiga gejala di atas.
Kajian makmal dan instrumental dalam kehamilan ektopik
Kaedah yang paling bermaklumat untuk mendiagnosis kehamilan ektopik ialah: penentuan kepekatan β-subunit human chorionic gonadotropin (hCG) dalam darah, ultrasound dan laparoskopi.
Untuk diagnosis awal perkara berikut dijalankan:
- ultrasound transvaginal;
- penentuan kandungan β-subunit hCG dalam serum darah.
Gabungan ultrasound transvaginal dan penentuan kepekatan β-subunit hCG membolehkan mendiagnosis kehamilan dalam 98% pesakit dari minggu ke-3 kehamilan. Diagnostik ultrabunyi kehamilan ektopik termasuk mengukur ketebalan endometrium, sonohysterography, Doppler warna. Kehamilan dalam sudut rahim boleh disyaki dengan asimetri rahim, kedudukan asimetri ovum, dikesan oleh ultrasound.
Kriteria utama untuk diagnosis ultrasound kehamilan ektopik:
- struktur pelengkap heterogen dan cecair bebas dalam rongga perut (26.9%);
- struktur adnexal heterogen tanpa cecair bebas (16%);
- telur yang disenyawakan secara ektopik dengan embrio hidup (terdapat degupan jantung) (12.9%);
- lokasi ektopik embrio (tiada degupan jantung) (6.9%).
Berdasarkan keputusan ultrasound, terdapat 3 jenis imej echographic rongga rahim semasa kehamilan ektopik:
- I - endometrium menebal dari 11 hingga 25 mm tanpa tanda-tanda kemusnahan;
- II - rongga rahim diperbesarkan, saiz anteroposterior adalah dari 10 hingga 26 mm, kandungannya terutamanya cecair, heterogen disebabkan oleh hematometra dan endometrium gravid yang ditolak ke tahap yang berbeza-beza;
- III - rongga rahim ditutup, M-echo dalam bentuk jalur hyperechoic dari 1.6 hingga 3.2 mm (Kulakov VI, Demidov VN, 1996).
Untuk menjelaskan diagnosis kehamilan tiub, terganggu oleh jenis pecah dalaman bekas janin, terdapat banyak kaedah penyelidikan tambahan. Yang paling bermaklumat dan moden adalah yang berikut:
- Penentuan gonadotropin korionik manusia atau subunit betanya (beta-chorionic gonadotropin) dalam serum darah atau air kencing.
- Pengimbasan ultrabunyi.
- Laparoskopi.
Pada masa ini, terdapat banyak kaedah untuk menentukan gonadotropin korionik manusia. Sebahagian daripada mereka (contohnya, biologi) telah kehilangan peranan utama mereka. Oleh kerana kekhususan dan kepekaan yang tinggi, keutamaan diberikan kepada kaedah radioimunologi penentuan kuantitatif gonadotropin B-chorionic dalam serum darah. Kaedah immunoassay enzim untuk mengesan gonadotropin korionik manusia dalam air kencing, serta jenis ujian imunologi lain (kapilari, plat), telah mendapat penilaian yang positif. Kaedah serologi yang diketahui secara meluas untuk menentukan gonadotropin korionik manusia dalam air kencing sebagai tindak balas perencatan aglutinasi eritrosit atau pemendapan zarah lateks mempunyai hak untuk wujud. Semua kaedah makmal untuk mendiagnosis kehamilan adalah sangat spesifik: jawapan yang betul diperhatikan dari 92 hingga 100% sudah dari hari ke-9-12 selepas persenyawaan telur. Walau bagaimanapun, mereka hanya menetapkan fakta kehamilan tanpa menyatakan penyetempatannya, jadi mereka boleh digunakan untuk. menjalankan diagnosis pembezaan dengan proses keradangan pada pelengkap, apoplexy ovari, endometriosis pelengkap dan penyakit yang serupa.
Pemeriksaan ultrabunyi (AS) adalah kaedah bukan invasif yang digunakan secara meluas, yang digabungkan dengan penentuan gonadotropin beta-chorionic dapat memberikan ketepatan diagnostik yang tinggi. Tanda-tanda utama pengguguran tiub, yang dikenal pasti oleh ultrasound, termasuk ketiadaan telur yang disenyawakan dalam rongga rahim, pelengkap yang diperbesar, dan kehadiran cecair dalam kantung rekto-rahim. Denyutan jantung embrio semasa kehamilan ektopik jarang direkodkan.
Ultrasound transvaginal membolehkan untuk mengesan telur yang disenyawakan dalam rongga rahim apabila kepekatan gonadotropin beta-chorionic dalam serum darah adalah 1000-1200 IU/L (kira-kira 5 hari selepas permulaan haid terakhir). Menggunakan ultrasound transabdominal, telur yang disenyawakan dalam rongga rahim boleh dikesan apabila kepekatan beta-chorionic gonadotropin dalam serum darah adalah lebih daripada 6000 IU/L.
Kaedah yang paling bermaklumat, membenarkan hampir 100% ketepatan diagnosis pembezaan, adalah laparoskopi. Penilaian yang tinggi terhadap keupayaan diagnostik laparoskopi agak dikurangkan oleh fakta bahawa kaedah ini agresif, ia tidak boleh digunakan pada semua pesakit, kerana komplikasi mungkin berlaku dalam proses pelaksanaannya.
Kontraindikasi kepada laparoskopi adalah kekurangan jantung dan paru-paru; semua jenis kejutan, peritonitis; halangan usus; semua penyakit dan keadaan yang disertai dengan pembekuan darah terjejas; lekatan dalam rongga perut; kembung perut; obesiti; kehadiran penyakit berjangkit. Komplikasi serius jarang menyertai laparoskopi. Yang paling biasa adalah kerosakan pada usus kecil dan besar, omentum, saluran darah, serta emfisema dinding perut, omentum dan mediastinum. Oleh itu, sehingga hari ini, pendapat masih relevan bahawa endoskopi perlu dilakukan sebagai peringkat akhir peperiksaan.
Kaedah yang terkenal oleh pakar sakit puan, seperti tusukan pada rongga utero-rektum rongga perut, yang dijalankan melalui forniks faraj posterior, tidak kehilangan kepentingannya. Mendapatkan darah gelap cair dengan gumpalan kecil mengesahkan kehadiran kehamilan tiub. Walau bagaimanapun, harus diingat bahawa ketiadaan darah dalam tusukan tidak membenarkan membuat kesimpulan kategorikal.
Dalam banyak kes, diagnosis pembezaan dibantu oleh pemeriksaan histologi pengikisan endometrium. Ketiadaan vili korionik dengan kehadiran transformasi desidua membran mukus atau perubahan lain yang lebih halus dalam endometrium (struktur perkembangan terbalik membran mukus selepas kegagalan kehamilan, kusut saluran lingkaran, transformasi epitelium rahim dalam bentuk fenomena Arias-Stella dan Overbeck yang paling kerap menunjukkan "kelenjar cahaya epik").
Dalam kes yang sukar untuk didiagnosis, histerosalpingografi dengan pengenalan agen kontras larut air atau variasinya - salpingografi terpilih selepas kateterisasi awal tiub fallopio semasa histeroskopi boleh digunakan. Penembusan agen kontras antara telur yang disenyawakan dan dinding tiub (gejala aliran) dan impregnasi tidak sekata telur yang disenyawakan dengannya adalah ciri kehamilan tiub.
Kehamilan tiub progresif, malangnya, didiagnosis agak jarang. Sebabnya adalah kekurangan gejala klinikal yang meyakinkan. Walau bagaimanapun, penggunaan kaedah penyelidikan moden memungkinkan untuk mengenali kehamilan ektopik sebelum penamatannya. Diagnosis awal, seterusnya, menyumbang kepada rawatan yang mencukupi tepat pada masanya, memelihara bukan sahaja kesihatan, tetapi juga fungsi pembiakan seorang wanita.
Kehamilan tiub progresif wujud untuk jangka masa yang singkat: 4-6 minggu, jarang lebih lama. Hampir tiada simptom yang jelas hanya ciri kehamilan ektopik progresif. Sekiranya haid terlewat atau luar biasa untuk pesakit, tanda-tanda ciri fisiologi atau kehamilan rahim yang rumit mungkin muncul: penyimpangan rasa, loya, air liur, muntah, pembengkakan kelenjar susu, kadang-kadang sakit kecil di bahagian bawah abdomen yang tidak bersifat khusus. Keadaan umum pesakit agak memuaskan. Pemeriksaan ginekologi pada peringkat awal kehamilan tiub progresif biasanya tidak mendedahkan data yang mengesahkan diagnosis. Sianosis dan melonggarkan membran mukus faraj dan serviks dinyatakan secara tidak ketara. Oleh kerana hiperplasia dan hipertropi lapisan otot dan transformasi membran mukus menjadi desidua, saiz rahim dalam 6-7 minggu pertama sepadan dengan tempoh kelewatan haid. Pembesaran rahim, bagaimanapun, tidak disertai dengan perubahan dalam bentuknya, yang kekal berbentuk pir, agak diratakan ke arah anteroposterior. Pelembutan isthmus dinyatakan dengan lemah. Dalam sesetengah kes, adalah mungkin untuk meraba tiub yang diperbesarkan dan mengesan denyutan vaskular melalui peti besi sisi. Adalah lebih mudah untuk mengesyaki kehamilan tiub progresif jika tempohnya melebihi 8 minggu. Dari masa inilah saiz rahim ketinggalan daripada tempoh kehamilan yang dijangkakan. Kemungkinan untuk mengesan tiub fallopio yang menebal meningkat.
Kesemua simptom mikro di atas membuatkan seseorang mengesyaki kehamilan tiub progresif jika ia dikesan pada wanita yang pernah mengalami kehamilan ektopik, pengguguran, apendisitis yang rumit, proses keradangan pada apendiks, mengalami ketidaksuburan, atau menggunakan kontraseptif intrauterin atau hormon.
Dalam kes sedemikian, diagnosis harus dijelaskan hanya dalam keadaan hospital. Pelan pemeriksaan pesakit bergantung pada keupayaan peralatan, makmal dan perkakasan hospital. Pilihan pemeriksaan optimum: penentuan mandatori gonadotropin chorionic dalam serum darah atau air kencing dan imbasan ultrasound, jika perlu - laparoskopi.
Jika ultrasound dan laparoskopi tidak tersedia, pemeriksaan mengambil masa yang lebih lama. Prosedur diagnostik mungkin dua kali ganda, bergantung pada sikap pesakit terhadap kemungkinan kehamilan rahim. Setelah mengesahkan kehamilan yang diingini dengan mana-mana kaedah yang tersedia untuk menentukan chorionic gonadotropin, doktor secara dinamik memantau pesakit untuk tempoh masa yang akan membolehkan menentukan lokasi ovum dengan pemeriksaan faraj biasa. Sekiranya wanita tidak berminat dengan kehamilan, maka kuretase rongga rahim dan pemeriksaan histologi tisu yang dikeluarkan atau histerosalpingografi boleh dilakukan. Perlu ditekankan sekali lagi bahawa pemeriksaan pesakit yang disyaki mengandung ektopik progresif harus dijalankan di hospital, di mana bilik pembedahan boleh digunakan pada bila-bila masa untuk menyediakan penjagaan pembedahan kecemasan.
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Diagnostik susulan selepas rawatan
Seminggu selepas rawatan kehamilan ektopik, tahap hormon kehamilan (human chorionic gonadotropin) perlu diperiksa semula beberapa kali. Sekiranya tahapnya menurun, kehamilan ektopik ditamatkan (kadang-kadang tahap hormon mungkin meningkat pada hari-hari pertama selepas rawatan, tetapi kemudian, sebagai peraturan, ia jatuh). Dalam sesetengah kes, ujian diulang untuk tempoh yang lebih lama (dari minggu ke bulan), sehingga doktor pasti bahawa tahap hormon telah menurun ke tahap minimum.
Apa yang patut anda fikirkan?
Sekiranya anda hamil dan berisiko, anda harus diperiksa dengan teliti. Doktor tidak selalu bersetuju tentang faktor risiko untuk kehamilan ektopik, tetapi satu perkara yang jelas - risiko meningkat selepas sejarah kehamilan ektopik, pembedahan pada tiub fallopio, atau kehamilan dengan IUD serentak.
Ujian kehamilan, yang dijual di farmasi dan melibatkan ujian air kencing, akan sentiasa menunjukkan dengan tepat keadaan kehamilan, tetapi tidak dapat mengesan patologi, iaitu kehamilan ektopik. Oleh itu, selepas anda menerima keputusan positif di rumah dan mengesyaki kehamilan ektopik, anda perlu berjumpa doktor yang akan menetapkan ujian darah dan ultrasound jika perlu.
Diagnosis pembezaan
Untuk diagnostik pembezaan kehamilan intrauterin yang tidak berkembang atau terganggu dan kehamilan ektopik, kuretase rongga rahim dilakukan. Dalam kes kehamilan ektopik, tisu desidua tanpa vili korionik, fenomena Arias-Stella (sel endometrium hiperkromik) dikesan dalam pengikisan. Sekiranya kehamilan intrauterin terganggu, pengikisan mengandungi sisa atau bahagian ovum, unsur-unsur korion.
Kehamilan tiub progresif dibezakan daripada:
- kehamilan awal rahim;
- pendarahan rahim yang tidak berfungsi;
- keradangan kronik pelengkap rahim.
Penamatan kehamilan akibat pecah tiub dibezakan daripada:
- apoplexy ovari;
- penembusan ulser gastrik dan ulser duodenal;
- pecah hati dan limpa;
- kilasan sista ovari atau tangkai tumor;
- apendisitis akut;
- peritonitis pelvis akut.
Kehamilan yang terganggu oleh pecahnya kantung janin dalaman (pengguguran tiub) mesti dibezakan daripada:
- pengguguran;
- pemburukan salpingo-oophoritis kronik;
- pendarahan rahim yang tidak berfungsi;
- kilasan tangkai tumor ovari;
- apoplexy ovari;
- apendisitis akut.
Siapa yang hendak dihubungi?
Rawatan kehamilan ektopik
Rawatan termasuk ubat dan pembedahan. Dalam kebanyakan kes, langkah perlu diambil segera untuk keselamatan wanita itu. Ubat ditetapkan sekiranya diagnosis awal anomali ini sebelum kerosakan pada tiub fallopio. Selalunya, satu atau dua dos Methotrexate sudah cukup untuk menamatkan kehamilan. Dalam kes ini, tidak ada keperluan untuk pembedahan. Tetapi yang pasti, ujian darah ulang perlu dilakukan.
Jika kehamilan luar rahim telah berlangsung dalam tempoh yang lebih lama, pilihan yang lebih selamat adalah pembedahan. Jika boleh, laparoskopi (sepotong kecil dalam rongga perut) dilakukan, tetapi dalam kecemasan hirisan akan menjadi lebih besar.
Dalam kebanyakan kes, kehamilan ektopik ditamatkan serta-merta untuk mengelakkan pecahnya tiub fallopio dan kehilangan darah yang teruk. Rawatan bergantung pada masa diagnosis kehamilan dan kesihatan umum wanita. Sekiranya tiada pendarahan semasa kehamilan ektopik, seorang wanita boleh memilih kaedah penamatan - ubat atau pembedahan. Ubat-ubatan. Ubat seperti methotrexate digunakan untuk menamatkan kehamilan ektopik. Dalam kes ini, anestesia am dan hirisan rongga dikecualikan. Tetapi ia menyebabkan kesan sampingan dan memerlukan ujian darah selama beberapa minggu untuk memastikan keberkesanan rawatan.
Methotrexate mempunyai kesan positif jika:
- tahap hormon kehamilan dalam darah adalah di bawah 5,000;
- tempoh kehamilan - sehingga 6 minggu;
- Embrio belum mempunyai aktiviti jantung.
Campur tangan pembedahan
Jika kehamilan luar rahim menyebabkan gejala yang teruk, seperti pendarahan dan tahap hormon yang tinggi, pembedahan adalah perlu kerana kemungkinan ubat berkesan adalah minimum dan pecahnya tiub fallopio menjadi jelas. Jika boleh, laparoskopi (hirisan kecil dalam rongga) dilakukan. Sekiranya tiub fallopio pecah, pembedahan kecemasan diperlukan.
Kadang-kadang jelas bahawa kehamilan ektopik akan berakhir dengan keguguran spontan. Dalam kes sedemikian, tiada rawatan diperlukan. Walau bagaimanapun, doktor akan tetap bertegas untuk melakukan ujian darah untuk memastikan tahap hormon menurun.
Kadangkala kehamilan ektopik tidak boleh dirawat:
- Jika tahap hormon tidak menurun dan pendarahan tidak berhenti selepas mengambil metotreksat, pembedahan diperlukan.
- Methotrexate boleh diambil selepas pembedahan.
Rawatan pembedahan kehamilan ektopik
Dalam kes kehamilan ektopik, Methotrexate ditetapkan terlebih dahulu, tetapi ujian darah dilakukan beberapa kali.
Beberapa jenis campur tangan pembedahan dilakukan untuk kehamilan ektopik tiub: salpingostomy (penciptaan bukaan dalam tiub fallopio yang menghubungkan rongganya dengan rongga perut) atau salpingektomi (pembuangan tiub fallopio).
Salpingostomy mempunyai kesan yang serupa dengan methotrexate, kerana kedua-dua ubat mempunyai keberkesanan yang sama dan mengekalkan kemungkinan kehamilan pada masa hadapan.
Pembedahan adalah penyelesaian yang cepat, tetapi ia meninggalkan parut yang boleh menyebabkan masalah semasa kehamilan akan datang. Pembedahan pada tiub fallopio menyebabkan kemudaratan padanya bergantung pada lokasi perlekatan dan saiz embrio, serta jenis pembedahan.
Pembedahan adalah satu-satunya cara untuk menamatkan kehamilan ektopik jika kehamilan berumur lebih daripada 6 minggu atau jika terdapat pendarahan dalaman.
Di mana-mana peringkat, penamatan pembedahan kehamilan ektopik adalah kaedah yang paling berkesan. Jika kandungan melebihi 6 minggu dan terdapat pendarahan, pembedahan adalah satu-satunya cara untuk menyelesaikan masalah tersebut. Jika boleh, laparoskopi dilakukan (sepotong kecil dalam rongga), selepas itu proses pemulihan tidak mengambil masa yang lama.
Pilihan campur tangan pembedahan
Penamatan kehamilan ektopik dilakukan dengan dua cara iaitu dengan salpingostomy dan salpingectomy.
- Salpingostomi. Embrio dikeluarkan dengan mengekstraknya melalui lubang kecil dalam tiub fallopio, yang sembuh dengan sendirinya atau ditutup dengan jahitan. Pembedahan ini dilakukan jika embrio lebih kecil daripada 2 cm dan terletak di hujung tiub fallopio.
- Salpingektomi. Sebahagian daripada tiub fallopio dikeluarkan dan bahagiannya dicantum. Operasi ini dilakukan sekiranya berlaku regangan tiub dan risiko pecahnya.
Kedua-dua pembedahan ini dilakukan melalui laparoskopi (hirisan kecil) atau pembedahan perut biasa. Laparoskopi menyebabkan kerosakan yang lebih sedikit dan proses pemulihan lebih cepat daripada laparotomi (membuka perut). Tetapi dalam kes kehamilan ektopik perut atau penamatan kecemasan kehamilan ektopik, laparotomi biasanya dilakukan.
Apa yang patut anda fikirkan?
Apabila embrio berada dalam tiub fallopio yang utuh, doktor akan berusaha sedaya upaya untuk menamatkan kehamilan tanpa merosakkan tiub tersebut. Sekiranya tiub fallopio pecah, pembedahan kecemasan dilakukan untuk menamatkan kehamilan.
Rawatan kehamilan ektopik di rumah
Jika anda berada dalam kumpulan berisiko tinggi, beli ujian kehamilan. Jika hasilnya positif, pergi ke pakar sakit puan, yang harus mengesahkan kehamilan. Beritahu doktor tentang kebimbangan anda.
Jika anda mengambil methotrexate untuk menamatkan kehamilan ektopik, bersedia untuk kesan sampingan.
Jika anda telah kehilangan kehamilan ektopik, tidak kira minggu mana, anda mungkin memerlukan masa untuk meratapi kehilangan tersebut. Selalunya wanita mengalami kemurungan akibat perubahan hormon secara tiba-tiba yang mengikuti kehilangan kehamilan. Sekiranya gejala kemurungan berterusan untuk jangka masa yang lebih lama, anda harus berjumpa pakar psikologi.
Bercakap dengan wanita lain yang pernah mengalami kehilangan yang sama, atau dengan rakan-rakan.
Rawatan ubat kehamilan ektopik
Ubat hanya digunakan pada peringkat awal diagnosis kehamilan ektopik (apabila embrio belum pecah tiub fallopio). Ubat-ubatan menyebabkan lebih sedikit bahaya kepada tiub fallopio berbanding pembedahan.
Mereka ditetapkan pada peringkat awal mendiagnosis kehamilan ektopik tanpa adanya pendarahan, serta apabila:
- tahap hormon kurang daripada 5,000;
- tidak lebih daripada 6 minggu telah berlalu sejak haid terakhir;
- Embrio belum mempunyai irama jantung.
Sekiranya tempoh kehamilan melebihi 6 minggu, campur tangan pembedahan dilakukan, yang dianggap sebagai cara yang lebih selamat dan lebih dipercayai untuk menamatkan kehamilan.
Apa yang patut anda fikirkan?
Pada peringkat awal kehamilan ektopik, methotrexate ditetapkan, tetapi jika tempohnya melebihi 6 minggu, pembedahan dianggap sebagai cara yang lebih selamat dan lebih dipercayai untuk menamatkannya.
Dalam kes ini, anda perlu melakukan ujian darah beberapa kali untuk memastikan tahap hormon menurun.
Methotrexate boleh menyebabkan kesan sampingan yang tidak menyenangkan, seperti loya, sakit perut, atau cirit-birit. Mengikut statistik, satu daripada empat wanita mengalami sakit perut apabila dos ubat ini dinaikkan untuk mencapai keberkesanan yang lebih besar. Kesakitan mungkin disebabkan oleh pergerakan janin melalui tiub fallopio atau kesan negatif ubat pada badan.
Methotrexate atau pembedahan?
Jika kehamilan ektopik didiagnosis lebih awal dan tidak menyebabkan pecahnya tiub fallopio, methotrexate dibenarkan. Tidak perlu pembedahan, bahayanya adalah minimum, dan wanita itu boleh hamil semula. Jika anda tidak merancang untuk mempunyai anak lagi pada masa hadapan, pembedahan adalah pilihan yang ideal, kerana hasilnya akan dicapai dengan lebih cepat dan risiko pendarahan akan diminimumkan.
Jenis rawatan lain
Kehamilan luar rahim adalah mengancam nyawa seorang wanita, jadi langkah segera diambil untuk menamatkannya. Ini melibatkan pembedahan, ubat-ubatan tertentu dan ujian darah. Tiada cara lain untuk merawat keadaan ini, kerana terdapat risiko pendarahan teruk dan kematian.
Pencegahan
Jika anda merokok, anda perlu meninggalkan tabiat buruk ini, kerana perokok lebih terdedah kepada keabnormalan kehamilan, dan semakin anda merokok, semakin tinggi risiko kehamilan ektopik.
Seks selamat (contohnya, menggunakan kondom) adalah pencegahan penyakit kelamin dan, akibatnya, proses keradangan organ pelvis, yang membawa kepada pembentukan tisu parut dalam tiub fallopio, yang merupakan punca kehamilan ektopik.
Tidak mustahil untuk mencegah kehamilan ektopik, tetapi diagnosis tepat pada masanya (pada awalnya) akan membantu mengelakkan komplikasi yang boleh menyebabkan kematian. Wanita yang berisiko harus diperiksa dengan teliti pada awal kehamilan.
Ramalan
Seorang wanita selalu mengalami keguguran yang sangat sukar. Anda juga boleh bersedih untuk seketika dan mendapatkan sokongan orang tersayang dan rakan anda semasa tempoh sukar ini. Kadang-kadang kemurungan muncul. Jika ia bertahan lebih daripada dua minggu, dapatkan nasihat doktor. Selalunya wanita bimbang sama ada mereka akan dapat hamil lagi. Kehamilan luar rahim tidak bermakna seorang wanita menjadi tidak subur. Tetapi satu perkara yang jelas:
- ia mungkin sukar untuk hamil;
- Risiko kehamilan ektopik berulang agak tinggi.
Jika anda hamil lagi, pastikan anda memberitahu doktor tentang kehamilan ektopik anda sebelum ini. Ujian darah yang kerap pada minggu pertama kehamilan akan membantu mengenal pasti kemungkinan keabnormalan pada peringkat awal.
Kesuburan masa depan
Kesuburan masa depan dan peluang kehamilan luar rahim yang lain bergantung kepada sama ada anda berada dalam kumpulan berisiko tinggi. Faktor risiko termasuk merokok, penggunaan teknologi pembiakan berbantu, dan kerosakan pada tiub fallopio. Jika anda mempunyai satu tiub fallopio yang utuh, salpingostomy dan salpingektomi mempunyai kesan yang sama terhadap keupayaan anda untuk hamil semula. Jika tiub lain rosak, doktor anda biasanya akan mengesyorkan salpingostomy, yang meningkatkan peluang anda untuk menjadi ibu semula.

