Pakar perubatan artikel itu
Penerbitan baru
Enteropati
Ulasan terakhir: 07.06.2024

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
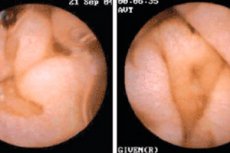
Enteropati adalah istilah umum yang digunakan untuk menggambarkan pelbagai penyakit dan gangguan yang berkaitan dengan perubahan patologi dalam mukosa saluran gastrousus (GI). Enteropathies boleh mempunyai sebab yang berbeza dan nyata dengan pelbagai gejala. Beberapa bentuk enteropati yang paling terkenal termasuk:
- Penyakit Celiac (Coliacia): Penyakit autoimun di mana membran mukus usus kecil rosak oleh tindak balas kepada gluten protein. Penyakit celiac boleh menyebabkan penyerapan nutrien terjejas dan mempunyai pelbagai gejala termasuk cirit-birit, kembung perut, keletihan, dan penurunan berat badan.
- Penyakit Crohn dan kolitis ulseratif: Ini adalah penyakit keradangan kronik saluran GI yang boleh menjejaskan bahagian-bahagian yang berlainan dari saluran GI. Mereka melibatkan keradangan membran mukus dan boleh menyebabkan sakit perut, cirit-birit, pendarahan, dan gejala lain.
- Kekurangan laktase: Dalam keadaan ini, badan tidak menghasilkan laktase yang cukup, enzim yang diperlukan untuk mencerna produk susu dan susu. Kekurangan laktase boleh menyebabkan kembung, gas, dan cirit-birit selepas makan produk tenusu.
- Eosinophilic Enteritis: Ini adalah gangguan yang jarang berlaku di mana mukosa GI dipengaruhi oleh tindak balas alahan, yang boleh menyebabkan keradangan dan gejala lain seperti sakit perut dan cirit-birit.
- Kolitis mikroskopik: Ini adalah sekumpulan penyakit yang termasuk kolitis kolagen dan kolitis limfositik. Mereka dicirikan oleh perubahan keradangan kronik dalam mukosa yang boleh menyebabkan cirit-birit dan sakit perut.
Rawatan enteropati bergantung kepada jenis dan sebab. Ia mungkin termasuk perubahan diet, ubat-ubatan, kawalan gejala, dan dalam beberapa kes pembedahan. Enteropati biasanya didiagnosis dan dirawat oleh ahli gastroenterologi.
Punca Enteropati
Penyebab dan faktor risiko untuk pelbagai bentuk enteropati boleh diubah dan bergantung kepada jenis enteropati tertentu. Berikut adalah beberapa sebab yang paling biasa dan faktor risiko yang berkaitan dengan pelbagai jenis enteropati:
Penyakit Celiac:
- Genetik: Predisposisi keturunan terhadap penyakit celiac memainkan peranan penting dalam perkembangannya.
- Pengambilan Gluten: Penyakit Celiac dikaitkan dengan sikap tidak bertoleransi terhadap gluten, protein yang terdapat dalam gandum, barli dan rai.
- Faktor Alam Sekitar: Beberapa faktor persekitaran boleh menyumbang kepada perkembangan penyakit seliak.
Penyakit Crohn:
- Genetik: Faktor genetik memainkan peranan dalam kejadian penyakit Crohn.
- Aspek keradangan dan imunologi: Keradangan dan aspek imunologi adalah kunci dalam penyakit ini.
Kolitis ulseratif:
- Genetik: Predisposisi genetik juga memainkan peranan penting dalam perkembangan kolitis ulseratif.
- Faktor Imunologi: Gangguan imunologi boleh menyumbang kepada keradangan mukosa.
Penyakit usus radang (IBD):
- Genetik: Predisposisi genetik mungkin merupakan faktor risiko.
- Faktor Alam Sekitar: Faktor alam sekitar seperti jangkitan dan pemakanan boleh memainkan peranan dalam pembangunan IBD.
Jangkitan usus:
- Patogen: Pelbagai bakteria, virus, dan parasit boleh menyebabkan jangkitan usus.
Ubat dan makanan tambahan:
- Sesetengah ubat dan suplemen boleh menyebabkan kerengsaan dan kerosakan pada mukosa gastrousus.
Alahan makanan dan sikap tidak bertoleransi:
- Intoleransi terhadap laktosa, gluten atau makanan lain boleh menyebabkan keradangan dan ketidakselesaan.
- Gangguan genetik dan penyakit jarang: Beberapa gangguan genetik yang jarang berlaku mungkin dikaitkan dengan enteropati.
- Penyakit Autoimun: Beberapa penyakit autoimun boleh menjejaskan mukosa gastrousus.
- Faktor psikososial: Aspek tekanan dan psikososial juga boleh mempengaruhi perkembangan beberapa bentuk enteropati.
Patogenesis
Patogenesis enteropati boleh diubah, dan ia bergantung kepada jenis enteropati tertentu dan penyakit asasnya. Berikut adalah beberapa perkara umum mengenai patogenesis enteropati:
- Keradangan: Banyak enteropati dikaitkan dengan keradangan mukosa gastrousus. Keradangan boleh berlaku disebabkan oleh pelbagai sebab seperti gangguan imun, jangkitan, tindak balas alahan atau penyakit autoimun.
- Mekanisme imun: Beberapa enteropati, seperti penyakit seliak, dikaitkan dengan gangguan imun. Dalam kes penyakit seliak, sistem imun mempunyai kesan agresif pada tisu sendiri, terutama mukosa usus kecil, yang membawa kepada keradangan dan kerosakan.
- Reaksi alergi: Dalam sesetengah kes, enteropati boleh berkembang akibat tindak balas alergi terhadap makanan tertentu atau alergen lain. Ini boleh menyebabkan keradangan dan kerosakan pada membran mukus.
- Faktor genetik: Sesetengah enteropati mungkin mempunyai kecenderungan genetik. Sebagai contoh, beberapa bentuk penyakit seliak dikaitkan dengan mutasi genetik yang diwarisi.
- Jangkitan: Sesetengah jangkitan, seperti jangkitan Helicobacter pylori, boleh menyebabkan gastritis kronik dan enteropati lain melalui mekanisme keradangan dan kesan toksik.
- Kerosakan kepada mukosa: Kerosakan mekanikal ke mukosa saluran gastrousus, seperti penggunaan ubat-ubatan tertentu yang berpanjangan, boleh menyebabkan perkembangan enteropati.
Patogenesis enteropati boleh menjadi kompleks dan multifactorial, dan ia boleh berubah dari penyakit ke penyakit. Untuk mengenal pasti dan merawat enteropati dengan tepat, adalah penting untuk mendiagnosis dan berunding dengan doktor yang boleh mencadangkan pelan rawatan terbaik untuk situasi khusus anda.
Gejala Enteropati
Gejala enteropati boleh berbeza-beza bergantung kepada jenis enteropati tertentu dan penyebabnya. Walau bagaimanapun, beberapa gejala umum yang boleh dilihat dalam pelbagai bentuk enteropati termasuk yang berikut:
- Cirit-birit: Ini adalah salah satu gejala enteropati yang paling biasa. Cirit-birit boleh dicirikan sebagai cecair, kerap atau berpanjangan.
- Kesakitan perut: Kesakitan perut boleh menjadi akut, membosankan, spasmodik atau berterusan. Mereka mungkin berlaku di kawasan perut yang berlainan dan boleh disertai dengan kembung atau ketidakselesaan.
- Kembung abdomen: Pesakit dengan enteropati sering mengalami kembung perut dan ketidakselesaan.
- Darah di bangku: Sesetengah enteropati boleh menyebabkan pendarahan dari saluran GI, yang dapat nyata sebagai darah di dalam najis atau melalui pendarahan rektum.
- Keletihan: Pesakit dengan enteropati mungkin mengalami kelemahan umum, keletihan, dan kehilangan tenaga.
- Penurunan berat badan: Penurunan berat badan boleh disebabkan oleh pencernaan dan penyerapan nutrien yang terjejas.
- Perubahan dalam selera makan: Enteropathies boleh menjejaskan selera makan, menyebabkan peningkatan atau penurunan selera makan.
- Perubahan dalam tabiat usus: Mungkin terdapat perubahan dalam keteraturan dan corak pembuangan air, termasuk sembelit atau cirit-birit.
- Gejala Alergi: Beberapa bentuk enteropati mungkin mempunyai gejala alergi seperti gatal-gatal, ruam, dan angioedema.
Gejala boleh berbeza-beza dalam keterukan dan tempoh, dan mereka boleh berubah dari kes ke kes.
Sindrom enteropati
Terdapat beberapa sindrom enteropati yang berbeza, masing-masing dengan gejala dan ciri-ciri tersendiri. Berikut adalah beberapa sindrom enteropati yang paling terkenal:
- Sindrom usus besar (IBS): Sindrom ini dicirikan oleh sakit perut kronik, cirit-birit, sembelit, dan/atau perubahan seli dalam najis. Gejala boleh diburukkan lagi dengan tekanan dan mungkin berterusan untuk jangka masa yang lama.
- Sindrom gejala gastroenterologi yang kurang dijelaskan (SMGEC): Sindrom ini menerangkan keadaan di mana pesakit mempunyai gejala gastrousus kronik, tetapi penyiasatan dan peperiksaan tidak menunjukkan keabnormalan struktur atau biokimia yang jelas.
- Enteropati selepas berjangkit: Sindrom ini boleh berkembang selepas jangkitan gastrousus dan dicirikan oleh cirit-birit yang berpanjangan dan gejala lain.
- Eosinophilic Enteropathy: Granulocytes eosinophilic berkumpul dalam membran mukus saluran gastrousus, menyebabkan keradangan dan gejala seperti sakit perut dan cirit-birit.
- Sindrom pencernaan yang perlahan: Sindrom ini dicirikan oleh laluan makanan yang perlahan melalui saluran pencernaan, yang boleh menyebabkan sembelit, kembung dan ketidakselesaan.
- Sindrom frekuensi cirit-birit: Pesakit dengan sindrom ini sering mengalami kekerapan pembuangan air dan cirit-birit yang berlebihan.
- Sindrom penyerapan yang tidak sempurna: Sindrom ini dikaitkan dengan penyerapan nutrien tertentu dalam saluran gastrousus, yang boleh menyebabkan kekurangan makanan.
- Enteropati pasca operasi: Sindrom ini boleh berkembang selepas pembedahan gastrousus dan dicirikan oleh perubahan dalam najis, sakit perut, dan gejala lain.
Adalah penting untuk diperhatikan bahawa setiap sindrom ini mempunyai ciri-ciri uniknya sendiri dan memerlukan pendekatan individu untuk diagnosis dan rawatan. Adalah disyorkan bahawa pesakit dengan gejala enteropati berunding dengan doktor untuk menentukan diagnosis khusus dan membangunkan pelan rawatan yang sesuai.
Enteropati pada kanak-kanak
Ini adalah sekumpulan penyakit dan keadaan yang berbeza yang berkaitan dengan perubahan patologi dalam saluran gastrousus (GI) kanak-kanak. Keadaan ini boleh mempunyai sebab dan manifestasi yang berbeza. Adalah penting untuk menyedari bahawa enteropati pada kanak-kanak boleh disebabkan oleh pelbagai faktor dan memerlukan diagnosis dan rawatan yang teliti. Berikut adalah beberapa jenis enteropati yang paling biasa pada kanak-kanak:
- Penyakit Celiac: Penyakit Celiac adalah salah satu jenis enteropati yang paling terkenal pada kanak-kanak. Ia adalah penyakit autoimun yang disebabkan oleh sikap tidak bertoleransi terhadap gluten, protein yang terdapat dalam gandum, barli, dan rai. Kanak-kanak dengan penyakit seliak mungkin mengalami gejala seperti cirit-birit, kembung perut, penyerapan nutrien yang lemah, dan pertumbuhan yang teruk.
- Kekurangan laktase: Keadaan ini berlaku apabila kanak-kanak tidak menghasilkan laktase yang cukup, enzim yang diperlukan untuk mencerna produk susu dan susu. Gejala mungkin termasuk cirit-birit, sakit perut, dan gas selepas makan produk tenusu.
- Enteropati yang berjangkit: Pelbagai jangkitan seperti virus, bakteria, dan parasit boleh menyebabkan enteropati pada kanak-kanak. Gejala bergantung kepada jenis jangkitan tetapi mungkin termasuk cirit-birit, muntah, sakit perut, dan demam.
- Eosinophilic Enteropathy: Ini adalah keadaan di mana mukosa GI mengalami keradangan yang disebabkan oleh pembentukan eosinofil. Kanak-kanak dengan enteropati ini mungkin mengalami sakit perut, cirit-birit, dan muntah.
- Enteropati lain: Terdapat bentuk enteropati lain pada kanak-kanak, termasuk tindak balas alahan terhadap makanan tertentu, gangguan genetik, penyakit GI radang, dan keadaan lain.
Rawatan untuk enteropati pada kanak-kanak akan bergantung kepada jenis enteropati dan penyebabnya. Ia mungkin termasuk perubahan diet, ubat, kawalan gejala dan, dalam kes-kes yang jarang berlaku, pembedahan. Untuk mendiagnosis dan merawat kanak-kanak dengan enteropati, adalah penting untuk melihat doktor, biasanya ahli pediatrik atau ahli gastroenterologi pediatrik, untuk melakukan ujian yang sesuai dan membangunkan pelan rawatan.
Enteropati pada kanak-kanak mempunyai ciri-ciri tersendiri yang perlu dipertimbangkan dalam diagnosis, rawatan dan pengurusan keadaan ini. Berikut adalah beberapa ciri utama enteropati pada kanak-kanak:
- Pelbagai sebab: Enteropati pada kanak-kanak boleh disebabkan oleh pelbagai faktor seperti jangkitan, alahan, gangguan genetik, penyakit autoimun, intoleransi makanan dan keadaan lain. Adalah penting untuk melakukan diagnosis untuk menentukan sebab yang mendasari.
- Pembangunan dan Pertumbuhan: Kanak-kanak berada dalam tahap perkembangan fizikal dan psikologi yang aktif. Ini bermakna enteropati boleh memberi kesan negatif terhadap pertumbuhan dan perkembangan normal kanak-kanak, jadi pengesanan dan rawatan awal sangat penting.
- Gejala dan manifestasi: Gejala enteropati mungkin kelihatan berbeza pada kanak-kanak, bergantung pada usia mereka dan jenis enteropati. Pada bayi dan kanak-kanak, ini mungkin termasuk sakit perut, cirit-birit, muntah, kenaikan berat badan yang lemah, dan kerengsaan. Kanak-kanak yang lebih tua mungkin mengalami gejala yang sama, serta keletihan, masalah tumpuan, dan pertumbuhan dan perkembangan yang tertunda.
- Diagnosis: Diagnosis enteropati pada kanak-kanak memerlukan pendekatan khas. Ini mungkin termasuk ujian darah, biopsi mukosa GI, kajian imunologi dan kaedah lain.
- Rawatan dan diet: Kanak-kanak dengan enteropati mungkin memerlukan diet khas, termasuk menyekat makanan tertentu atau memperkenalkan formula makanan khas. Ubat, termasuk antibiotik, ubat anti-radang, dan ubat-ubatan lain, juga boleh ditetapkan bergantung kepada jenis enteropati.
- Sokongan dan Pendidikan: Ibu bapa kanak-kanak dengan enteropati mungkin memerlukan pendidikan dan sokongan dalam diet, penjagaan dan pengurusan gejala. Rundingan dengan doktor, ahli diet, dan profesional lain dapat membantu menguruskan cabaran ini.
Borang
Enteropathies boleh mengambil banyak bentuk bergantung kepada sebab, ciri, dan gejala mereka. Berikut adalah beberapa bentuk enteropati yang paling biasa:
- Penyakit Celiac (Intoleransi Produk kepada Gluten): Ini adalah penyakit autoimun kronik di mana sistem imun terkejut dengan pengambilan gluten, protein yang terdapat dalam gandum, barli, dan rai. Ini boleh menyebabkan kerosakan pada membran mukus usus kecil dan penyerapan nutrien yang terjejas.
- Penyakit Crohn dan Kolitis Ulseratif: Ini adalah penyakit usus radang kronik yang boleh mempengaruhi bahagian-bahagian yang berlainan dari sistem pencernaan. Mereka boleh menyebabkan keradangan, ulser, dan komplikasi lain.
- Ulser kolorektal bukan spesifik: Ini adalah satu lagi penyakit usus radang yang boleh menyebabkan keradangan dan ulser dalam usus besar.
- Kolitis mikroskopik: Ini adalah keadaan di mana keradangan usus tidak dapat dilihat pada pemeriksaan endoskopik rutin, tetapi dapat dilihat pada analisis mikroskopik spesimen biopsi.
- Alergi Makanan: Sesetengah orang mungkin mempunyai tindak balas alahan terhadap makanan tertentu, yang boleh menyebabkan gejala enteropati seperti cirit-birit dan sakit perut.
- Enteropati yang berjangkit: Enteropati boleh disebabkan oleh jangkitan seperti keradangan bakteria atau virus usus.
- Kolitis pseudomembranous: Ini adalah penyakit usus radang akut yang sering dikaitkan dengan penggunaan antibiotik dan boleh menyebabkan pertumbuhan pseudomembranous pada mukosa kolon.
Jenis enteropati yang berbeza boleh mempunyai sebab dan gejala yang berbeza. Berikut adalah penerangan ringkas mengenai setiap enteropati ini:
- Gluten enteropathy (penyakit seliak): Juga dikenali sebagai penyakit celiac, adalah penyakit autoimun kronik di mana pesakit mengalami sikap tidak bertoleransi terhadap gluten protein, yang terdapat dalam gandum, barli, dan rai. Gejala termasuk cirit-birit, kembung perut, keletihan dan penurunan berat badan. Penyakit ini juga boleh menyebabkan kerosakan pada membran mukus usus kecil.
- Protein Enteropathy: Istilah ini boleh merujuk kepada pelbagai bentuk enteropati yang berkaitan dengan protein dalam makanan. Ia sering termasuk reaksi alergi terhadap protein dalam makanan seperti susu lembu, protein soya, dan lain-lain. Gejala boleh berbeza-beza, tetapi biasanya termasuk cirit-birit, sakit perut, dan reaksi alahan makanan lain.
- Exudative Enteropathy: Ini adalah keadaan di mana membran mukus saluran gastrointestinal merembeskan exudate (plasma atau cecair lain) ke dalam perut atau usus. Ini boleh disebabkan oleh pelbagai sebab, termasuk penyakit keradangan, jangkitan, atau kesan ubat.
- Chronicenteropathy: Istilah "enteropati kronik" menggambarkan mana-mana enteropati jangka panjang atau berpanjangan yang berlangsung lama. Punca boleh berbeza-beza dan termasuk penyakit keradangan kronik, keadaan autoimun, dan faktor lain.
- Enteropati alergi: Ini adalah keadaan di mana membran mukus saluran gastrousus dipengaruhi oleh tindak balas alergi terhadap alergen tertentu dalam makanan atau bahan lain. Gejala mungkin termasuk cirit-birit, sakit perut, muntah, dan gejala alahan lain.
- Enteropati diabetes: Ini adalah komplikasi diabetes di mana paras gula darah tinggi boleh merosakkan saraf dan saluran darah, termasuk di dalam saluran gastrousus. Enteropati diabetes boleh menyebabkan masalah dan gejala pencernaan seperti cirit-birit, sembelit, dan sakit perut.
- Autoimmune Enteropathy: Ini adalah keadaan di mana sistem imun badan mula menyerang membran mukus sendiri di saluran gastrousus. Contoh enteropati sedemikian adalah penyakit seliak.
- Enteropati sekunder: Enteropati ini berkembang sebagai akibat daripada keadaan atau penyakit lain. Sebagai contoh, jangkitan virus atau keadaan immunodeficiency boleh menyebabkan enteropati.
- Enteropati yang disebabkan oleh protein makanan: Bentuk enteropati ini dapat berkembang sebagai tindak balas kepada alahan makanan atau intoleransi terhadap protein tertentu atau komponen makanan. Contohnya ialah enteropati yang disebabkan oleh laktosa dalam intoleransi laktosa.
- Enteropati berfungsi: Ini adalah keadaan di mana pesakit mengalami gejala yang berkaitan dengan saluran gastrousus tetapi tiada kelainan struktur atau biokimia dikesan. Contohnya ialah sindrom usus besar (IBS).
- Enteropati Alkohol: Jenis enteropati ini dikaitkan dengan penggunaan alkohol yang berpanjangan dan berlebihan. Alkohol boleh merosakkan membran mukus saluran gastrousus, yang membawa kepada keradangan, ulser dan perubahan lain. Ini boleh menyebabkan gejala seperti sakit perut, cirit-birit, dan gangguan pencernaan.
- Enteropati enzim: Jenis enteropati ini dikaitkan dengan kekurangan enzim yang diperlukan untuk pencernaan normal. Sebagai contoh, penyakit seliak adalah satu bentuk enzim enteropati di mana sistem imun menyerang mukosa usus kecil yang agresif apabila gluten, protein yang terdapat dalam gandum, barli, dan rai, dimakan.
- Enteropati yang bergantung kepada steroid: Keadaan ini dikaitkan dengan penggunaan jangka panjang glucocorticosteroids (steroid), yang boleh menyebabkan pelbagai kesan sampingan gastrousus, termasuk ulser, pendarahan, dan keabnormalan mukosa.
- Enteropati uremik: jenis enteropati ini dikaitkan dengan kegagalan buah pinggang kronik dan pengumpulan produk sisa dalam badan. Ini boleh menyebabkan pelbagai gangguan gastrousus dan gejala seperti mual, muntah dan cirit-birit.
- Enteropati pencernaan membran: Istilah ini boleh menggambarkan enteropati yang berkaitan dengan pencernaan terjejas dalam mukosa saluran gastrousus, yang mungkin termasuk penyerapan nutrien yang terjejas.
- Enteropati proliferatif: Ini adalah keadaan di mana mukosa saluran gastrousus mengalami percambahan sel yang tidak normal atau berlebihan. Ini boleh membawa kepada pembentukan polip atau neoplasma lain. Perubahan proliferatif mungkin dikaitkan dengan pelbagai penyakit dan mungkin memerlukan campur tangan pembedahan.
- Bundle Congenital Enteropathy: Enteropati genetik yang jarang berlaku ini dicirikan oleh intoleransi laktosa (gula yang terdapat dalam produk susu dan susu) sejak lahir. Pesakit dengan enteropati ini tidak dapat mencerna laktosa, yang boleh menyebabkan cirit-birit, kembung perut, dan gejala lain.
- Necrotizing Enteropathy: Ini adalah keadaan di mana membran mukus saluran gastrousus mengalami nekrosis (kematian sel) disebabkan oleh pelbagai faktor seperti jangkitan, pendarahan, atau iskemia (bekalan darah yang terjejas).
- Glycine Enteropathy: Ini adalah gangguan yang diwarisi yang berkaitan dengan metabolisme yang tidak normal dari glisin asid amino. Ia boleh membawa kepada pelbagai gangguan neurologi dan psikomotor, serta masalah lain termasuk enteropati glisinuronuropatik, yang boleh menjejaskan sistem pencernaan.
- Enteropati limfoid: Ini adalah keadaan di mana mukosa usus mengandungi jumlah tisu limfoid yang berlebihan. Ia boleh dikaitkan dengan pelbagai keadaan termasuk penyakit Crohn, kolitis ulseratif, dan penyakit keradangan lain dari saluran GI.
- Enteropati reaktif: Ini adalah keadaan di mana membran mukus saluran gastrousus menjadi meradang atau jengkel sebagai tindak balas kepada faktor-faktor tertentu. Ini termasuk jangkitan (seperti virus atau bakteria), tindak balas alergi terhadap makanan atau ubat-ubatan, dan pengaruh yang menjengkelkan. Enteropati reaktif boleh hadir dengan gejala yang serupa dengan enteritis atau gastroenteritis.
- Enteropati toksik: Ini adalah keadaan di mana membran mukus saluran gastrousus rosak atau dimusnahkan oleh pendedahan kepada toksin atau racun, seperti ubat, bahan kimia, atau jangkitan tertentu. Contohnya termasuk gastroenteritis toksik, yang disebabkan oleh bakteria Clostridium difficile, atau enteropati toksik kerana penyalahgunaan ubat-ubatan tertentu.
- Atrophic Enteropathy: Ini adalah keadaan di mana mukosa saluran gastrousus mengalami atrofi, iaitu pengurangan saiz dan perubahan fungsi. Contoh-contoh keadaan sedemikian adalah penyakit seliak dan gastritis atropik, yang boleh menyebabkan penyerapan nutrien terjejas dan masalah pencernaan yang lain.
- Enteropati Kekurangan Enzim: Enteropati ini dikaitkan dengan kekurangan enzim tertentu yang diperlukan untuk fungsi pencernaan normal. Contoh-contoh keadaan ini adalah kekurangan laktase (intoleransi laktosa), di mana badan tidak dapat mencerna laktosa gula susu dengan betul, dan keadaan kekurangan enzim yang lain.
Komplikasi dan akibatnya
Komplikasi dan akibat dari enteropati boleh berbeza-beza bergantung kepada sebab dan keterukannya. Beberapa komplikasi biasa dan akibat dari enteropati termasuk:
- Cirit-birit: Salah satu gejala enteropati yang paling biasa adalah cirit-birit, yang boleh menjadi kronik atau kekal lama.
- Kekurangan nutrien: Oleh kerana fungsi usus yang terjejas, penyerapan nutrien seperti vitamin, mineral dan protein mungkin terjejas. Ini boleh menyebabkan kekurangan elemen penting dan perkembangan kekurangan nutrien.
- Penurunan berat badan: Cirit-birit yang berterusan dan kekurangan nutrien boleh menyebabkan penurunan berat badan dan keletihan.
- Anemia: Sesetengah enteropati boleh menyebabkan kekurangan zat besi dan anemia kerana kekurangan sel darah merah.
- Retardasi Pertumbuhan pada Kanak-kanak: Kanak-kanak dengan enteropati kronik mungkin telah melambatkan pertumbuhan dan perkembangan.
- Komplikasi ubat: Rawatan enteropati mungkin melibatkan penggunaan ubat-ubatan yang juga boleh menyebabkan pelbagai kesan sampingan dan komplikasi.
- Komplikasi Autoimun: Beberapa bentuk enteropati mungkin dikaitkan dengan proses autoimun yang boleh menjejaskan organ dan sistem lain dalam badan.
- Komplikasi jika tidak dirawat dengan betul: Jika enteropati salah didiagnosis atau dirawat, ia boleh menyebabkan semakin buruk keadaan dan perkembangan komplikasi yang lebih serius.
Diagnostik Enteropati
Diagnosis enteropati melibatkan beberapa kaedah dan ujian yang membolehkan doktor menentukan jenis dan penyebab enteropati. Pendekatan untuk diagnosis bergantung kepada gejala tertentu dan kecurigaan penyakit. Berikut adalah beberapa kaedah diagnostik biasa:
- Sejarah Perubatan: Doktor menemubual pesakit untuk belajar tentang gejala, tempoh dan sifat penyakit, serta kehadiran keadaan perubatan lain, faktor keturunan dan faktor risiko.
- Peperiksaan Fizikal: Doktor melakukan pemeriksaan fizikal pesakit, termasuk penilaian perut dan organ lain untuk mencari tanda-tanda yang mungkin menunjukkan enteropati.
- Ujian darah makmal: Pelbagai ujian darah makmal dilakukan, termasuk ujian keradangan (mis., Protein C-reaktif dan kiraan sel darah merah), ujian antibodi, nilai biokimia (mis., Glukosa, protein, dan penanda lain), dan ujian lain yang mungkin menunjukkan kehadiran enteropati.
- Penyiasatan instrumental:
- Gastroenteroscopy: Ini adalah prosedur di mana tiub nipis, fleksibel dengan kamera (endoskop) dimasukkan melalui mulut atau hidung untuk melihat mukosa saluran gastrousus dan mengambil biopsi untuk analisis makmal.
- Kajian radiologi: Apabila gastroenteroscopy tidak sesuai, teknik radiologi seperti kajian barium boleh digunakan untuk menilai struktur dan fungsi saluran gastrousus.
- Tomografi yang dikira (CT) atau pengimejan resonans magnetik (MRI): Kadang-kadang teknik ini digunakan untuk melihat organ perut dan tisu sekitarnya dengan lebih terperinci.
- Biopsi endoskopik: Semasa gastroenteroskopi atau kolonoskopi, tisu (biopsi) boleh diambil dari mukosa untuk analisis makmal untuk mengesan perubahan yang tidak normal, keradangan, atau kehadiran penyakit tertentu.
- Ujian untuk alahan atau intoleransi makanan: Dalam beberapa kes, ujian khusus dilakukan untuk mengesan tindak balas alahan terhadap makanan tertentu.
- Ujian genetik: Ujian genetik boleh dilakukan untuk mendiagnosis bentuk enteropati yang diwarisi seperti penyakit seliak.
Diagnosis enteropati memerlukan kerjasama antara doktor dari kepakaran yang berbeza, termasuk ahli gastroenterologi, ahli imunologi, pakar bedah, dan ahli patologi.
Pelbagai ujian makmal dan ujian dilakukan untuk mendiagnosis enteropati gluten. Berikut adalah ujian utama dan penyiasatan yang boleh digunakan untuk mendiagnosis penyakit seliak:
- Antibodi kepada transglutaminase (antibodi TTG): Ujian antibodi ini adalah salah satu ujian yang paling biasa digunakan untuk mendiagnosis penyakit seliak. Tahap antibodi TTG yang tinggi mungkin menunjukkan kehadiran tindak balas autoimun kepada gluten. Ujian ini biasanya dilakukan pada darah.
- Immunoglobulin A (IgA): Tahap IgA dalam darah juga boleh diukur, kerana tahap IgA yang rendah dapat mempengaruhi ketepatan keputusan ujian antibodi. Jika tahap IgA rendah, doktor anda mungkin mencadangkan menggunakan kaedah diagnostik yang lain.
- Antibodi endomysium (antibodi EMA): Ujian antibodi ini boleh dilakukan untuk mengesahkan diagnosis penyakit seliak. Hasil ujian EMA yang positif menunjukkan peningkatan kemungkinan penyakit seliak.
- Gastroscopy (endoscopy): Gastroscopy membolehkan doktor secara visual menilai keadaan mukosa usus kecil dan mengambil biopsi untuk analisis makmal. Dalam penyakit celiac, keradangan dan lesi boleh dilihat pada mukosa.
- Biopsi mukosa usus kecil: Ini adalah standard emas untuk mendiagnosis penyakit seliak. Semasa gastroenteroscopy, sampel kecil tisu dari usus kecil diambil untuk menganalisis perubahan ciri seperti keradangan dan kerosakan pada villi.
- Ujian lain: Ujian tambahan mungkin termasuk ujian genetik untuk mengesan kecenderungan yang diwarisi kepada penyakit seliak dan ujian untuk tahap besi dan ferritin serum untuk menilai kekurangan zat besi yang mungkin disebabkan oleh penyerapan yang lemah dalam usus kecil.
Diagnosis pembezaan
Diagnosis pembezaan enteropati melibatkan proses mengenal pasti dan membezakan antara pelbagai bentuk enteropati, kerana mereka mungkin mempunyai gejala yang sama. Ini penting untuk menentukan diagnosis yang betul dan menetapkan rawatan yang sesuai. Berikut adalah beberapa langkah dalam diagnosis pembezaan enteropati:
- Sejarah Perhimpunan dan Perubatan: Doktor bermula dengan mengumpulkan maklumat sejarah perubatan dan perubatan terperinci, termasuk gejala, tempoh gejala, tabiat pemakanan, sejarah perubatan, dan pengambilan ubat.
- Pemeriksaan Fizikal: Doktor melakukan pemeriksaan fizikal pesakit untuk mencari tanda-tanda seperti sakit perut, kembung perut, ruam kulit, dan gejala fizikal yang lain.
- Ujian Makmal: Pelbagai ujian makmal dilakukan untuk menilai keadaan usus dan badan secara keseluruhan. Ini mungkin termasuk ujian darah, ujian najis, ujian air kencing, dan lain-lain.
- Peperiksaan Instrumental: Peperiksaan endoskopik seperti gastrofibroscopy atau kolonoskopi boleh digunakan untuk memeriksa secara visual struktur dalaman usus dan mengambil sampel biopsi.
- Ujian imunologi: Ujian imunologi seperti ujian antibodi boleh dilakukan untuk menentukan enteropati autoimun.
- Ujian genetik: Untuk mendiagnosis penyakit seliak, ujian genetik dilakukan untuk mencari gen yang berkaitan dengan penyakit ini.
- Pengecualian penyakit lain: Diagnosis pembezaan juga termasuk pengecualian penyakit lain yang mungkin meniru gejala enteropati, seperti sindrom usus besar (IBS), gastritis, penyakit ulser peptik, penyakit berjangkit, dan lain-lain.
- Tindak balas pemantauan terhadap rawatan: Sebaik sahaja diagnosis dibuat dan rawatan dimulakan, adalah penting untuk memantau bagaimana pesakit bertindak balas terhadap terapi untuk memastikan ia berkesan.
Rawatan Enteropati
Rawatan untuk enteropati bergantung kepada jenis, sebab, dan gejala. Enteropati boleh disebabkan oleh pelbagai faktor, termasuk jangkitan, keradangan, alahan, gangguan genetik, dan keadaan lain. Rawatan biasanya ditetapkan oleh doktor dan mungkin termasuk yang berikut:
Rawatan Ubat:
- Antibiotik: Jika enteropati disebabkan oleh sebab bakteria atau berjangkit, antibiotik boleh ditetapkan.
- Anti-inflamasi: Ubat anti-radang seperti mesalamine atau steroid boleh digunakan untuk merawat bentuk radang enteropati, seperti penyakit Crohn atau kolitis ulseratif.
- Immunomodulators and Biologics: Dalam kes-kes penyakit GI keradangan kronik, doktor anda boleh menetapkan ubat imunomodulator atau biologi untuk menindas gejala keradangan dan kawalan.
Terapi Pemakanan:
- Dalam kes alahan makanan atau sikap tidak bertoleransi terhadap makanan tertentu, mungkin diperlukan untuk menghapuskan makanan ini dari diet. Sebagai contoh, dalam kes penyakit seliak, gluten harus dihapuskan sepenuhnya dari diet.
- Sekatan laktosa mungkin diperlukan pada pesakit dengan kekurangan laktase.
Rawatan Gejala:
- Ubat-ubatan untuk melegakan gejala, seperti ubat sakit, antispasmodik, atau antiemetik, boleh digunakan untuk meningkatkan keselesaan pesakit.
Rawatan sebab yang mendasari:
- Apabila enteropati disebabkan oleh keadaan yang mendasari, seperti penyakit autoimun atau gangguan genetik, adalah penting untuk merawat dan menguruskan keadaan yang mendasari itu.
Campur tangan pembedahan:
- Dalam sesetengah kes, seperti massa luaran, polip, atau komplikasi tertentu, pembedahan mungkin diperlukan untuk menghilangkan kawasan yang terjejas di saluran GI.
Diet untuk enteropati
Bergantung kepada jenis tertentu dan punca keadaan. Untuk terapi pemakanan yang berkesan, diagnosis khusus mesti ditentukan dan pelan diet mesti dibangunkan berdasarkan diagnosis tersebut. Berikut adalah beberapa cadangan umum untuk diet dalam pelbagai jenis enteropati:
Gluten Enteropati (Penyakit Celiac):
- Perkara utama dalam kes ini ialah penghapusan gluten lengkap dari diet. Gluten ditemui dalam gandum, barli dan rai.
- Makanan yang boleh anda makan: jagung, nasi, kentang, kentang, soba, oat (jika dilabelkan bebas gluten), daging, ikan, buah-buahan, sayur-sayuran, susu dan produk tenusu (jika mereka tidak mengandungi bahan tambahan gluten).
- Elakkan makanan dan hidangan yang mengandungi tepung gandum, barli, rai, maltodekstrin dan bahan-bahan lain dengan gluten.
Enzyme Enteropathy:
- Untuk membantu pencernaan, suplemen enzim (seperti untuk laktosa atau bromelain) boleh digunakan untuk membantu badan mencerna makanan.
- Elakkan makanan yang boleh menyebabkan penapaian teruk di dalam perut, seperti kekacang, kubis, soda, dan minuman berkarbonat.
Enteropati alkohol:
- Adalah penting untuk mengelakkan alkohol sepenuhnya.
- Perhatikan keadaan sistem hati dan pencernaan.
Enteropati uremik:
- Diet untuk kegagalan buah pinggang kronik mungkin termasuk protein, fosforus, dan sekatan kalium.
- Pengambilan natrium dan cecair mungkin dihadkan bergantung pada tahap penyakit.
Enteropati dengan pencernaan membran terjejas:
- Suplemen enzim boleh digunakan untuk meningkatkan pencernaan.
- Elakkan makanan yang boleh merengsakan membran mukus, seperti rempah-rempah panas dan makanan berasid.
Adalah penting untuk diperhatikan bahawa cadangan diet boleh berbeza-beza bergantung kepada diagnosis dan tahap penyakit tertentu. Sebelum membuat sebarang perubahan pada diet anda, pastikan anda berunding dengan doktor atau ahli diet anda untuk mendapatkan cadangan peribadi dan ikuti cadangan yang sesuai untuk anda.
Garis panduan klinikal
Garis panduan klinikal untuk pengurusan enteropati bergantung kepada bentuk tertentu penyakit ini dan mungkin termasuk kaedah diagnosis, rawatan dan penjagaan yang berbeza. Berikut adalah garis panduan klinikal umum yang boleh digunakan dalam konteks enteropati:
Diagnosis dan penilaian:
- Penilaian sejarah perubatan dan keluarga pesakit.
- Pengumpulan gejala dan aduan terperinci.
- Menjalankan pemeriksaan fizikal.
- Ujian makmal darah, najis, air kencing, dan lain-lain untuk menilai fungsi usus dan mengesan proses keradangan atau autoimun.
- Penyiasatan instrumental seperti endoskopi dengan biopsi untuk memvisualisasikan dan menilai kesihatan usus.
Rawatan:
- Rawatan bergantung pada bentuk enteropati tertentu dan mungkin termasuk yang berikut:
- Penggunaan terapi dadah seperti antibiotik, ubat anti-radang, ubat imunosupresif dan lain-lain, bergantung kepada diagnosis.
- Cadangan diet dan perubahan diet. Sebagai contoh, dalam penyakit seliak, penting untuk menghilangkan gluten dari makanan.
- Kawalan gejala seperti cirit-birit atau sakit perut.
- Campur tangan pembedahan mungkin diperlukan dalam beberapa kes, terutama jika terdapat komplikasi atau kerosakan pada usus.
Pemantauan dan rawatan susulan:
- Pemantauan dan peperiksaan perubatan yang kerap untuk menilai keberkesanan rawatan dan perubahan dalam keadaan pesakit.
- Ubah suai rawatan seperti yang diperlukan berdasarkan hasil pemantauan.
Gaya hidup dan sokongan:
- Pesakit dengan enteropati boleh menerima panduan untuk mengekalkan gaya hidup yang sihat, termasuk pemakanan yang betul, tahap aktiviti fizikal, dan pengurusan tekanan.
- Sokongan dari ahli psikologi atau psikiatri boleh membantu, terutamanya dalam bentuk kronik enteropati seperti penyakit Crohn.
Penyiasatan sebab-sebab dan pencegahan: Dalam beberapa kes, seperti penyakit seliak, adalah penting untuk menentukan punca penyakit dan mengambil langkah-langkah untuk menghalangnya di dalam saudara-mara pesakit.
Pendidikan Pesakit: Mendidik pesakit tentang penyakit mereka, sekatan diet, dan amalan penjagaan yang betul boleh menjadi aspek utama pengurusan enteropati yang berjaya.
Garis panduan klinikal mungkin berbeza-beza bergantung kepada diagnosis dan keadaan khusus pesakit, jadi penting untuk mendapatkan nasihat perubatan dari pakar, seperti ahli gastroenterologi atau alahan, untuk pendekatan individu terhadap diagnosis dan rawatan enteropati.

