Pakar perubatan artikel itu
Penerbitan baru
Astrocytoma saraf tunjang
Ulasan terakhir: 29.06.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Jika tumor malignan atau benigna berkembang daripada astrocytes - sel neuroglial berbentuk bintang - neoplasma dipanggil astrocytoma. Fungsi utama astrocytes adalah untuk mengawal persekitaran kimia otak dan membentuk penghalang fisiologi antara sistem peredaran darah dan CNS. Astrocytoma saraf tunjang adalah kira-kira 9 kali kurang biasa daripada tumor otak dan kebanyakannya menyerang orang dewasa. Dalam kebanyakan kes, astrocytomas benigna menjadi malignan - ini berlaku pada kira-kira 70% pesakit. [ 1 ]
Epidemiologi
Astrocytoma adalah varian glioma yang paling biasa, tumor sel glial. Secara umum, patologi boleh berkembang di mana-mana jabatan otak, serta di cerebellum, saraf tunjang. Pada zaman kanak-kanak, saraf optik sering terjejas.
Dalam tujuh daripada sepuluh pesakit, astrocytoma benigna menjadi malignan.
Pada kanak-kanak, tumor otak atau saraf tunjang adalah jenis keganasan kedua paling biasa selepas leukemia. Di Amerika Syarikat sahaja, lebih daripada 4,000 kes baru tumor sistem saraf pusat didiagnosis setiap tahun. Kira-kira 50% daripada tumor otak pada kanak-kanak adalah glioma atau astrocytomas. Mereka berkembang daripada sel glial yang membentuk tisu otak aksesori. Astrocytoma adalah jinak atau malignan dan boleh muncul di bahagian berlainan saraf tunjang.
Pada kanak-kanak, astrocytoma adalah lebih biasa (hampir 20%), dan di kalangan pesakit dewasa, lelaki adalah kira-kira satu setengah kali lebih biasa daripada wanita. Terdapat lebih daripada sedozen lesi tumor otak setiap astrocytoma saraf tunjang. [ 2 ]
Punca daripada astrocytomas saraf tunjang
Sehingga kini, punca sebenar pembentukan astrocytoma saraf tunjang tidak diketahui. Terdapat teori kemungkinan kecenderungan keturunan, pendedahan kepada virus onkogenik, faktor luaran, bahaya pekerjaan, dsb.
Kemunculan astrocytoma mungkin disebabkan oleh sebab-sebab berikut:
- Pendedahan radiasi kepada badan;
- Pendedahan ultraviolet yang teruk atau berpanjangan;
- Keadaan persekitaran yang tidak menguntungkan;
- Tinggal berpanjangan berdekatan dengan talian voltan tinggi;
- Pendedahan kepada bahan kimia, sisa berbahaya (termasuk sisa nuklear);
- Merokok;
- Kecacatan genetik;
- Penggunaan makanan yang kerap mengandungi karsinogenik dan komponen berbahaya yang lain;
- Sejarah keluarga yang tidak menguntungkan.
Tekanan yang kerap dan teruk, ketidakseimbangan psiko-emosi memainkan peranan tertentu dalam perkembangan patologi. Penyebab khusus termasuk penyakit Hippel-Lindau, sindrom Li-Fraumeni, neurofibromatosis keturunan jenis I, sklerosis tuberous.
Faktor-faktor risiko
Faktor utama yang boleh mencetuskan perkembangan astrocytoma adalah kecenderungan genetik. Faktor potensi lain termasuk:
- Keadaan persekitaran yang tidak menggalakkan di kawasan kediaman;
- Tetap tinggal dalam keadaan bahaya pekerjaan, bekerja dengan bahan kimia (terutamanya berbahaya dianggap formalin, nitrosamine);
- Penyakit berjangkit virus - khususnya herpes-6, jangkitan sitomegalovirus, paliomavirus (SV40);
- Tekanan yang kerap atau mendalam, keadaan kemurungan, kejutan psiko-emosi;
- Penurunan secara tiba-tiba atau mendalam dalam imuniti;
- Perubahan berkaitan usia.
Pendedahan sinaran (termasuk terapi sinaran) meningkatkan risiko astrocytoma.
Patogenesis
Astrosit ialah jenis struktur glial yang paling terkenal. Sel-sel berbentuk bintang, dan fungsinya yang dianggap adalah untuk membersihkan ruang ekstraselular daripada ion dan mediator "tidak perlu", yang membantu menyingkirkan halangan kimia kepada mekanisme pengikatan yang beroperasi pada permukaan neuron. Kemungkinan astrosit juga membantu neuron dengan mengangkut glukosa ke sel yang paling aktif dan dengan memainkan peranan dalam penghantaran beberapa impuls yang diperlukan untuk peraturan normal fungsi sinaps. Telah didapati bahawa selepas kerosakan otak, astrosit mengambil bahagian dalam pembaikan dengan "memop" zarah nekrotik neuron, mungkin menjejaskan bukan percambahan komponen toksik dan mencegah mabuk.
Sehingga 5% daripada astrocytomas dikaitkan dengan patologi kongenital dengan pewarisan dominan autosomal (cth Neurofibromatosis). Dalam kebanyakan kes, tumor astrocytoma primer berkembang tanpa sebab yang jelas, iaitu secara Sporadikal.
Pertumbuhan meresap dengan pencerobohan invasif pada tisu sekeliling adalah tipikal untuk proses tumor pada saraf tunjang. Pada tahap keganasan bergantung pada seberapa cepat astrocytoma akan berkembang. Oleh itu, terutamanya tumor malignan muncul dalam beberapa bulan, dan keganasan jinak dan lemah boleh berkembang selama bertahun-tahun tanpa mendedahkan sebarang simptomologi yang berbeza. Dalam sesetengah kes, patologi mungkin dikaitkan dengan proses dysembryogenetic (anomali perkembangan kecil). [ 3 ]
Gejala daripada astrocytomas saraf tunjang
Simptomologi dalam astrocytoma saraf tunjang adalah tidak spesifik dan meluas, bergantung pada saiz tumor dan penyetempatannya. Tanda-tanda pertama muncul hanya apabila neoplasma mula menekan pada tisu dan struktur berdekatan. Selalunya, pesakit mengadu sakit kepala (lebih kerap seperti serangan, sehingga muntah), penampilan masalah dengan pencernaan dan fungsi kencing, gangguan dalam berjalan. Kursus akut penyakit ini sangat jarang berlaku: dalam kebanyakan kes, masalahnya meningkat secara beransur-ansur. [ 4 ]
Pada peringkat awal perkembangan, astrocytoma hampir selalu tersembunyi, tanpa gejala yang berbeza. Gambar patologi hanya muncul dari peringkat perkembangan tumor aktif. Tanda-tanda berikut diperhatikan:
- Sakit kepala yang teruk, kadang-kadang sampai ke tahap muntah (muntah membawa kelegaan);
- Peningkatan suhu badan di kawasan lesi (sehingga 38.5 ° C secara purata);
- Perubahan dalam sensitiviti kesakitan, paresthesia;
- Kemunculan kesakitan di kawasan bahagian saraf tunjang yang terjejas;
- Kelemahan otot anggota badan, kebas, lumpuh kaki;
- Kemerosotan dan kehilangan fungsi organ dalaman (lebih kerap organ pelvis).
Tahap
Urutan perkembangan astrocytoma, seperti semua tumor intramedullary saraf tunjang, mengikuti tiga peringkat:
- Peringkat segmen;
- Lesi saraf tunjang melintang lengkap;
- Peringkat kesakitan radikular.
Peringkat segmental dikaitkan dengan berlakunya gangguan segmental terdisosiasi sensitiviti cetek mengikut tahap penyetempatan neoplasma.
Lesi melintang lengkap saraf tunjang bermula dari saat proses tumor tumbuh menjadi bahan putih. Gangguan deria segmen digantikan oleh konduktif, perubahan motor dan trofik muncul, fungsi organ pelvis terjejas.
Tahap kesakitan radikular bermula dari saat proses tumor melampaui batas tulang belakang. Oleh kerana neoplasma menjejaskan hujung saraf, sindrom kesakitan radikular muncul. [ 5 ]
Borang
Astrocytoma berkembang dari kawasan astrocytic glia dan diwakili oleh sel astrocyte. Sebagai tambahan kepada saraf tunjang, tumor boleh terletak di hemisfera serebrum yang besar, cerebellum, dan batang otak.
Bezakan antara astrocytoma dengan keganasan rendah dan tinggi:
- Keganasan rendah - Gred I-II;
- Keganasan tinggi - Gred III-IV.
Bergantung pada kehadiran kecacatan IDH 1-2, astrocytoma mutasi dan bukan mutasi dibezakan. Sekiranya tiada mutasi, "jenis liar" atau wt (jenis liar) dikatakan wujud.
Senarai proses tumor mengikut tahap keganasan:
- Gred I-II diwakili oleh astrocytoma pilocytic piloid dan astrocytoma meresap peringkat rendah. Neoplasma sedemikian dicirikan oleh perkembangan tertunda, yang bermula pada usia muda.
- Gred III-IV diwakili oleh astrocytoma anaplastik dan glioblastoma multiforme. Neoplasma ini tumbuh dengan cepat, merebak dengan cepat ke struktur berdekatan.
Variasi klasik astrocytoma piloid dikatakan sebagai variasi klasik astrocytoma piloid jika MRI menunjukkan hipodens mod T1 dan neoplasma hiperdens mod T2, yang dalam kebanyakan kes mengumpul agen kontras dengan baik dan lengkap. Kadangkala ia mungkin mengandungi komponen sista.
Piloid astrocytoma pada saraf tunjang lebih kerap berlaku pada kanak-kanak dan dewasa muda.
Astrocytoma meresap saraf tunjang tergolong dalam glioma keganasan rendah, serta xanthoastrocytoma pleomorphic, oligodendroglioma, oligoastrocytoma. Ini adalah kategori neoplasma yang heterogen secara morfologi, diagnostik dan klinikal. Ciri klasifikasi mempunyai kesan yang signifikan terhadap taktik terapeutik, menentukan perjalanan dan prognosis patologi. [ 6 ]
Komplikasi dan akibatnya
Tumor intramedullary, yang termasuk astrocytoma, jarang berlaku, hanya berlaku dalam 2% daripada semua tumor sistem saraf pusat. Banyak neoplasma dalam kategori ini adalah jinak, tetapi walaupun dalam kes ini, penyingkiran lengkap tumor adalah wajib. Radioterapi dalam kes ini adalah tidak sesuai, kerana astrocytoma seperti itu adalah radiosensitif, dan terapi merosakkan saraf tunjang akibat pendedahan radiasi yang meningkat. Namun begitu, apabila menggunakan teknik gabungan, rawatan sedemikian masih dilakukan. Contohnya, mereka menggabungkan terapi sinaran dengan kemoterapi, atau hipertermia, atau kaedah lain yang tersedia.
Astrocytoma saraf tunjang paling kerap bermula dengan kemunculan sindrom kesakitan di kawasan yang terjejas. Kemudian terdapat perubahan sensitiviti, kelemahan otot pada anggota badan. Pertumbuhan tumor meresap dengan penyusupan ke dalam tisu saraf normal adalah mungkin. Sekiranya tiada rawatan di kawasan yang sepadan, saraf tunjang terjejas sepenuhnya, yang melibatkan gangguan fungsi organ pada tahap dan di bawah zon patologi.
Terdapat juga data mengenai kejadian komplikasi selepas penyingkiran astrocytoma. Semasa pembedahan, pakar bedah menyahmampat saraf tunjang, membuang neoplasma sepenuhnya dan cuba melakukan segala yang mungkin untuk mencegah perkembangan kegagalan neurologi berikutnya. Walau bagaimanapun, tidak selalu mungkin untuk menjalankan campur tangan dengan lancar: banyak tumor merebak dengan kuat ke tisu sekeliling, atau terletak di tempat yang sukar diakses. Ini membawa kepada kemungkinan komplikasi intra dan selepas operasi. Oleh itu, pesakit mungkin mengalami keterukan atau penampilan gangguan sensorimotor baru, pembentukan tetraparesis atau tetraplegia. Senarai komplikasi astrocytoma yang paling kerap adalah seperti berikut:
- Gangguan neurologi;
- Edema tulang belakang;
- Komplikasi pasca operasi berjangkit, meningitis purulen, mielitis, meningoencephalitis);
- liquorrhea selepas pembedahan;
- Hematoma saluran tulang belakang;
- Pembentukan sista minuman keras (pseudo-myeloradiculocele);
- Embolisme udara, tromboembolisme;
- Komplikasi septik dan trofik;
- Paresis usus;
- Implikasi ortopedik, kyphosis, scoliosis, ketidakstabilan fungsi.
Menurut pemerhatian, majoriti komplikasi berkembang pada peringkat awal pasca operasi - kira-kira 30% daripada kes, dan dalam bilangan pesakit yang ramai (lebih daripada 90% kes) komplikasi tersebut dikategorikan sebagai ringan. Komplikasi yang rumit dan teruk yang membawa kepada kematian pesakit diperhatikan hanya dalam 1% kes.
Bolehkah astrocytoma muncul semula atau bermetastasis selepas penyingkirannya? Secara teorinya, kejadian semula neoplasma boleh berlaku di mana-mana bahagian saraf tunjang, tetapi tiada data statistik mengenai perkara ini. Metastasis ke saraf tunjang adalah mungkin dalam astrocytoma piloid otak, kanser paru-paru dan sebagainya. Di sini adalah penting untuk diperhatikan bahawa astrocytoma saraf tunjang itu sendiri I darjah biasanya tidak memberikan metastasis, bagaimanapun, bermula dengan tahap II patologi, neoplasma sudah dapat metastasize. Dalam tahap III-IV penyakit ini, metastasis hampir selalu ada: tumor tersebut tumbuh dengan cepat dan memerlukan rawatan segera dan aktif. [ 7 ]
Diagnostik daripada astrocytomas saraf tunjang
Langkah-langkah diagnostik dalam kes disyaki astrocytoma dilakukan di institusi neurologi atau neurosurgikal. Pertama, keadaan umum pesakit, intensiti kesakitan, status neurologi dan ortopedik dinilai.
Diagnosis makmal adalah tidak spesifik. Tetapkan ujian air kencing dan darah am, biokimia darah dengan penentuan glukosa, jumlah protein, bilirubin dan tahap albumin, kreatinitis dan urea, aspartat aminotransferase, alanine aminotransferase, laktat dehidrogenase, alkali fosfatase. Periksa penanda seperti yang ditunjukkan, komposisi mikroelemen darah, koagulogram yang diperluas.
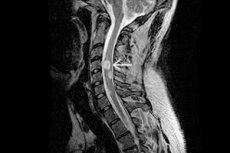
Diagnosis instrumental keutamaan pertama dalam astrocytoma harus diwakili oleh pengimejan resonans magnetik bahagian yang sepadan pada ruang tulang belakang dengan atau tanpa suntikan agen kontras. Jika ditunjukkan, kawasan pemeriksaan boleh diperluaskan sehingga neuroaxis.
MRI dilakukan dengan kekuatan medan magnet peranti yang disyorkan sebanyak 1.5-3 Tesla. Pada imej yang terhasil, astrocytoma paling kerap disetempat secara eksentrik, kadangkala mempunyai komponen eksofitik dan tidak mengumpul agen kontras, atau menunjukkan pengumpulan heterogen, atau satu zon pengumpulan hadir. [ 8 ]
Pada pesakit yang memerlukan penjelasan diagnosis astrocytoma saraf tunjang, kajian perfusi CT juga dilakukan sebagai sebahagian daripada diagnosis pembezaan.
Diagnosis pembezaan
Diagnosis pembezaan antara proses tumor dan bukan tumor adalah disyorkan. Perfusi CT menjadi prosedur penting untuk mengenal pasti tumor saraf tunjang intramedullary. Kaedah ini menilai halaju aliran darah dalam tisu tulang belakang, yang membantu membezakan antara tumor serebrospinal dan patologi demyelinating. Kajian ini juga ditunjukkan untuk pembezaan glioma, ependymoma dan hemangioblastoma.
Jika MRI mendedahkan hiperperfusi yang sengit di kawasan tumpuan patologi, hemangioblastoma intramedullary didiagnosis. Adalah disyorkan untuk melakukan MRI tambahan atau CT-angiografi untuk menjelaskan anatomi vaskular neoplasma.
Di samping itu, diagnosis pembezaan harus ditujukan untuk mengecualikan patologi yang paling serupa pada saraf tunjang - khususnya, kita boleh bercakap tentang mielopati diskogenik, syringomyelia, mielitis, aneurisma arteriovenous, myelosis funikular, amyotrophic lateral sclerosis, tuberkuloma, echinococcosis dan cysticerctomary, syphiliasis, sistikerkosis, sifilis. pembuluh serebrospinal.
Siapa yang hendak dihubungi?
Rawatan daripada astrocytomas saraf tunjang
Kaedah utama rawatan astrocytoma ialah penyingkirannya melalui pembedahan. Pembedahan dijadualkan selepas pesakit telah menjalani semua langkah diagnostik. Pilihan taktik rawatan mengambil kira jenis dan lokasi neoplasma, kelaziman dan keagresifannya, serta umur pesakit. Sebagai contoh, terapi sinaran jarang digunakan dalam amalan pediatrik kerana risiko kesan sampingan yang tinggi. [ 9 ]
Beberapa rawatan yang paling biasa termasuk yang berikut:
- Campur tangan pembedahan - membolehkan untuk membuang seberapa banyak sel tumor yang mungkin. Pembedahan boleh digunakan sebagai prosedur yang berdiri sendiri untuk astrocytoma tahap pertama, tetapi untuk tumor dengan tahap keganasan lain ia digabungkan dengan prosedur terapeutik lain.
- Kemoterapi - boleh digunakan sebagai tambahan kepada pembedahan atau sebagai rawatan utama. Pada bayi, kemoterapi digunakan sebagai pengganti sementara terapi radiasi sehingga bayi membesar. Kemoterapi mungkin termasuk penggunaan ubat-ubatan seperti Carboplatin, Vincristine, Vinblastine, Thioguanine, Procarbazine, dan Lomustine. Tetapi kemoterapi sahaja tidak menyembuhkan walaupun astrocytoma malignan rendah saraf tunjang. Di samping itu, campur tangan pembedahan digunakan.
- Terapi sinaran adalah tambahan standard kepada pembedahan yang direka untuk memusnahkan struktur tumor yang tinggal.
- Rawatan yang disasarkan melibatkan penggunaan ubat-ubatan yang menghalang perkembangan dan penyebaran sel malignan dengan menjejaskan molekul tertentu yang terlibat dalam pertumbuhan neoplasma. Intipati terapi penargetan adalah dalam serangan sasaran sel astrocytoma, akibatnya tumor menjadi terdedah dan lemah. Tidak seperti kemoterapi, terapi sasaran adalah selektif dan bertindak hanya pada sel malignan tanpa merosakkan struktur yang sihat.
- Inhibitor seperti Vemurafenib dan Dabrafenib digunakan untuk neoplasma dengan perubahan dalam gen BRAF V600.
- Dalam kes gabungan atau duplikasi BRAF atau astrocytomas keganasan rendah, perencat MEK seperti Selumetinib atau Trametinib boleh digunakan.
- Dalam astrocytomas keganasan rendah, Sirolimus dan Everolimus mungkin mempunyai kesan yang mencukupi.
- Imunoterapi melibatkan penggunaan sistem imun anda sendiri untuk mengenali sel tumor dan seterusnya menyerangnya. Ubat pilihan adalah apa yang dipanggil perencat pusat pemeriksaan. Mereka menyekat isyarat daripada struktur malignan, yang mewujudkan pertahanan terhadap tindakan imun.
Antikonvulsan dan steroid digunakan sebagai rawatan simptomatik. Jika perlu, perundingan dengan ahli endokrinologi, pakar mata, pakar pemulihan dan psikologi ditetapkan.
Rawatan selepas pembedahan mungkin termasuk ubat-ubatan seperti ini:
- Kursus terapi kemoradiasi mengikut program yang sesuai pada pedal gas linear (dos fokus tunggal radikal 2 Gy, jumlah dos fokus 60 Gy).
- Mustofaran (Fotemustine) 208 mg sekali setiap 7 hari. Penyelesaian yang disediakan hendaklah dilindungi daripada cahaya dan serta-merta selepas penyediaan diletakkan di dalam penutup legap. Kanak-kanak dan wanita hamil tidak ditetapkan ubat. Parameter hematologi semestinya dipantau semasa rawatan.
- Temozolamide 100-250 mg mengikut skema individu. Kapsul tidak dibuka, gunakan dengan berhati-hati, mengelakkan sentuhan dadah dengan kulit. Ambil semasa perut kosong, basuh dengan segelas air. Jika muntah berlaku selepas mengambilnya, ubat tidak lagi diambil pada hari itu. Pada kanak-kanak Temozolamide ditetapkan dari umur 3 tahun.
- Bevacizumab 5-15 mg/kg sekali setiap 14-21 hari, jangka panjang. Antara kesan sampingan yang mungkin: pendarahan gastrousus dan pulmonari, tromboembolisme arteri, aritmia, trombosis, hipertensi.
Setiap 3-6 bulan, MRI diagnostik dengan kontras dilakukan, selepas itu rawatan diselaraskan seperti yang ditunjukkan.
Rawatan fisioterapi
Soalan mengenai kemungkinan menggunakan fisioterapi pada pesakit dengan astrocytoma saraf tunjang timbul agak kerap. Secara tradisinya, terapi sedemikian dianggap sebagai kontraindikasi, tetapi ini tidak selalu benar. Pada masa ini, pakar mempunyai maklumat berikut:
- Elektroforesis ubat boleh digunakan untuk proses tumor - termasuk astrocytoma saraf tunjang - jika perlu.
- Penggunaan arus berdenyut - seperti electrosleep, anestesia elektrik, terapi diadinamik, terapi termodulat sinus, dan arus turun naik - tidak mempunyai kesan ke atas pertumbuhan neoplasma dan penyebaran metastasis. Selain itu, arus berdenyut ditunjukkan untuk penghapusan edema.
- Penggunaan medan magnet mempunyai kesan melambatkan pada pertumbuhan tumor, mempunyai beberapa sifat antiblastik.
- Ultrasound tidak dikontraindikasikan pada pesakit dengan astrocytoma.
- Sinar elektromagnet julat EHF meningkatkan prestasi rawatan utama (pembedahan, kemoterapi dan radioterapi), menyokong hematopoiesis dan pertahanan imun, mengurangkan kesakitan.
Prosedur seperti penyinaran ultraungu, terapi laser, terapi haba dan mandian terapeutik (radon, turpentin, hidrogen sulfida, silika), urutan dan terapi manual adalah dilarang dalam astrocytoma saraf tunjang.
Selepas campur tangan pembedahan, adalah disyorkan untuk merujuk pesakit ke sanatorium dan rawatan resort dalam tempoh setahun atau lebih sebagai sebahagian daripada pemulihan. Kemungkinan menggunakan hirudoterapi dalam astrocytoma belum dikaji.
Rawatan herba
Fitoterapi tidak boleh digunakan pada pesakit kanser dan bukannya rawatan utama. Walau bagaimanapun, tumbuhan ubatan agak berjaya digunakan untuk merangsang pertahanan badan, untuk melegakan sindrom kesakitan. Penggunaan herba yang cekap membantu meningkatkan kualiti hidup pesakit yang menghidap astrocytoma saraf tunjang.
Banyak tumbuhan mengandungi bahan antitumor tertentu. Selain itu, produk tumbuhan memberikan perlindungan tambahan terhadap kanser dengan mengekalkan keseimbangan asid-alkali yang normal dalam badan.
Herba digunakan dalam keadaan kering atau segar. Mereka digunakan untuk menyediakan ekstrak, decoctions, infusions dan tinctures. Antara tumbuhan paling popular yang boleh memperbaiki keadaan pesakit dengan astrocytoma adalah seperti berikut:
- Jelatang adalah herba terkenal yang boleh meningkatkan fungsi hati, menormalkan paras gula dalam darah, menghilangkan bengkak, memusnahkan bakteria dan menghentikan pertumbuhan sel tumor. Pakar mengesyorkan membancuh infusi jelatang dan menggunakannya 3-4 kali sehari. Kontraindikasi: kecenderungan untuk trombosis.
- Kayu manis (jangan dikelirukan dengan cassia) adalah rempah popular yang mengandungi banyak komponen bermanfaat, termasuk carvacrol dan coumarin. Untuk mendapatkan kesan antikanser, ½ sudu teh. Serbuk kayu manis perlu dimakan setiap hari.
- Akar halia adalah rempah ubatan yang mengandungi antioksidan semulajadi yang memberikan aktiviti anti-tumor yang kuat. Halia boleh ditambah kepada minuman, hidangan pertama dan kedua, pencuci mulut. Walau bagaimanapun, teh halia, yang perlu diminum 3-4 kali sehari, dianggap sebagai ubat terapeutik utama.
- Oregano, atau oregano, adalah herba yang terkenal dengan rasa tertentu. Ia mengandungi asid fenolik dan flavonoid aktif, serta quercitin, yang menghadkan pertumbuhan sel-sel malignan. Herba yang dihancurkan boleh dibancuh sebagai infusi, dan juga ditambah kepada daging, hidangan ikan, salad, kaserol.
Doktor memberi amaran: jangan mengharapkan keajaiban daripada rawatan herba astrocytoma saraf tunjang. Phytotherapy hanya digunakan sebagai pautan tambahan, dalam kombinasi dengan kaedah konservatif dan pembedahan.
Rawatan pembedahan
Pembedahan radio ialah kaedah optimum untuk menghapuskan astrocytomas saraf tunjang. Pembedahan tanpa sentuhan berkesan berhubung dengan tumor yang berlainan lokasi dan pengedaran, dan merupakan pengganti yang baik untuk pembedahan konvensional. Penggunaan apa yang dipanggil Cyberknife dikaitkan dengan penghantaran dos pengion sinar pengion yang merosakkan struktur malignan ke dalam tisu. Tisu sekeliling yang sihat tidak terjejas.
Pada peringkat persediaan, pesakit menjalani CT diagnostik dan MRI, selepas itu model tiga dimensi digital penyetempatan bersama neoplasma dan tisu normal yang tidak berubah ditentukan. Kemudian pakar membuat skema campur tangan radiosurgikal dengan pembentukan dos penyinaran yang harus diterima oleh astrocytoma untuk menyekat semua tindak balas biologi di dalamnya.
Secara purata, radioterapi dipecahkan kepada 2-3 peringkat (pecahan).
Pembedahan melibatkan pengangkatan sebanyak mungkin tumor. Tumor tahap kedua atau lebih dirawat dengan pembedahan dalam kombinasi dengan kemoterapi dan terapi radiasi. Pendekatan yang komprehensif harus menghalang penyebaran selanjutnya proses tumor.
Dalam setiap kes, tahap campur tangan pembedahan ditentukan oleh ciri-ciri segera astrocytoma saraf tunjang. Taktik rawatan dibentuk oleh beberapa pakar sekaligus: pakar bedah saraf, pakar onkologi radiasi, ahli fizik perubatan, ahli onkologi-kemoterapi.
Pencegahan
Memimpin gaya hidup sihat akan membantu mengekalkan saraf tunjang yang sihat dan menguatkan badan secara keseluruhan. Kriteria penting untuk pencegahan astrocytoma termasuk:
- Diet sihat penuh dengan produk berkualiti;
- Aktiviti fizikal yang mencukupi, berjalan kaki secara teratur di udara segar;
- Tempoh rehat dan tidur yang mencukupi;
- Pembangunan rintangan tekanan, aplikasi pelbagai teknik untuk melegakan tekanan.
Adalah penting untuk berjumpa dengan pengamal am dengan kerap, terutamanya bagi pesakit yang mempunyai patologi kronik dan mereka yang telah menjalani kanser dan radiasi atau kemoterapi sistemik.
Antara cadangan lain:
- Tambah lebih banyak makanan tumbuhan (terutamanya sayur-sayuran dan sayur-sayuran) dan kurangkan makanan sintetik dan makanan segera ke dalam diet anda;
- Tambahkan sedikit lemak haiwan ke dalam makanan anda, dan anda dinasihatkan untuk menghapuskan marjerin sama sekali;
- Kawal berat badan anda, kekalkan aktiviti fizikal;
- Berhenti merokok dan minum minuman beralkohol yang kuat;
- Jangan membebankan punggung anda, dos dan agihkan beban dengan betul.
Gaya hidup sihat dan perundingan dan pemeriksaan yang kerap dengan doktor anda adalah kunci untuk memastikan badan anda berfungsi untuk tahun-tahun akan datang.
Ramalan
Astrocytoma adalah sejenis proses tumor yang mempunyai prognosis yang tidak menguntungkan. Patologi boleh berlaku pada pesakit dari mana-mana umur, termasuk kanak-kanak. Rawatan penyakit adalah wajib, tanpa mengira tahap keganasan dan penyebaran anatomi. Taktik terapeutik dipilih selepas semua langkah diagnostik. Rawatan pembedahan, radio dan terapi radiasi, kemoterapi mungkin disyorkan. Selalunya adalah perlu untuk menggabungkan beberapa kaedah terapeutik sekaligus.
Jika pada mulanya tidak berbahaya, rawatan dalam 70% membawa kepada pemulihan lengkap dan penghapusan gejala neurologi. Tempoh pemulihan berlangsung dari beberapa bulan hingga dua tahun. Dalam kes yang lebih kompleks, hasil penyakit adalah kecacatan - kehilangan keupayaan untuk bekerja, dengan ketidakupayaan untuk memulihkan sepenuhnya fungsi badan. Bilangan hasil maut selepas pembedahan membuang neoplasma dianggarkan kira-kira 1.5%. [ 10 ] Kekurangan rawatan dan keganasan menunjukkan prognosis yang tidak menguntungkan. Astrocytoma saraf tunjang yang diabaikan, dikaitkan dengan ketidakupayaan atau ketidakmungkinan pembedahan, dirawat dengan menggunakan teknik paliatif.

