Pakar perubatan artikel itu
Penerbitan baru
Candida vulvovaginitis
Ulasan terakhir: 29.06.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
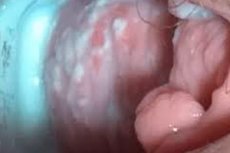
Candidiasis vulvovaginitis adalah salah satu daripada patologi yang paling biasa pada wanita usia reproduktif. Penyakit ini dicirikan oleh proses keradangan yang ditimbulkan oleh spesies kulat yang berlainan daripada genus Candida. Rawatan dijalankan sehingga penghapusan gejala patologi.
Adakah candida vulvovaginitis sejenis sariawan?
Candidiasis vulvovaginitis atau thrush adalah patologi yang berkembang akibat peningkatan aktiviti flora kulat oportunistik Candida. Flora sedemikian biasanya terdapat pada tisu mukus tubuh manusia, tetapi proses keradangan dan simptomologi patologi yang sepadan berlaku apabila keseimbangan mikroflora faraj terganggu. [ 1 ] Ia disukai oleh imuniti yang lebih rendah, pelbagai penyakit berjangkit, proses keradangan lain. Masalahnya disertai dengan sensasi yang tidak menyenangkan, pelepasan patologi muncul, terdapat bau yang tidak menyenangkan, dan lain-lain. Candida vulvovaginitis adalah punca kira-kira satu pertiga daripada kes vulvovaginitis. [ 2 ].
Perbezaannya ialah sariawan boleh nyata bukan sahaja dalam bentuk vulvovaginitis. Candidiasis sering menjejaskan rongga mulut dan sistem kencing, termasuk pada lelaki.
Hanya pakar yang boleh menentukan jenis penyakit dan membuat diagnosis yang betul selepas menjalankan langkah diagnostik yang sesuai.
Epidemiologi
Candidiasis vulvovaginitis selama bertahun-tahun adalah peneraju di kalangan penyakit radang ginekologi pada wanita. Kekerapan patologi agak tinggi:
- Sekurang-kurangnya 75% wanita telah mengalami vulvovaginitis candidal sekurang-kurangnya sekali dalam seumur hidup mereka;
- Sekurang-kurangnya 50% wanita mempunyai episod penyakit yang berulang;
- Kira-kira 8% mempunyai kandidiasis vulvovaginal yang kerap dan berterusan. [ 3 ]
Dalam amalan umum, dipercayai bahawa vulvovaginitis candidal menyebabkan 15-30% daripada simptomologi proses keradangan saluran kemaluan yang lebih rendah. Oleh itu, penyakit ini boleh dikaitkan dengan yang paling biasa di kalangan semua gangguan ginekologi.
Setakat ini, terdapat penerangan mengenai lebih daripada 170 wakil biodiversiti flora kulat seperti ragi. Antaranya, jumlah yang sangat besar - lebih daripada 85% adalah Candida albicans.
Pengangkutan flora candidal tanpa gejala berlaku pada kira-kira 18% pesakit yang tidak hamil dalam usia melahirkan anak.
Punca daripada vulvovaginitis candidal
Adalah diketahui bahawa flora kulat biasanya terdapat dalam mikrobiom normal rongga mulut, faraj, usus besar. Di antara lebih daripada satu setengah ratus jenis terpencil Candida, hanya sembilan dianggap patogen untuk tubuh manusia. Kira-kira 90% daripada semua jenis jangkitan kulat yis yang terdapat dalam faraj pesakit dengan vulvovaginitis candidal adalah Candida albicans. Lebih kurang biasa, tetapi masih berlaku Candida glabrata, tropicalis, parapsilosis. Simptomologi lesi ini biasanya tidak berbeza, walaupun agen penyebab vulvovaginitis candidal yang terbukti paling kerap, Candida albicans, kurang kerap dikaitkan dengan bentuk penyakit yang berterusan. Walau bagaimanapun, Candida adalah sebahagian daripada flora normal dalam kebanyakan wanita dan dikesan dalam 10% wanita tanpa gejala. [ 4 ]
Candida vulvovaginitis paling kerap bermula pada latar belakang imuniti yang rendah. Patogen mula aktif membiak, gejala pertama, ketidakselesaan, pelepasan muncul. [ 5 ]
Peningkatan jangkitan kulat paling kerap dikaitkan dengan:
- Dengan tekanan;
- Dysbiosis am, ketidakseimbangan diabetes;
- Keradangan berjangkit;
- Dengan kehamilan, perubahan hormon lain;
- Dengan penggunaan ubat penekan imun dan antibiotik;
- Dengan diet yang tidak baik, makan banyak gula-gula;
- Dengan kehadiran penyakit kronik yang melemahkan pertahanan imun badan;
- Dengan kebersihan intim yang tidak mencukupi, penggunaan pad sintetik yang kerap dan seluar dalam yang tidak berkualiti.
Faktor-faktor risiko
Terdapat beberapa faktor yang menyumbang kepada perkembangan vulvovaginitis, tetapi tidak bertindak sebagai punca langsung proses patologi. Faktor tersebut termasuk:
- Pematuhan yang lemah terhadap peraturan kebersihan intim, penggantian seluar dalam dan pad penyerap yang tidak tepat pada masanya;
- Hubungan seks bebas;
- Kejadian ruam lampin pada lipatan alat kelamin luar (cth Obesiti);
- penyakit dermatologi (ekzema, psoriasis);
- Prolaps rahim, prolaps faraj;
- Fisur dubur, patologi rektovaginal, buasir;
- Abses, karbunkel dan furunkel terletak berdekatan dengan alat kelamin;
- Tempoh lonjakan hormon yang kuat, termasuk kehamilan;
- Kemoterapi, terapi antibiotik, terapi hormon;
- Terapi sinaran;
- Pelbagai penyakit kronik organ pembiakan;
- Penurunan mendadak dalam imuniti, patologi berjangkit yang berpanjangan, proses tumor, operasi pembedahan.
Pesakit dengan vulvovaginitis candidal berulang, yang ditakrifkan sebagai 4 atau lebih episod vulvovaginitis candidal yang disahkan budaya, mempunyai faktor genetik predisposisi yang menyebabkan mereka terdedah kepada jangkitan kulat berulang. Faktor-faktor ini juga boleh menyebabkan kecenderungan kepada tindak balas hipersensitiviti Candida. [ 6 ]
Patogenesis
Candidiasis vulvovaginitis adalah penyakit berjangkit yang menjejaskan vulva dan faraj. Proses ini diprovokasi oleh kulat seperti yis yang tergolong dalam genus Candida. Ia memberi kesan kepada kedua-dua wanita dalam usia subur aktif dan kanak-kanak perempuan atau wanita menopause.
Patogenesis perkembangan vulvovaginitis candidal agak kompleks dan tidak difahami sepenuhnya. Strain Candida, yang dikesan pada pesakit dengan penyakit ini atau dalam pembawa jangkitan kulat, mempunyai parameter biokimia yang sama. Oleh itu, dapat disimpulkan bahawa kepentingan keadaan umum badan dalam perkembangan proses menular tidaklah penting.
Pembangunan berjalan secara berperingkat:
- Lekatan kulat pada tisu mukosa.
- Penyebaran patogen melalui tisu mukosa.
- Penembusan kulat ke dalam lapisan epitelium dengan mengatasi membran epitelium mukosa, penembusan selanjutnya ke dalam struktur tisu penghubung.
- Kemasukan jangkitan ke dalam rangkaian vaskular, menyebarkannya ke organ dan sistem lain.
Perjalanan ringan penyakit ini boleh berhenti pada mana-mana peringkat ini.
Dalam kebanyakan kes, hanya lapisan cetek epitelium faraj terjejas, tetapi proses ini boleh bertahan selama bertahun-tahun. Perubahan dalam keseimbangan mikrobiom boleh mencetuskan penyakit yang lebih teruk, atau membawa kepada pengampunan atau pemulihan. [ 7 ]
Gejala daripada vulvovaginitis candidal
Terlepas dari faktor yang memprovokasi, simptomologi vulvovaginitis candidal hampir selalu sama, dan hanya bergantung pada peringkat proses kulat.
Kursus akut penyakit ini dicirikan oleh manifestasi jelas tindak balas keradangan yang sengit. Tanda-tanda pertama biasanya diwakili oleh gatal-gatal dan sensasi yang menyakitkan, dengan intensifikasinya semasa kencing atau hubungan seksual, aktiviti motor.
Semasa pemeriksaan awal, bengkak labia, kemerahan vulva dan bahagian dalam paha atau perineum mungkin diperhatikan. Pembentukan hakisan di kawasan alat kelamin luar adalah mungkin. Simptomologi neurotik, insomnia mungkin berlaku.
Pelepasan dalam vulvovaginitis candidal boleh menjadi banyak dan sederhana, selalunya jenis "jisim dadih", kurang kerap - berair, keruh-kehijauan, dengan bau yang tidak menyenangkan.
Tahap lesi candidal yang diabaikan mungkin disertai dengan jangkitan menaik: pesakit didapati oophoritis, endometritis, salpingitis, dan kambuh berlaku di bawah pengaruh walaupun sedikit hipotermia atau kesilapan diet (pengambilan gula-gula, rempah pedas, dll.).
Candida vulvovaginitis pada kanak-kanak
Candida vulvovaginitis pada kanak-kanak perempuan di bawah umur 18 tahun juga disebabkan oleh kulat seperti yis genus Candida. Punca utama jangkitan pada bayi baru lahir adalah jangkitan semasa bersalin daripada ibu pembawa. Semasa laluan bayi melalui saluran kelahiran, wakil flora kulat dikekalkan pada kulit dan membran mukus, yang kemudiannya mula aktif membiak dan berkembang. Di samping itu, jangkitan mungkin berlaku jika bayi dimandikan dalam tab mandi di mana ahli keluarga yang menghidap kandidiasis dibasuh sebelum ini.
Pada masa remaja, vulvovaginitis candidal boleh berlaku dengan latar belakang perubahan hormon yang sengit.
Dalam banyak kes, peningkatan pendaraban flora kulat diperhatikan:
- Dengan terapi antibiotik yang berpanjangan dan serampangan;
- Dengan penurunan mendadak dalam imuniti, selsema yang kerap;
- Dalam diabetes mellitus, gangguan metabolik, alahan, asma bronkial;
- Untuk gangguan pencernaan yang kerap;
- Pada bayi pramatang;
- Dalam keadaan kering dan panas;
- Hidup dalam keadaan sanitasi dan kebersihan yang tidak baik.
Diagnosis kanak-kanak dibuat oleh pakar pediatrik berdasarkan pemeriksaan dan keputusan makmal dan diagnostik instrumental.
Candida vulvovaginitis semasa kehamilan
Pertumbuhan sengit jangkitan kulat semasa kehamilan adalah fenomena yang agak biasa. Selalunya masalah ini dikesan pada akhir trimester kedua atau pada awal trimester ketiga. Adalah penting untuk mengenal pasti penyakit dalam masa dan menghapuskannya sebelum permulaan kelahiran, yang akan membantu untuk mengecualikan perkembangan komplikasi, jangkitan bayi.
Risiko mendapat vulvovaginitis candidal adalah lebih tinggi pada ibu mengandung yang menghidap kandidiasis sekurang-kurangnya sekali sebelum kehamilan.
Hampir serta-merta dari saat pembuahan, tubuh wanita mengalami perubahan ketara yang secara dramatik menjejaskan kerja semua sistem dan organ. Status hormon berubah, pengeluaran hormon seks wanita meningkat, sistem imun ditindas, yang, khususnya, harus mengawal aktiviti dan nisbah mikroorganisma oportunistik. Di samping itu, lonjakan hormon yang kuat mengubah keseimbangan mikroflora di dalam faraj, yang dengan ketara meningkatkan kerentanan wanita terhadap semua jenis jangkitan.
Sekiranya wanita hamil dengan vulvovaginitis candidal dirawat tepat pada masanya dan cekap, tidak ada risiko untuk dia atau anak masa depan. Sekiranya penyakit itu akan berkembang, dan pesakit akan menolak rawatan, takut membahayakan janin, akibatnya boleh menjadi agak tidak menguntungkan. Adalah penting untuk menyedari bahawa farmaseutik moden mempunyai sejumlah besar ubat yang selamat untuk digunakan semasa kehamilan. Ubat-ubatan tersebut berjaya mengatasi jangkitan candida dan tidak menimbulkan ancaman kepada anak masa depan.
Borang
Mengikut varian kursus vulvovaginitis candidal kronik (berlangsung lebih daripada tiga bulan), akut (kurang daripada satu bulan) dan vulvovaginitis subakut (berlangsung dari satu hingga tiga bulan).
Mengikut sifat kursus membezakan vulvovaginitis candidal yang berterusan (berterusan) dan berulang (berjalan dengan eksaserbasi dan remisi yang kerap).
Bergantung pada etiologi, vulvovaginitis bukan sahaja candidal, tetapi juga bakteria, merengsa, alergi, khusus. Antara yang khusus, tuberkulosis, gonorea, syphilitic, syphilitic, trichomonadal, dan vulvovaginitis virus yang kurang kerap adalah yang paling biasa.
Juga secara berasingan membezakan kandidiasis, yang merupakan tipikal ketiadaan gejala dan pengesanan kulat seperti ragi dalam kuantiti yang kecil semasa diagnosis mikrobiologi.
Komplikasi dan akibatnya
Pada mulanya, vulvovaginitis candidal mungkin mempunyai simptomologi yang jelas dan rendah, yang amat ketara semasa tempoh pendarahan haid dengan latar belakang perubahan dalam persekitaran faraj. Sekiranya masalah itu tidak dirawat, penyakit itu akan berkembang. Risiko untuk membangunkan semua jenis komplikasi meningkat, seperti:
- Hiperemia tisu mukus di kawasan kemaluan;
- Pembentukan patah mikro, ulser;
- Keterukan berulang vulvovaginitis candidal yang kerap;
- Penyebaran jangkitan ke tisu dan organ berdekatan;
- Proses keradangan yang kerap pada organ pembiakan dan kencing;
- Kelemahan imun;
- Kemandulan.
Akibat yang tidak baik berlaku jika seorang wanita mengabaikan rawatan penyakit ini semasa kehamilan. Terdapat kes yang jarang berlaku apabila jangkitan kulat menembusi membran plasenta, yang membawa kepada jangkitan intrauterin janin. Walau bagaimanapun, selalunya, bayi dijangkiti kandidiasis semasa bersalin, semasa perkembangan melalui saluran kelahiran yang terjejas.
Bentuk rumit vulvovaginitis candidal berbahaya bukan sahaja untuk bayi masa depan, tetapi juga untuk wanita itu sendiri. Flora kulat besar-besaran memberi kesan negatif kepada keadaan tisu faraj, mengurangkan penunjuk kekuatan dan keanjalannya. Oleh itu, dalam proses bersalin pada pesakit dengan vulvovaginitis candidal dengan ketara meningkatkan risiko trauma tisu, kehilangan darah dan sebagainya.
Di samping itu, penyakit ini menyumbang kepada permulaan dan perkembangan proses faraj dan rahim yang menghakis. Hakisan kemudiannya boleh menyebabkan perkembangan patologi lain, termasuk tumor.
Kesan sampingan yang mungkin berlaku dengan rawatan antikulat termasuk sakit perut, loya dan muntah, cirit-birit, kembung perut, sakit kepala, gangguan sistem saraf pusat, gangguan muskuloskeletal, ruam, tindak balas alahan, ketidakteraturan haid, dan alopecia. [ 8 ]
Diagnostik daripada vulvovaginitis candidal
Diagnosis vulvovaginitis candidal adalah isu yang agak kompleks, kerana flora kulat seperti ragi dan biasanya mendiami badan, dan pengesanan Candida terhadap latar belakang ketiadaan gejala tidak menjadi petunjuk untuk penggunaan langkah terapeutik.
Adalah penting untuk menyambungkan skim diagnostik yang komprehensif dengan beberapa pertimbangan dalam fikiran:
- Kehadiran gejala lesi candidal kulit dan membran mukus;
- Pemeriksaan mikroskopik dengan pewarnaan Gram, pengesanan pseudomycelium besar-besaran dan tunas kulat;
- Menyemai rembesan pada media nutrien, mengira unit pembentuk koloni (dalam vulvovaginitis candidal CFU lebih daripada 10³/ml);
- Penilaian corak koloni dan variasi dalam pertumbuhan kulat;
- Pengesanan patogen candida pada tisu yang tidak sepatutnya - contohnya, dalam paru-paru, air kencing, minuman keras;
- Pengesanan imunoreaksi humoral dan selular positif, ujian kulit positif;
- Pengesanan jangkitan kulat melalui biopsi mengikut tindak balas tisu tertentu.
Secara umum, diagnosis vulvovaginitis candidal dibuat dengan mempertimbangkan gabungan maklumat klinikal dan makmal. Diagnosis makmal biasanya termasuk ujian berikut:
- Kaedah langsung pengesanan Candida (mikroskopi sapuan asli atau bernoda, kultur pada media yang sesuai, tindak balas rantai polimerase dengan pengesanan DNA agen patologi); [ 9 ]
- Kaedah tidak langsung pengesanan Candida (teknik serologi IgG, IgM).
"Piawaian emas" dianggap sebagai kaedah diagnosis kultur. Ia membolehkan kedua-duanya untuk mengesan jangkitan kulat dan menentukan bilangan dan kepekaannya terhadap ubat antikulat. Adalah penting untuk mengambil kira bahawa dalam kes ini untuk hasil yang positif adalah perlu untuk mematuhi semua cadangan pra-analisis. [ 10 ]
Diagnostik instrumental paling kerap dibentangkan:
- Pemeriksaan kerusi tradisional, vaginoskopi (dalam pediatrik), servikskopi;
- Kolposkopi;
- Ultrasound pelvis.
Diagnosis pembezaan
Semasa diagnosis pembezaan, doktor menentukan sifat penyakit (kulat, mikrob, virus, alahan, vulvovaginitis tertentu, dll.).
Untuk mengecualikan pelbagai proses keradangan yang menjejaskan rahim dan pelengkap, diagnosis ultrasound organ pelvis dilakukan.
Dalam vulvovaginitis berulang kronik mungkin memerlukan perundingan pakar profil sempit, seperti alahan, ahli endokrinologi, pakar dermatovenerologi, pakar urologi, pakar bedah, pakar phthisiatrist, dll.
Pada masa kini, kaedah diagnostik ekspres semakin digunakan, yang membolehkan penentuan tepat terikan kulat dalam masa yang sesingkat mungkin. Untuk tujuan ini, sistem ujian siap digunakan digunakan, yang mempunyai persekitaran yang baik untuk pertumbuhan flora kulat. Penggunaan kaedah ekspres dianggap sebagai arah yang agak menjanjikan yang tidak memerlukan tempoh masa yang besar. Namun begitu, keputusan diagnostik tersebut tidak memberikan gambaran tentang jenis mikroorganisma yang berkaitan.
Jika kita bercakap tentang vulvovaginitis candidal berulang yang teruk, yang berlaku dengan latar belakang gangguan imun yang ketara, kadang-kadang diamalkan untuk menilai titer antibodi kepada patogen Candida dalam serum. Walaupun teknik ini tidak cukup tepat, keputusan (baik positif dan negatif) selalunya palsu.
Masalahnya rumit oleh fakta bahawa dalam lebih daripada 80% kes agen penyebab patologi berulang adalah flora kulat campuran (candida), tahan terhadap ubat antikulat yang paling biasa.
Siapa yang hendak dihubungi?
Rawatan daripada vulvovaginitis candidal
Vulvovaginitis candidal akut dirawat dengan agen antikulat. Oleh kerana kebanyakan kes vulvovaginitis candidal adalah sekunder kepada spesies C albicans dan C albicans tidak menunjukkan ketahanan terhadap antikulat azole, ubat ini adalah ubat pilihan. [ 11 ]
Pendedahan kompleks - ini adalah tugas utama untuk doktor. Ejen antikulat yang ditetapkan secara standard dalam bentuk suppositori, tablet, salap faraj.
Ubat yang paling biasa untuk vulvovaginitis candidal:
- Pimafucin adalah ubat terbaru yang diluluskan untuk digunakan semasa mengandung dan menyusu.
- Livarol - suppositori faraj, dikontraindikasikan pada peringkat awal kehamilan.
- Mycosone adalah agen antikulat dalam bentuk suppositori faraj, krim faraj.
- Gyno-Pevaril adalah ubat berdasarkan econazole, mempunyai keupayaan untuk menembusi jauh ke dalam tisu, menghalang perkembangan jangkitan kulat. Antara kemungkinan kesan sampingan suppositori faraj: kerengsaan membran mukus, pembakaran.
- Zalain - lilin digunakan sekali, dimasukkan jauh ke dalam faraj sebelum tidur. Ia dibenarkan untuk memohon semula Zalain selepas 1 minggu.
- Clotrimazole adalah ubat biasa dengan aktiviti antibakteria, antikulat dan anti-radang yang ketara. Clotrimazole tidak ditetapkan pada trimester pertama kehamilan.
- Diflucan, Fluconazole, Fucis, Flucostat - ambil sekali sehari dalam jumlah 150 mg. Dengan kambuh semula, adalah mungkin untuk mengulangi pengambilan bulanan secara berkala sebanyak 150 mg. Jumlah tempoh terapi berbeza-beza dalam 4-12 bulan. Kesan sampingan dalam bentuk pening, loya, sakit kepala adalah mungkin.
Ejen antikulat boleh diberikan melalui beberapa kaedah, termasuk satu dos oral flukonazol 150 mg atau terconazole yang diberikan secara intravaginal sekali, atau sebagai rejimen dos berganda selama 3 hingga 7 hari, yang boleh didapati di kaunter. Pilihan ini adalah sama berkesan pada pesakit dengan penyakit tidak rumit (cth, status imunokompeten atau vulvovaginitis candidal tidak berulang). Oleh itu, keputusan rawatan mungkin berdasarkan kos, keutamaan pesakit, dan interaksi ubat. Pada pesakit yang tidak bertindak balas terhadap rawatan, budaya mungkin diperlukan untuk mencari spesies Candida lain, selalunya tahan terhadap terapi standard. [ 12 ]
Dalam vulvovaginitis candidal yang rumit, termasuk pesakit dengan imunosupresi atau jangkitan berulang, rejimen rawatan lanjutan seperti terapi azole intravaginal selama sekurang-kurangnya 1 minggu atau rawatan flukonazol oral pada dos 150 mg (CrCl diselaraskan buah pinggang <50 mL/min.) ) sekali setiap 3 hari untuk 3 dos. Pesakit dengan vulvovaginitis candidal berulang mungkin mendapat manfaat daripada terapi penindasan dengan flukonazol oral setiap minggu selama 6 bulan. Walau bagaimanapun, agen antikulat oral tidak boleh diberikan kepada wanita hamil. Kursus rawatan intravaginal selama 7 hari disyorkan untuk pesakit sedemikian. Fluconazole dianggap selamat untuk wanita menyusu. [ 13 ] Terapi bukan farmakologi (cth, terapi yogurt intravaginal atau oral, pentadbiran bawang putih intravaginal, atau percikan) tidak berkesan.
Sementara itu, ubat pilihan dalam rawatan vulvovaginitis candidal ialah Itraconazole, ubat antikulat yang sangat aktif yang bertindak, termasuk pada strain yang tidak menunjukkan kepekaan terhadap Fluconazole. Di bawah pengaruh Itraconazole, sel kulat mati, pemulihan berlaku. Ubat ini diwakili oleh metabolit aktif hydroxyitraconazole, memanjangkan aktiviti terapeutik walaupun selepas selesai ubat. Bahan aktif tertumpu dalam tisu organ kemaluan 4 kali lebih banyak daripada dalam darah.
Itraconazole ditetapkan untuk vulvovaginitis candidal akut:
- 200 mg dua kali sehari (kursus - 1 hari);
- 200 mg sekali sehari (kursus - 3 hari).
Itraconazole digunakan untuk kambuhan vulvovaginitis candidal kronik:
- 200 mg setiap hari selama satu minggu terhadap latar belakang kaedah rawatan tempatan, serta 200 mg pada hari pertama kitaran bulanan selama beberapa bulan (sehingga enam bulan);
- Pasangan seksual juga dirawat pada masa yang sama.
Rawatan fisioterapi
Kaedah terapi fizikal berikut boleh digunakan dalam rawatan vulvovaginitis candidal yang berterusan:
- Terapi laser - mempunyai kesan anti-radang dan analgesik, menguatkan imuniti tempatan, meningkatkan peredaran darah dalam tisu dan organ pelvis.
- Magnetotherapy - menghilangkan sindrom kesakitan, membantu menghilangkan proses berjangkit dan keradangan dalam sistem pembiakan, mempercepat pemulihan tisu yang berpenyakit dan rosak.
- Ultraphonophoresis - meningkatkan kebolehtelapan tisu, meningkatkan penembusan ubat ke fokus keradangan.
- Terapi ultrabunyi - menghilangkan kesakitan, menyekat perkembangan tindak balas keradangan, meningkatkan peredaran darah tempatan.
Prosedur fisioterapi adalah selamat, tidak disertai dengan kesan sampingan, dengan baik melengkapkan rawatan utama.
Rawatan herba
Kaedah rawatan rakyat sering digunakan, baik untuk kandidiasis dan jenis vulvovaginitis lain. Mereka menggunakan terutamanya decoctions dan infusi pelbagai tumbuhan ubatan. Antara resipi yang paling popular adalah seperti berikut:
- Merebus untuk pengambilan lisan (kulit kayu oak, daun jelatang, ergot, calendula perubatan, dll.). Penggunaan sistemik decoctions sedemikian membantu menguatkan pertahanan badan, meningkatkan sifat perlindungan tisu mukus.
- Infus chamomile, calendula dan sage untuk lampin dan spritzing. Tumbuhan ini mempunyai kesan anti-radang dan antikulat.
Jika kita bercakap tentang vulvovaginitis yang diabaikan, serta perubahan atropik dalam tisu mukus, maka di sini penggunaan herba tidak disyorkan, kerana rawatan sedemikian tidak akan mencukupi. Adalah penting untuk berunding dengan doktor tepat pada masanya dan menjalani terapi anti-candida dan tonik sepenuhnya.
Pencegahan
Langkah-langkah pencegahan termasuk pematuhan berhati-hati terhadap cadangan mengenai kebersihan intim (terutamanya dengan kehadiran obesiti, pada suhu tinggi di dalam bilik), penggantian seluar dalam dan tuala wanita tepat pada masanya, memakai seluar dalam yang diperbuat daripada kain semula jadi. Adalah penting untuk mempertimbangkan bahawa fabrik sintetik tidak memberikan "pernafasan" kulit normal, menyumbang kepada peningkatan kepekatan peluh, yang mewujudkan keadaan yang menggalakkan untuk pertumbuhan flora patogen.
Adalah wajar untuk mengecualikan hubungan seksual rambang, jangan mengamalkan hubungan seks tanpa perlindungan (terutamanya dengan pasangan kasual).
Adalah penting untuk makan makanan berkualiti sihat dan mengawal berat badan. Diet harus diperkaya dengan produk sayuran (hijau, sayur-sayuran, beri dan buah-buahan), produk susu yang ditapai, bijirin. Jangan makan makanan yang dibakar, gula-gula, lemak haiwan dan rempah pedas dalam kuantiti yang banyak.
Mana-mana ubat (termasuk kontraseptif hormon) tidak boleh diambil tanpa berunding dengan doktor terlebih dahulu. Sekiranya anda terdedah kepada jangkitan kulat, anda harus memaklumkan kepada doktor anda.
Dalam sebarang kes tidak boleh disalahgunakan semburan, "menetapkan" mereka kepada diri mereka sendiri. Semburan yang kerap dan bercelaru membawa kepada pembuangan mikroorganisma yang bermanfaat dari mukosa faraj, serta gangguan keseimbangan bakteria yang sihat.
Adalah disyorkan untuk melawat pakar sakit puan anda dengan kerap untuk pemeriksaan pencegahan.
Ramalan
Dengan diagnosis dan rawatan yang tepat pada masanya, prognosis penyakit boleh dianggap menguntungkan. Walaupun rawatan yang sesuai, berulang adalah agak biasa dan dianggarkan antara 14% dan 28% pada individu yang sihat. [ 14 ] Selalunya, penyakit berulang adalah disebabkan oleh mikroorganisma faraj yang berterusan atau jangkitan semula endogen dengan strain Candida yang serupa. Kurang kerap, penyakit ini mungkin disebabkan oleh strain baru Candida. Kekambuhan mungkin dicetuskan oleh penggunaan antibiotik, aktiviti seksual atau faktor pemakanan. Kecenderungan genetik juga boleh menjejaskan risiko seseorang untuk berulang.
Bekerja pada terapi baru menggunakan agen antikulat yang diketahui sebelum ini dengan spektrum aktiviti yang mencukupi, menilai kemungkinan pengaruh serentak pada agen berjangkit dan semua kemungkinan fokus jangkitan untuk mencegah berulang adalah tugas penting perubatan.
Rawatan yang layak biasanya berkesan. Selepas pemeriksaan makmal dan instrumental, doktor menetapkan ubat yang sesuai, memberikan cadangan mengenai kebersihan dan gaya hidup. Candidiasis vulvovaginitis lebih baik dirawat pada peringkat awal perkembangan, jadi lebih baik untuk mendapatkan bantuan perubatan pada gejala pertama. Ini akan mengelakkan komplikasi serius, menghalang peralihan kepada proses kronik proses.

