Pakar perubatan artikel itu
Penerbitan baru
Tiroidektomi
Ulasan terakhir: 07.06.2024

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
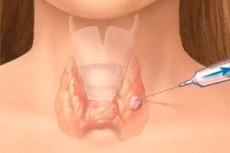
Thyroidectomy adalah operasi pembedahan untuk menghilangkan salah satu kelenjar endokrin yang paling penting dalam badan - kelenjar tiroid (kelenjar thyreoidea). Tahap campur tangan pembedahan - penyingkiran bahagian atau semua kelenjar - bergantung kepada diagnosis khusus. [1]
Petunjuk untuk prosedur
Operasi ini ditunjukkan:
- Dalam tumor malignan, iaitu kanser tiroid -dibezakan, medullary, follicular, papillary, anaplastik, dan adenokarsinoma; [2]
- Sekiranya metastasis ke kelenjar tiroid tumor penyetempatan lain;
- Di hadapan meresap toksik goiter (bazedema) watak multinodular, yang membawa kepada perkembangan thyrotoxicosis. Pengasingan Goiter juga dipanggil strumectomy;
- Pesakit dengan follicular thyroid adenoma atau jisim sista yang besar yang membuat pernafasan dan menelan sukar.
Persediaan
Penyediaan untuk pembedahan tersebut bermula dari saat keputusan mengenai keperluannya dibuat. Adalah jelas bahawa untuk membuat diagnosis yang sesuai, setiap pesakit menjalani komprehensif pemeriksaan kelenjar tiroid (dengan biopsi aspirasi) dan pemeriksaan kelenjar getah bening serantau.
Ia juga penting untuk menentukan lokasi kelenjar parathyroid, kerana penyetempatan mereka mungkin bukan orthotopic (mereka mungkin terletak di bahagian atas kelenjar tiroid posterior atau jauh dari leher-di mediastinum). Ultrasound atau imbasan CT leher dilakukan.
Sebelum penyingkiran tiroid (lengkap atau separa), keadaan jantung dan paru-paru mesti diperiksa - dengan bantuan elektrokardiogram dan x-ray dada. Ujian darah diambil: Umum, biokimia, untuk pembekuan. Doktor memberikan cadangan mengenai ubat-ubatan yang diambil oleh pesakit (beberapa ubat dibatalkan sementara).
Hidangan terakhir sebelum pembedahan, seperti yang disyorkan oleh ahli anestesi, harus sekurang-kurangnya 10 jam sebelum operasi.
Teknik Tiroidektomi
Menurut petunjuk, thyroidectomy radikal atau total - penyingkiran seluruh kelenjar yang dilakukan untuk rawatan pembedahan kanser - boleh dilakukan. Operasi ini dilakukan di bawah anestesia umum (endotrakeal), dan tempohnya purata kira-kira dua hingga tiga jam.
Teknik thyroidectomy subfascial tradisional: hirisan melintang (7.5-12 cm panjang) kulit, tisu subkutaneus, otot sterno-iliac dan risalah parietal fascia serviks dibuat-di sepanjang lipatan mendatar anatomi di hadapan leher (di atas jugular); Dengan melintasi dan menyebarkan kapal yang sesuai, bekalan darah ke kelenjar dihentikan; Kelenjar tiroid terdedah dan dipisahkan dari tulang rawan trakea; Pemindahan kelenjar membolehkan pengasingan saraf laryngeal berulang; Kelenjar parathyroid dikenalpasti (untuk melindungi mereka daripada kerosakan yang tidak disengajakan dan tidak mengganggu bekalan darah); Selepas pengasingan kelenjar dari kapsul fascial, pengasingannya dilakukan; Tepi kapsul disertai dengan jahitan; Tempat di mana kelenjar terletak ditutup dengan lembaran penderitaan fascia dalaman leher; Luka pembedahan disuntik dengan pemasangan saliran (yang dikeluarkan selepas 24 jam) dan penggunaan berpakaian steril.
Sekiranya keganasan hadir, thyroidectomy extrafascial radikal digunakan - penyingkiran ekstrakapsular lengkap satu lobus, isthmus dan 90% lobus contralateral (meninggalkan tidak lebih daripada 1 g tisu kelenjar). Pesakit dengan tumor yang besar, serta kanser tiroid medullary mungkin memerlukan tiroidektomi dengan limfodiseksi atau limfadenektomi, iaitu penyingkiran nodus limfa leher yang terjejas oleh metastasis. Bergantung pada penyetempatan mereka, pengasingan dua hala dilakukan - thyroidectomy dengan limfodissection lateral atau penyingkiran nod mediastinal atas dan anterior - tiroidektomi dengan limfodissection pusat.
Sekiranya tidak seluruh kelenjar dikeluarkan, tetapi lebih daripada separuh daripada setiap lobus, termasuk isthmus, ini adalah tiroidektomi subtotal (reseksi), yang digunakan dalam kes-kes goiter atau nodul bersendirian yang bersifat jinak. Apabila tumor kecil (contohnya, mikrokarsinoma papillary terpencil) atau nodul adalah bersendirian (tetapi mencurigakan sifat jinaknya), hanya lobus yang terjejas kelenjar dan isthmus boleh dikeluarkan - hemithyroidectomy. Dan penyingkiran tisu isthmus di antara kedua-dua lobus kelenjar (iSthmus kelenjar thyroideae) dalam hal tumor kecil yang terletak di atasnya dipanggil isthmusectomy.
Tiroidektomi akhir yang dipanggil dilakukan apabila pesakit telah menjalani pembedahan tiroid (reseksi subtotal atau hemithyroidectomy) dan terdapat keperluan untuk mengeluarkan lobus kedua atau bahagian kelenjar yang tersisa.
Dalam sesetengah kes, adalah mungkin untuk melakukan pembedahan endoskopik, yang menggunakan set instrumen khas untuk thyroidectomy. Semasa campur tangan ini, endoskop dimasukkan melalui hirisan kecil di leher; Karbon dioksida dipam untuk meningkatkan pandangan, dan semua manipulasi yang diperlukan (digambarkan pada monitor) dilakukan dengan instrumen khas melalui hirisan kecil kedua. [3]
Akibat selepas prosedur
Kedua-dua keadaan keseluruhan selepas thyroidectomy dan akibat jangka pendek dan jangka panjang bergantung pada diagnosis pesakit dan sejauh mana prosedur pembedahan yang dilakukan.
Walaupun prosedur dianggap selamat (kadar kematian selepas dilaporkan tidak lebih daripada tujuh kematian setiap 10,000 pembedahan), ramai pesakit melaporkan bahawa kehidupan mereka selama-lamanya berubah selepas tiroidektomi.
Dan bukannya terdapat parut atau parut di leher selepas thyroidectomy, tetapi hakikat bahawa apabila seluruh kelenjar tiroid dikeluarkan, badan masih memerlukan hormon tiroid yang mengawal banyak fungsi, proses metabolik dan metabolisme selular. Ketiadaan mereka menyebabkan hypothyroidism selepas thyroidectomy. Oleh itu, rawatan selepas tiroidektomi diperlukan dalam bentuk terapi penggantian seumur hidup dengan analog sintetik hormon T4, levothyroxine dadah (nama lain termasuk L-thyroxine, euthyrox, bagothyrox ). Pesakit harus mengambilnya setiap hari: pada waktu pagi di perut kosong, dan dos yang betul diperiksa oleh ujian darah (6-8 minggu selepas permulaan penggunaan).
Seperti yang dinyatakan oleh ahli endokrinologi, perkembangan hipotiroidisme sekunder selepas tiroidektomi subtotal diperhatikan lebih kerap: kira-kira 20% pesakit yang dikendalikan.
Anda juga harus menyedari kesan tiroidektomi di hati. Pertama, hipotiroidisme pasca operasi menimbulkan penurunan kadar denyutan jantung dan peningkatan tekanan darah, menyebabkan sakit jantung, fibrilasi atrium dan bradikardia sinus.
Kedua, kelenjar parathyroid boleh rosak atau dikeluarkan bersama-sama dengan kelenjar tiroid semasa pembedahan: kejadian pemusnahan yang tidak disengajakan dianggarkan pada 16.4%. Ini menghalang badan hormon parathyroid (PTH), yang menyebabkan penurunan reabsorpsi buah pinggang dan penyerapan usus kalsium. Oleh itu, kalsium selepas thyroidectomy mungkin dalam jumlah yang tidak mencukupi, iaitu, hypocalcemia berlaku, gejala yang mungkin berterusan selama enam bulan selepas pembedahan. Sekiranya hipokalkemia yang teruk, kegagalan jantung dengan pecahan lekukan ventrikel kiri dan takikardia ventrikel diperhatikan.
Satu lagi soalan ialah sama ada kehamilan mungkin selepas thyroidectomy. Adalah diketahui bahawa dalam hipotiroidisme kitaran haid dan ovulasi pada wanita terganggu. Tetapi penerimaan levothyroxine dapat menormalkan tahap hormon tiroid T3 dan T4, jadi ada peluang untuk hamil setelah penyingkiran kelenjar tiroid. Dan jika kehamilan berlaku, adalah penting untuk meneruskan terapi penggantian (menyesuaikan dos ubat) dan sentiasa memantau tahap hormon dalam darah. [4]
Maklumat lanjut dalam bahan - tiroid dan kehamilan
Komplikasi selepas prosedur
Komplikasi yang paling mungkin dari pembedahan ini termasuk:
- Pendarahan pada jam pertama selepas pembedahan;
- Hematoma leher, yang berlaku dalam masa 24 jam selepas prosedur dan ditunjukkan oleh penebalan, bengkak dan sakit leher di bawah hirisan, pening, sesak nafas, dan bunyi mengambing ketika bernafas;
- Halangan saluran udara, yang boleh menyebabkan kegagalan pernafasan akut;
- Ketegangan sementara suara (disebabkan oleh kerengsaan saraf laryngeal berulang atau cawangan luaran saraf laryngeal unggul) atau kelemahan kekal (akibat kerosakan);
- Batuk yang tidak terkawal apabila bercakap, kesukaran bernafas, atau perkembangan radang paru-paru aspirasi juga disebabkan oleh kerosakan kepada saraf laryngeal berulang;
- Sakit dan perasaan kental di kerongkong, kesukaran menelan;
- Sakit dan kekakuan di leher (yang boleh berlangsung dari beberapa hari hingga beberapa minggu);
- Perkembangan keradangan berjangkit, di mana suhu meningkat selepas thyroidectomy.
Di samping itu, selepas tiroidektomi pada pesakit dengan basalgia, demam dengan suhu badan sehingga +39 ° C dan berdebar-debar mungkin berlaku akibat krisis thyrotoksik yang memerlukan rawatan intensif.
Penjagaan selepas prosedur
Selepas pembedahan, pesakit tinggal di dalam bilik di bawah pengawasan kakitangan kejururawatan; Kepala katil harus ditinggikan untuk mengurangkan pembengkakan.
Sekiranya anda mengalami sakit tekak atau menelan yang menyakitkan, makanan harus lembut.
Kebersihan adalah penting, tetapi kawasan pemotongan tidak boleh basah selama dua hingga tiga minggu sehingga ia mula sembuh. Oleh itu, anda boleh mandi (supaya leher tetap kering), tetapi mandi harus dielakkan untuk seketika.
Pemulihan akan memerlukan sekurang-kurangnya dua minggu, di mana masa pesakit harus mengehadkan aktiviti fizikal sebanyak mungkin dan mengelakkan mengangkat berat berat.
Kerana kawasan di sekitar hirisan meletakkan anda pada peningkatan risiko selaran matahari, disarankan agar anda menggunakan pelindung matahari sebelum pergi ke luar selama setahun selepas pembedahan.
Pesakit menjalani ujian berikut selepas tiroidektomi: ujian darah untuk
Tahap thyrotropin (TSH) pituitari - hormon tiroid dalam darah, pada tahap serum hormon parathyroid (PTH), kalsium dan calcitriol dalam darah.
Penentuan tahap TTH selepas tiroidektomi membolehkan mengelakkan perkembangan hipotiroidisme dengan menetapkan terapi penggantian hormon (lihat di atas). Norma yang ditubuhkan selepas thyroidectomy adalah dari 0.5 hingga 1.5 mu/dl.
Berulang selepas thyroidectomy
Malangnya, kanser tiroid berulang selepas jumlah tiroidektomi masih menjadi masalah yang serius.
Kambuhan ditentukan berdasarkan tanda-tanda klinikal tumor, kehadiran/ketiadaan tumor pada sinar-X, imbasan iodin radioaktif atau ultrasound selepas thyroidectomy, dan ujian untuk tahap thyroglobulin dalam darah, yang dianggap sebagai indikator penyakit berulang. Tahapnya harus ditentukan setiap 3-6 bulan selama dua tahun selepas thyroidectomy, dan sekali atau dua kali setahun selepas itu. Jika thyroglobulin meningkat selepas tiroidektomi untuk kanser, ini bermakna proses malignan tidak dihentikan.
Menurut arahan penubuhan kumpulan kecacatan (Kementerian Kesihatan Ukraine, Perintah No. 561 dari 05.09.2011), pesakit ditubuhkan kecacatan selepas tiroidektomi (kumpulan III). Kriteria ini ditakrifkan dalam kata-kata berikut: "Jumlah thyroidectomy dengan hipotiroidisme subcompensated atau tidak dikompensasi dengan rawatan yang mencukupi".

