Pakar perubatan artikel itu
Penerbitan baru
Neuroretinitis
Ulasan terakhir: 07.06.2024

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
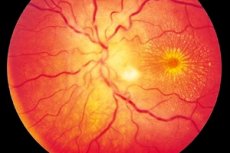
Neuroretinitis lebih kerap merupakan proses keradangan unilateral (kurang sering dua hala) yang dicirikan oleh kerosakan pada saraf optik dan lapisan serat saraf retina, gangguan visual, kerosakan pada retina luar dan epitel pigmen retina. Asal-usul yang tepat penyakit ini tidak diketahui, walaupun diterima bahawa mabuk terlibat dalam perkembangan keradangan. Neuroretinitis adalah satu bentuk neuritis optik, yang dicirikan oleh kursus perlahan progresif dan memerlukan terapi jangka panjang. [1]
Epidemiologi
Neuroretinitis dikesan dengan kekerapan kira-kira 1 hingga 5 pesakit per ratus ribu penduduk. Di antara semua penyakit ophthalmologic, patologi didaftarkan dalam kurang daripada 3% kes.
Dalam banyak kes, neuroretinitis berakhir dengan pemulihan fungsi visual, tetapi 25% pesakit mengalami akibat yang tidak dapat dipulihkan dalam bentuk kehilangan atau kemerosotan penglihatan. Sesetengah pesakit dilumpuhkan.
Penyakit ini memberi kesan kepada lelaki dan wanita dari semua peringkat umur. Umur purata yang berpenyakit ialah 25-35 tahun. Dalam kebanyakan kes, neuroretinitis berkembang dengan latar belakang proses berjangkit dan keradangan yang lain di dalam badan. [2]
Punca Neuroretinitis
Cytomegalovirus neuroretinitis berkembang pada pesakit dengan keabnormalan imun - mis. hIV. Reaksi keradangan berkembang di kawasan fundus okular, menyebarkan lagi ke retina. Sekiranya penyakit ini tidak dikesan dalam masa, terdapat risiko detasmen retina pada masa akan datang.
Sifilis neuroretinitis adalah akibat dari peringkat ketiga sifilis, apabila patogen menembusi struktur dalaman mata. Kadang-kadang patologi berkembang pada bayi: Dalam kes ini, neuroretinitis adalah hasil dari patologi keturunan.
Toxoplasmosis juga boleh dihantar kepada kanak-kanak dalam utero. Neuroretinitis adalah akibat daripada lesi ini dan berlaku pada seseorang beberapa tahun selepas kelahiran.
Neuroretinitis septik adalah komplikasi proses purulen-inflamasi dalam organ dalaman.
Lesi virus berlaku akibat daripada kursus yang teruk influenza, herpes dan sebagainya. Dalam keadaan sedemikian, selalunya bentuk neuroretinitis ringan berkembang, yang berlalu sebagai penyakit yang mendasari.
Kadang-kadang sebab-sebabnya adalah patologi vaskular kongenital-contohnya, retinitis hemorrhagic (penyakit coates, retinitis pigmentosa ). Penyakit ini disebabkan oleh perubahan patologi dalam gen. [3]
Sebab tambahan mungkin termasuk:
- Jangkitan dari tapak lain di dalam badan;
- Trauma ke mata;
- Pendedahan yang berpanjangan kepada radiasi pengionan;
- Pendedahan tetap kepada cahaya ultraviolet.
Faktor-faktor risiko
Faktor-faktor yang tepat dalam pembangunan neuroretinitis belum ditentukan. Walau bagaimanapun, selalunya kita bercakap mengenai proses keradangan rhinogenik yang berjangkit, dan keradangan boleh mempunyai asal-usul yang berbeza: bakteria, virus, kulat, parasit, toksik. Secara umum, sebarang penyakit berjangkit akut atau kronik secara teorinya boleh menyebabkan neuroretinitis.
Di samping itu, patologi boleh berkembang sebagai sebahagian daripada tindak balas autoimun - khususnya, pada pesakit dengan penyakit rheumatologi. Masalahnya agak kurang sering disebabkan oleh kerosakan traumatik terhadap organ-organ penglihatan.
Faktor tambahan:
- Umur - risiko neuroretinitis meningkat dengan usia (penyakit ini lebih biasa pada orang tua).
- Predisposisi keturunan - sesetengah patologi yang memprovokasi diwarisi.
- Tabiat yang berbahaya, diet yang buruk, neuropatologi.
- Penyakit vaskular, hipertensi, aterosklerosis.
- Penyakit khusus (HIV, sifilis, dan lain-lain).
- Diabetes mellitus, anemia yang merosakkan, ophthalmopathy.
Patogenesis
Neuroretinitis adalah proses keradangan yang melibatkan saraf optik dan lapisan serat saraf retina. Saraf optik adalah segmen neuron periferal laluan optik. Permulaannya ditakrifkan di rantau fundus mata, dan siapnya - di fossa kranial tengah. Ia dibentuk oleh silinder paksi ganglia retina dan diwakili oleh kira-kira 1 juta gentian saraf. Saraf keluar dari orbit melalui orifis optik, selepas itu kedua-dua saraf diarahkan ke pelana Turki. [4]
Perkembangan neuroretinitis boleh disebabkan oleh jangkitan akut dan kronik. Terutama sering sumber utama adalah penyakit otolaryngologic (Sinusitis maxillary, sinusitis dan tonsillitis ) Syphilitic atau tuberculous, encephalitis -virus, rickettsial, bakteria atau protozoal), serta influenza, tuberculosis, sifilis, rye, dan lain-lain). [5]
Daripada penyakit-penyakit organ-sumber patologi dalaman organ sering buah pinggang dan penyakit darah, proses alergi, diabetes mellitus, gout, kolagenosis, avitaminosis. Mabuk - Sebagai contoh, alkohol-tolakco, plumbum, metanol - juga sangat penting. Peratusan besar kes neuroretinitis adalah asal yang tidak dapat dijelaskan. [6]
Gejala Neuroretinitis
Cytomegalovirus neuroretinitis dicirikan oleh tanda-tanda seperti:
- Penampilan bintik-bintik kecil, lalat di hadapan mata;
- Penampilan kilat berkilauan (yang sangat ketara pada waktu malam);
- Jatuhkan ketajaman visual, pembentukan bintik-bintik buta;
- Kemerosotan fungsi visual periferal.
Dalam neuroretinitis syphilitic, kelegapan vitreous, pembengkakan retina dan saraf optik diperhatikan. Pendarahan retina mungkin.
Dalam komplikasi septik, kelegapan badan vitreous, edema saraf optik, dan dalam kes-kes lanjutan keradangan purulen yang dinyatakan.
Neuroretinitis yang dikaitkan dengan perubahan patologi dalam gen sering disertai dengan persepsi warna yang terjejas, kabur imej yang kelihatan, penyempitan tajam medan visual, dan orientasi spatial yang terjejas.
Secara umum, pesakit yang paling sering menyuarakan aduan mengenai kemerosotan fungsi visual, penyempitan dan kehilangan bidang visual, persepsi warna yang terjejas (terutamanya spektrum biru-hijau). Ramai pesakit mengalami kilat cahaya dan kesakitan di bola mata. [7]
Komplikasi dan akibatnya
Neuroretinitis boleh mengakibatkan gangguan visual dari semakin buruk untuk menyelesaikan kehilangan fungsi visual dalam satu mata atau kedua-dua mata. Visi boleh merosot secara dramatik selama beberapa hari. Kadang-kadang 1-2 hari sudah cukup untuk pesakit kehilangan lebih daripada 50% fungsi visual.
Persepsi warna sangat terjejas, tetapi pesakit mungkin tidak perasan atau memberi perhatian kepada ini untuk masa yang lama. Kebanyakan pesakit dengan neuroretinitis mengalami kesakitan intraokular, yang meningkat semasa pergerakan bola mata. Di samping itu, penyakit ini terdedah kepada berulang.
Dalam proses memampatkan atau merosakkan akson saraf optik, pengangkutan axoplasmic terganggu. Edema saraf optik berkembang, serat rosak, dan keupayaan untuk melihat terjejas, yang boleh menyebabkan atrofi optik separa atau lengkap jika dirawat secara tidak betul atau lewat. [8]
Diagnostik Neuroretinitis
Diagnosis neuroretinitis ditubuhkan berdasarkan pemeriksaan ophthalmologic. Pada peringkat diagnostik pertama, doktor menemubual pesakit, menganalisis sejarah penyakit, menjelaskan hasil pemeriksaan pakar lain (ahli neurologi, ahli endokrinologi, ahli bedah saraf), melakukan pemeriksaan ophthalmologic yang lengkap dan menilai kebarangkalian kemungkinan simptomatologi pelbagai neuropati. Sekiranya perlu, menetapkan beberapa peperiksaan tambahan dan menentukan rejimen rawatan selanjutnya.
Ujian wajib untuk diagnosis neuroretinitis:
- Peperiksaan darah umum (untuk mengecualikan keradangan kronik dan proses autoimun sistemik);
- Urinalisis;
- Ujian darah biokimia dengan penentuan glukosa, AST, ALT;
- Pembenihan bakteria dari rongga konjungtiva dengan penentuan agen penyebab dan kepekaannya terhadap terapi antibiotik;
- Ujian darah untuk sifilis (RW) dan HIV oleh ELISA;
- Analisis ELISA penanda hepatitis B dan C;
- Ig A, M, G analisis kepada herpes simplex, chlamydia, sitomegalovirus, virus toxoplasmosis.
Cadangan tambahan mungkin termasuk:
- Ujian darah protein C-reaktif;
- Ujian darah untuk ujian reumatik.
Diagnosis instrumental sering diwakili oleh prosedur diagnostik asas seperti:
- Visometry adalah kaedah tradisional untuk menilai ketajaman visual;
- Biomicroscopy -Teknik untuk mengesan kelegapan kanta, fokus atau rentak vitreous kelegapan, pendarahan vitreous, sel, exudate, hypopyon;
- Tonometry adalah kaedah menentukan tekanan intraokular;
- Ophthalmoscopy -penyiasatan perubahan dalam segmen ocular posterior, foci keradangan, muffs di sepanjang kapal, pendarahan intraretinal, deposit keras, edema makula, neuropati, perubahan atrophic;
- Perimetry -Penilaian kemungkinan penyempitan medan visual, pengesanan scotomas, diagnosis disfungsi penglihatan pusat dan periferal;
- Refractometry - pengesanan gangguan refraktif okular;
- X-ray sinus dan dada-untuk mengecualikan proses patologi yang boleh menyebabkan perkembangan neuroretinitis.
Biomikroskopi mata fundus mata, gonioskopi, pemeriksaan pinggir fundus mata, ophthalmochromoscopy, elektroretinogram, pemeriksaan ultrasound dari bola mata dan vesel serebrum, retinotomografi optik,
Pendaftaran potensi visual yang ditimbulkan sering digunakan, yang diperlukan untuk menilai keadaan saraf optik dan diagnosis pembezaan neuroretinitis dari gangguan visual fungsional dan organik. [9]
Diagnosis pembezaan
Patologi |
Asas untuk diagnosis pembezaan neuroretinitis |
Proses dystrophik chorioretinal pusat sekunder |
Terdapat bukti keradangan ocular yang lalu. Terdapat scotoma pusat dalam bidang visual. |
Proses degeneratif yang berkaitan dengan usia di makula |
Terdapat scotoma pusat dalam bidang visual, kejatuhan ketajaman visual diperhatikan. |
Retinitis pigmentosa |
Terdapat kecacatan dalam bidang visual, kejatuhan ketajaman visual. Ophthalmoscopy mendedahkan pelbagai fokus patologi di kawasan retina. |
Tumor chorioid |
Terdapat kejatuhan ketajaman visual, dan ophthalmoscopy mendedahkan kawasan fokus dengan garis besar yang tidak jelas, lekukan. |
Chorioretinopathy, Serous Serous Central |
Terdapat kemerosotan penglihatan yang tajam, kadang-kadang dikaitkan dengan penyakit virus. |
Epitheliopati, jenis multifokal placoid akut |
Visi berkurangan selepas penyakit virus, scotoma paracentral atau pusat diperhatikan. Photopsia, metamorphopsia boleh dikesan. |
Pendarahan subretinal dan subkoroid |
Visi berkurangan dengan ketara, Scotoma muncul dalam bidang visual. Ophthalmoscopy mendedahkan tumpuan dengan garis besar yang tidak jelas. |
Detasmen retina hemorrhagic |
Visi berkurangan dengan ketara, Scotoma muncul dalam bidang visual. Ophthalmoscopy mendedahkan tumpuan patologi di kawasan retina. |
Siapa yang hendak dihubungi?
Rawatan Neuroretinitis
Terapi konservatif mungkin termasuk pelbagai ubat, yang bergantung kepada punca neuroretinitis.
Sekiranya pelebaran murid diperlukan, ubat sikloplegik dan mydriatik ditetapkan:
- 1% Tropicamide - 2 jatuh dua kali sehari, selama seminggu;
- 1% Phenylephrine 2 jatuh dua kali sehari selama seminggu.
Glucocorticosteroids digunakan untuk menyekat tindak balas keradangan dalam neuroretinitis, mengurangkan kebolehtelapan kapilari, menghalang pengeluaran prostaglandin, melambatkan proses percambahan:
- 0.1% dexamethasone 2 titisan. 4-5 kali sehari;
- 0.4% dexamethasone sekali sehari 1.2-2 mg di bawah konjunktiva atau 2-2.8 mg parabulbarly;
- Prednisolone 5 pada 30-80 mg setiap hari secara lisan (pada waktu pagi) dengan pengurangan secara beransur-ansur dos selama 10 hari (ditunjukkan dalam neuroretinitis yang berulang, patologi sistemik);
- Methylprednisolone 250-1000 mg titisan intravena setiap hari selama 4-5 hari (jika rawatan tempatan tidak berkesan, atau terdapat keradangan chorioretinal yang teruk dengan peningkatan ancaman kehilangan fungsi visual, atau dalam neuroretinitis dua hala yang dikaitkan dengan patologi sistemik).
Dalam neuroretinitis disebabkan oleh proses berjangkit, terapi antibiotik ditunjukkan:
- 0.3% Tobramycin 2 jatuh. 5 kali sehari;
- 0.3% ciprofloxacin 2 titisan. 5 kali sehari selama seminggu;
- Levofloxacin atau moxifloxacin 2 titisan. 5 kali sehari selama seminggu;
- Ciprofloxacin 250-500 mg setiap hari secara lisan selama seminggu;
- Amoxicillin 250-500 mg setiap hari secara lisan selama dua minggu;
- Clindamycin 150 mg secara lisan 4 kali sehari selama 1-2 minggu;
- Ceftriaxone 1 g setiap hari sebagai suntikan intramuskular, kursus 1-2 minggu;
- 30% lincomycin 600 mg dua kali sehari sebagai suntikan intramuskular, kursus 1 minggu.
Jika neuroretinitis diprovokasi oleh penyakit virus, terapi antiviral ditetapkan:
- Acyclovir 200 mg 5 kali sehari selama seminggu;
- Valacyclovir 500 mg tiga kali sehari selama seminggu.
Jika neuroretinitis disebabkan oleh patogen kulat, terapi antikulat adalah sesuai:
- Ketoconazole 200 mg dua kali sehari secara lisan, selama 1-2 minggu;
- Fluconazole 150 mg dua kali sehari selama 10 hari.
Apabila neuroretinitis digabungkan dengan peningkatan tekanan intraokular, diuretik ditetapkan:
- Furosemide 40 mg setiap hari selama tiga hari berturut-turut;
- Furosemide 1% oleh 2 ml sebagai suntikan intramuskular setiap hari selama 2-3 hari.
Ubat anti-radang nonsteroid ditunjukkan untuk menyekat tindak balas keradangan:
- Diclofenac natrium 25-75 mg setiap hari intramuscularly untuk kursus 5 hari;
- Meloxicam 15 mg setiap hari sebagai suntikan intramuskular selama 5 hari;
- Indomethacin 25 mg tiga kali sehari secara lisan selama 2 minggu.
Dalam kes-kes rumit neuroretinitis, patologi sistemik dan kerap berulang, ketiadaan tindak balas positif dari glucocorticosteroids adalah mungkin untuk menetapkan antimetabolit (methotrexate, 5-fluorouracil di ruang subtenon). [10]
Keberkesanan rawatan dinilai oleh petunjuk berikut:
- Penglihatan yang lebih baik;
- Menghapuskan tindak balas keradangan;
- Resorpsi infiltrat;
- Mengurangkan keterukan penyimpangan objek, Photopsia, Scotoma.
Pembedahan tidak ditunjukkan untuk neuroretinitis.
Pencegahan
Langkah-langkah pencegahan harus dijalankan untuk semua orang yang mempunyai kecenderungan untuk membangunkan neuroretinitis (termasuk kecenderungan genetik terhadap patologi):
- Mempunyai pemeriksaan dan konsultasi yang kerap dengan pakar mata;
- Elakkan kecederaan kepala dan mata;
- Jangan mengubati diri untuk sebarang penyakit berjangkit (termasuk sejuk biasa);
- Pastikan aktif secara fizikal, elakkan hypodynamia;
- Menyerahkan tabiat buruk;
- Makan diet yang bervariasi, seimbang;
- Jangan terlalu banyak kerja mata anda, elakkan menghabiskan masa yang lama di hadapan skrin komputer atau alat;
- Cukup berehat, mendapat sekurang-kurangnya 7-8 jam tidur malam;
- Mempunyai ujian darah dan air kencing biasa untuk menilai prestasi;
- Sering berjalan di udara segar;
- Elakkan aktiviti yang melibatkan ketegangan visual yang berlebihan;
- Secara kerap melawat doktor gigi, menghalang perkembangan karies pergigian, periodontitis.
Di samping itu, untuk mengelakkan neuroretinitis, disyorkan untuk menggunakan cermin mata hitam untuk melindungi retina dari cahaya ultraviolet, secara berkala memeriksa dengan pakar untuk menghapuskan faktor risiko.
Ramalan
Prognosis bergantung terutamanya kepada penyebab neuroretinitis yang mendasari - iaitu, semasa patologi yang mendasari. Beberapa proses keradangan ringan menyelesaikan sendiri, dan penglihatan kembali dalam beberapa minggu (bulan). Dalam ketiadaan penyakit yang tidak stabil dan sistemik secara dinamik (patologi tisu penghubung), fungsi visual dapat dipulihkan, tetapi sering masalah menjadi berulang, mempengaruhi mata yang sama atau lain.
Untuk mengoptimumkan prognosis, adalah perlu untuk merawat proses patologi akut dan berulang tepat pada masanya, menghapuskan tabiat buruk, kerap melawat pakar khusus dan menjalankan pemeriksaan pencegahan. [11]
Jika neuroretinitis berkembang ke bentuk kronik, risiko komplikasi dan kesan buruk meningkat secara dramatik.

