Pakar perubatan artikel itu
Penerbitan baru
Infarksi miokardium transmural
Ulasan terakhir: 07.06.2024

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
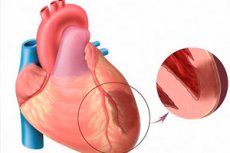
Apabila bercakap tentang infark miokard akut, kami bermaksud salah satu bentuk iskemia jantung yang paling mengancam. Ia adalah mengenai nekrosis iskemia kawasan miokardium tertentu, yang berlaku akibat ketidakseimbangan antara keperluan oksigen dalam otot jantung dan tahap sebenar pengangkutannya oleh saluran darah. Infarksi miokardia transmural, pada gilirannya, dianggap sebagai patologi yang sangat teruk, apabila foci nekrotik merosakkan seluruh ketebalan dinding ventrikel, bermula dari endokardium dan sehingga epicardium. Patologi sentiasa akut dan besar-besaran, memuncak dalam perkembangan kardiosklerosis postinfarction. Simptatology diucapkan cerah, berbanding dengan gambar infark biasa (pengecualian - infark dinding jantung posterior, sering meneruskan secara terang-terangan). Prognosis secara langsung bergantung kepada ketepatan masa penjagaan perubatan kecemasan. [1]
Epidemiologi
Penyakit kardiovaskular dianggap sebagai punca kematian yang paling biasa bagi pesakit di banyak kawasan maju ekonomi di dunia. Sebagai contoh, di negara-negara Eropah, lebih daripada empat juta orang mati setiap tahun dari patologi jantung. Telah diperhatikan bahawa lebih daripada separuh kes maut secara langsung berkaitan dengan faktor risiko seperti tekanan darah tinggi, obesiti, merokok, aktiviti fizikal yang rendah.
Infarksi miokardium, sebagai varian rumit penyakit jantung koronari, kini merupakan penyebab utama kecacatan pada orang dewasa, dengan kadar kematian sebanyak 11%.
Infarksi transmural lebih kerap memberi kesan kepada lelaki milik kategori umur 40-60 tahun. Wanita mengalami infark jenis ini 1.5-2 kali lebih kerap.
Dalam tahun-tahun kebelakangan ini, kejadian patologi transmural pada pesakit muda 20-35 tahun telah meningkat.
Infarksi miokardia transmural adalah antara keadaan yang paling teruk dan mengancam nyawa, kematian hospital sering mencapai 10-20%. Hasil yang paling tidak menguntungkan diperhatikan pada pesakit dengan diabetes mellitus yang bersamaan, hipertensi, serta serangan infark berulang.
Punca Infarksi miokardium transmural.
Dalam majoriti pesakit, perkembangan infark transmural dikaitkan dengan oklusi batang utama atau cawangan kapal arteri koronari. Semasa gangguan ini, miokardium mengalami kekurangan bekalan darah, peningkatan hipoksia, yang bertambah buruk dengan peningkatan beban pada otot jantung. Fungsi miokardia berkurangan, tisu di bahagian tertentu mengalami nekrosis.
Pengambilan langsung dari lumen koronari berlaku kerana alasan seperti ini:
- Patologi vaskular kronik - aterosklerosis, disertai dengan pemendapan unsur-unsur kolesterol (plak) di dinding kapal - adalah faktor yang paling kerap dalam kejadian infark miokard. Ia didapati dalam 95% kes hasil maut dari infark transmural. Tanda umum aterosklerosis dianggap sebagai peningkatan tahap lipid darah. Risiko komplikasi infark meningkat secara dramatik apabila lumen vaskular disekat oleh 75% atau lebih.
- Pembentukan dan pergerakan pembekuan darah dalam saluran darah - trombosis vaskular - adalah kurang biasa tetapi satu lagi penyebab penyumbatan aliran darah dalam peredaran koronari. Thrombi boleh memasuki rangkaian koronari dari ventrikel kiri (di mana ia dibentuk kerana fibrilasi atrium dan patologi injap) atau melalui ovale foramen yang tidak terkawal.
Kumpulan risiko khas termasuk orang yang mempunyai kecenderungan keturunan yang teruk (patologi jantung dan vaskular dalam garis keluarga), serta perokok berat dan orang lebih dari 50-55 tahun. S[2]
Sumbangan negatif terhadap pembentukan aterosklerosis adalah:
- Diet yang tidak betul;
- Gangguan metabolik, obesiti;
- Aktiviti fizikal yang tidak mencukupi, hypodynamia;
- Hipertensi arteri yang didiagnosis;
- Diabetes apa-apa jenis;
- Patologi sistemik (terutamanya vasculitis).
Faktor-faktor risiko
Hati selalu bertindak balas terhadap sebarang kegagalan peredaran darah dan hipoksia. Apabila lumen kapal arteri koronari disekat dan mustahil untuk menyediakan aliran darah alternatif, miosit jantung - sel miokardium - mula mati di kawasan yang terjejas dalam masa setengah jam.
Peredaran darah yang terganggu akibat proses aterosklerotik rangkaian koronari dalam 98% kes menjadi "pelakunya" infark miokard transmural.
Atherosclerosis boleh menjejaskan satu atau lebih arteri koronari. Penyempitan kapal yang terjejas adalah berbeza - dengan tahap penyumbatan aliran darah, dengan panjang segmen sempit. Sekiranya tekanan darah seseorang meningkat, lapisan endothelial rosak, plak aterosklerotik menjadi tepu dengan darah, yang kemudiannya membuang dan membentuk trombus, memburukkan keadaan dengan lumen vaskular bebas.
Pembekuan darah lebih cenderung untuk membentuk:
- Di kawasan luka plak aterosklerotik;
- Di kawasan kerosakan endothelial;
- Di tapak penyempitan kapal arteri.
Meningkatkan nekrosis miokardium boleh mempunyai saiz yang berbeza, dan nekrosis transmural sering menimbulkan pecah lapisan otot. Faktor-faktor seperti anemia, proses inflamasi berjangkit, demam, endokrin dan penyakit metabolik (termasuk patologi tiroid) memburukkan iskemia miokardium. [3]
Faktor risiko yang paling penting untuk pembangunan infark miokard transmural dianggap sebagai:
- Ketidakseimbangan lipid darah;
- Merokok jangka panjang atau berat;
- Diabetes;
- Peningkatan tekanan darah;
- Apa-apa tahap obesiti;
- Aspek psikososial (tekanan kerap, kemurungan, dan lain-lain);
- Hypodynamia, kekurangan senaman;
- Pemakanan yang tidak betul (penggunaan banyak lemak haiwan dan lemak trans pada latar belakang penggunaan makanan tumbuhan yang rendah);
- Penyalahgunaan alkohol.
"Kecil", faktor risiko yang agak jarang dianggap sebagai:
- Gout;
- Kekurangan asid folik;
- Psoriasis.
Sangat memburukkan lagi inframerah miokardium faktor-faktor seperti:
- Menjadi lelaki;
- Trombolisis;
- Penyakit arteri koronari akut;
- Merokok;
- Gangguan keturunan untuk penyakit jantung koronari;
- Kegagalan ventrikel kiri;
- Kejutan kardiogenik;
- Gangguan irama ventrikel;
- Blok atrioventricular;
- Serangan jantung kedua;
- Usia tua.
Patogenesis
Proses pembangunan infark berjalan dengan pembentukan perubahan kekal dalam kematian miokardium dan myocyte.
Manifestasi tipikal infark miokard adalah pengesanan elektrokardiografi Q-beats yang tidak normal melebihi norma dalam tempoh dan amplitud, serta sedikit peningkatan dalam amplitud R-beats dalam petunjuk toraks. Nisbah amplitud Q dan R-gigi menentukan kedalaman debridement. Iaitu, Q dan R lebih rendah, lebih ketara tahap nekrosis. Nekrosis transmural disertai dengan kehilangan R-notches dan penetapan kompleks QS.
Sebelum perkembangan trombosis koronari, lapisan endothelial plak aterosklerotik terjejas, yang disertai dengan peningkatan tahap faktor darah thrombogenic (thromboxane A2, dan lain-lain). Ini ditolak oleh kegagalan hemodinamik, perubahan mendadak dalam nada vaskular, turun naik dalam indeks catecholamine.
Kerosakan plak aterosklerotik dengan nekrosis pusat dan trombosis extramural, serta dengan stenosis kecil, sering berakhir sama ada dengan perkembangan infark transmural atau sindrom kematian koronari secara tiba-tiba. Massa aterosklerotik segar yang mengandungi sejumlah besar lipoprotein atherogenik sangat terdedah kepada pecah.
Permulaan kerosakan miokardium paling sering berlaku pada waktu pagi, yang dijelaskan oleh kehadiran perubahan sirkadian dalam nada vaskular koronari dan perubahan dalam tahap catecholamine.
Perkembangan infarksi transmural pada usia muda mungkin disebabkan oleh kecacatan kongenital kapal koronari, embolisme akibat endokarditis infeksi, myxoma jantung, stenosis aorta, erythremia, dan lain-lain. Nekrosis transmural diperburuk oleh hypercatecholemia.
Jelas sekali, dalam kebanyakan kes infark miokard transmural akut, penyebabnya adalah aterosklerosis stenotik kapal koronari, trombosis dan kekejangan occlusive yang berpanjangan.
Gejala Infarksi miokardium transmural.
Gambar klinikal dalam infark transmural melalui beberapa peringkat, yang berbeza dari satu sama lain.
Yang pertama dari peringkat adalah prodromal, atau preinfarction, yang berlangsung selama satu minggu dan dikaitkan dengan tekanan atau beban fizikal. Simptomologi tempoh ini dicirikan oleh penampilan atau kemerosotan serangan angina, yang menjadi lebih kerap dan teruk: angina tidak stabil berkembang. Kesejahteraan umum juga berubah. Pesakit mula mengalami kelemahan yang tidak dimotivasi, keletihan, kehilangan mood, kecemasan, tidur terganggu. Painkillers, yang sebelum ini membantu dalam penghapusan kesakitan, kini tidak menunjukkan keberkesanan.
Kemudian, jika tidak ada bantuan yang diberikan, tahap patologi yang seterusnya - akut berlaku. Tempohnya diukur dari saat iskemia otot jantung hingga tanda-tanda pertama nekrosisnya (tempoh biasa - dari setengah jam hingga beberapa jam). Tahap ini bermula dengan pecah sakit jantung yang memancar ke bahagian atas, leher, bahu atau lengan bawah, rahang, scapula. Kesakitan mungkin sama ada berterusan (berlarutan) atau bergelombang. Terdapat tanda-tanda rangsangan sistem saraf autonomi:
- Kelemahan secara tiba-tiba, berasa nafas;
- Rasa takut takut mati;
- "membasahi" peluh;
- Kesukaran bernafas walaupun berehat;
- Mual (mungkin ke titik muntah).
Kegagalan ventrikel kiri berkembang, dicirikan oleh dyspnea dan penurunan tekanan nadi, diikuti oleh asma jantung atau edema pulmonari. Kejutan kardiogenik adalah komplikasi yang mungkin. Aritmia hadir dalam kebanyakan pesakit.
Tanda Pertama
"Bells" pertama infark transmural paling sering muncul beberapa jam atau bahkan beberapa hari sebelum perkembangan serangan. Orang yang memperhatikan kesihatan mereka mungkin memberi perhatian kepada mereka dan mendapatkan bantuan perubatan tepat pada masanya.
Tanda-tanda patologi yang akan berlaku:
- Kejadian sakit dada pada masa-masa atau sejurus selepas aktiviti fizikal, keadaan emosi yang kuat dan pengalaman;
- Lebih kerap berlaku serangan angina (jika ada sebelum ini);
- Perasaan hati yang tidak stabil, degupan jantung yang kuat, dan pening;
- Kekurangan kesan dari nitrogliserin (sakit dada tidak dikawal, walaupun ubat itu dibantu sebelum ini).
Adalah penting untuk memahami keseriusan keadaan: Di antara semua kes yang direkodkan infarksi transmural, sekurang-kurangnya 20% daripadanya membawa maut dalam 60 minit pertama serangan. Dan kesalahan medik di sini, sebagai peraturan, tidak. Hasil maut berlaku kerana kelewatan di pihak pesakit atau orang yang tersayang, yang tidak tergesa-gesa untuk menghubungi doktor dan tidak memanggil "bantuan kecemasan" tepat pada masanya. Harus diingat bahawa jika ada orang yang mengalami risiko serangan jantung dalam keluarga, semua orang rapat harus mengetahui algoritma tindakan mereka pada masa pembangunan serangan jantung.
Infarksi miokardia transmural boleh disyaki oleh sindrom kesakitan yang agak kuat dan berterusan. Manifestasi yang menyakitkan - memerah, pecky - mereka dirasai di dada, dapat "mundur" di bahagian atas (lebih kerap kiri), bahu atau leher, sisi badan atau bilah bahu. Tanda-tanda tambahan yang perlu dibayar:
- Sensasi tidak mempunyai udara yang cukup untuk bernafas;
- Rasa takut, suatu peringatan kematiannya sendiri;
- Peningkatan berpeluh;
- Pucat kulit.
Salah satu ciri yang membezakan infark miokard dari serangan angina biasa: Sindrom kesakitan tidak menghilangkan diri sendiri, tidak hilang selepas penyerapan nitrogliserin, berlangsung lebih dari 15-20 minit. [4]
Tahap
Menurut tanda-tanda morfologi, perjalanan infark miokardi mempunyai tiga peringkat (mereka jarang ditunjukkan dalam garis diagnosis, kerana lebih sesuai untuk menetapkan tempoh patologi dalam hari):
- Tahap Ischemia (sedikit lebih awal ia dipanggil tahap dystrophy miokardis iskemia akut) - berlangsung sehingga 6-12 jam.
- Tahap Nekrosis - berlangsung sehingga 1-2 minggu.
- Peringkat Organisasi - Berlahan sehingga 4 minggu atau lebih.
Borang
Bergantung pada penyetempatan tumpuan patologi, membezakan jenis infarksi transmural:
- Luka dinding anterior (anterior, anterosuperior, anterolateral, infark transmural anteroseptal;
- Luka dinding posterior (lebih rendah) (inferior, inferolateral, posterior rendah, infark diafragma);
- Luka-luka apikal, atas-lateral, basal-lateral;
- Posterior, lateral, posterior-basal, posterolateral, lesi posterior-septal;
- Infark ventrikel kanan besar.
Menurut penyebaran proses nekrotik patologi, terdapat jenis fokus infarct lain selain transmural:
- Intramural;
- Subepicardial;
- Subendokardial.
Kebanyakan pesakit didiagnosis dengan lesi transmural dan subendokardial.
Bergantung pada tahap kerosakan, dibezakan:
- Micronecrosis (aka focal nekrosis);
- Nekrosis cetek;
- Nekrosis besar-fokal (pada gilirannya, dibahagikan kepada varian kecil, sederhana dan luas).
Infarksi transmural dinding miokardial anterior lebih sering dikaitkan dengan oklusi batang utama arteri koronari kiri, atau cawangannya - arteri menurun anterior. Patologi sering diiringi oleh extrasystole ventrikel atau takikardia, aritmia supraventrikular. Gangguan pengaliran biasanya stabil, kerana ia dikaitkan dengan nekrosis struktur sistem konduktif.
Infarksi transmural dinding miokardial yang lebih rendah mempengaruhi kawasan yang bersebelahan dengan diafragma - bahagian diafragmatik dinding posterior. Kadang-kadang infark semacam itu dipanggil diafragma posterior, diafragma, atau rendah. Luka sedemikian sering diteruskan oleh jenis perut, jadi masalahnya sering dikelirukan dengan penyakit seperti apendisitis akut atau pankreatitis.
Infarksi miokardium akut ventrikel kiri berlaku dalam kebanyakan lesi transmural. Tumpuan nekrosis boleh dilokalkan di dinding anterior, posterior atau rendah, puncak, septum interventrikular, atau melibatkan beberapa zon secara serentak. Ventrikel kanan agak jarang terjejas, dan atria lebih kerap.
Infark miokard anterolateral transmural adalah salah satu bentuk kerosakan ventrikel kiri, di mana elektrokardiogram menunjukkan peningkatan Q-gigi dalam petunjuk I, AVL, V4-6, serta perpindahan ST-segmen ke atas dari pengasingan dan T-Tooth Coronary. Aspek anterior dinding lateral ventrikel kiri terjejas kerana oklusi arteri pepenjuru atau cabang arteri circumflex kiri.
Infarksi miokardium inferolateral transmural adalah akibat daripada oklusi arteri menurun anterior atau sampul arteri.
Infark miokardia transmural dari dinding sisi hasil dari oklusi arteri pepenjuru atau cawangan posterolateral arteri circumflex kiri.
Infark miokardial septal anterior transmural dicirikan oleh lokasi tumpuan nekrotik di bahagian kanan dinding anterior ventrikel kiri dan di bahagian anterior septum interventrikular, yang juga dinding kanan ventrikel kiri. Hasil daripada lesi, vektor pengujaan berlepas ke belakang dan ke kiri, jadi perubahan elektrokardiografi ciri hanya dicatatkan hanya dalam petunjuk toraks yang betul.
Infarksi miokardium transmural yang besar, yang dikenali sebagai luas atau MI dengan QS patologi, adalah jenis patologi yang paling berbahaya, yang mempunyai akibat yang sangat serius dan mengancam nyawa untuk pesakit. Infarksi miokardium transmural yang meluas tidak mempunyai peluang untuk pesakit.
Komplikasi dan akibatnya
Komplikasi dalam infark transmural adalah, malangnya, tidak biasa. Perkembangan mereka secara dramatik boleh mengubah prognosis penyakit. Antara kesan buruk yang paling biasa adalah kejutan kardiogenik, gangguan irama yang teruk dan kegagalan jantung akut.
Sebilangan besar hasil yang ditangguhkan adalah disebabkan oleh pembentukan zon tisu penghubung di kawasan tisu jantung yang mati. Prognosis boleh diperbaiki dengan pembedahan jantung: operasi mungkin terdiri daripada pintasan aortoronari, angiografi koronari perkutaneus, dll.
Penggantian tisu penghubung kawasan yang terjejas menghalang penguncupan miokardium penuh. Gangguan konduksi berlaku, perubahan output jantung. Kegagalan jantung terbentuk, organ-organ mula mengalami hipoksia yang serius.
Ia mengambil masa dan langkah pemulihan intensif untuk jantung menyesuaikan diri dengan keadaan kerja baru sehingga maksimum mungkin. Rawatan harus berterusan, aktiviti fizikal harus ditingkatkan secara beransur-ansur, di bawah pengawasan yang teliti terhadap pakar perubatan.
Beberapa komplikasi tertunda yang paling biasa termasuk:
- Aneurisme jantung (perubahan struktur dan menonjolkan dinding jantung dalam bentuk kantung, yang membawa kepada penurunan lonjakan darah dan meningkatkan kegagalan jantung);
- Thromboembolism (mungkin berlaku kerana ketidakaktifan fizikal atau kegagalan untuk mengikuti nasihat perubatan);
- Kegagalan kronik fungsi jantung (berlaku akibat daripada aktiviti kontraksi ventrikel kiri yang terjejas, yang ditunjukkan oleh edema kaki, dyspnea, dan lain-lain).
Risiko komplikasi selepas infark transmural hadir sepanjang hayat pesakit. Terutama sering pesakit mengalami serangan berulang atau kambuh semula. Satu-satunya cara untuk mengelakkan perkembangannya adalah dengan kerap melawat ahli kardiologi dan betul-betul mengikuti semua cadangannya.
Infarksi miokardia transmural adalah patologi yang sangat teruk, yang, apabila komplikasi bergabung, meninggalkan hampir tidak ada peluang untuk pesakit. Antara akibat yang paling biasa:
- Pelanggaran aktiviti jantung berirama (fibrilasi atrial, aritmia extrasystolic, takikardia paroxysmal). Selalunya pesakit mati apabila fibrilasi ventrikel berlaku dengan transformasi selanjutnya menjadi fibrilasi.
- Meningkatkan kegagalan jantung dengan disfungsi ventrikel kiri dan, sebagai akibatnya, edema pulmonari, kejutan kardiogenik, penurunan tekanan darah yang tajam, penapisan buah pinggang yang disekat dan - hasil maut.
- Thromboembolism pulmonari-arteri, yang mengakibatkan keradangan paru-paru, infark pulmonari dan - kematian.
- Tamponade jantung akibat pecah miokardium dan pecah darah ke dalam rongga perikard. Dalam kebanyakan kes ini, pesakit mati.
- Aneurisme koronari akut (kawasan parut yang menonjol) diikuti dengan peningkatan kegagalan jantung.
- Thromboendocarditis (pemendapan fibrin dalam rongga jantung dengan detasmen dan strok selanjutnya, trombosis mesenterik, dan lain-lain).
- Sindrom postinfarction, yang merangkumi perkembangan perikarditis, arthritis, pleurisy, dll.
Seperti yang ditunjukkan oleh amalan, bahagian terbesar pesakit yang menjalani infark miokard transmural mati pada awal (kurang daripada 2 bulan) peringkat postinfarction. Kehadiran kegagalan ventrikel kiri akut dengan ketara memburukkan prognosis. [5]
Diagnostik Infarksi miokardium transmural.
Langkah-langkah diagnostik perlu dijalankan secepat mungkin. Pada masa yang sama, kesempurnaan diagnosis tidak boleh diabaikan, kerana banyak penyakit, bukan sahaja patologi jantung, boleh disertakan dengan gambar klinikal yang sama.
Prosedur utama adalah elektrokardiografi, yang menunjukkan oklusi koronari. Adalah penting untuk memberi perhatian kepada simptomologi - khususnya, sindrom kesakitan dada yang berlangsung selama 20 minit atau lebih, yang tidak bertindak balas terhadap pentadbiran nitrogliserin.
Perkara lain untuk diperhatikan:
- Tanda-tanda patologi sebelum penyitaan;
- "Recoil" kesakitan di leher, rahang, hujung atas.
Sensasi kesakitan dalam infark transmural lebih sering sengit, pada masa yang sama mungkin ada kesukaran bernafas, gangguan kesedaran, syncope. Lesi transmural tidak mempunyai tanda-tanda khusus. Ketidaktentuan kadar denyutan jantung, brady atau takikardia, kelembapan lembap mungkin.
Diagnosis instrumental, pertama sekali, harus diwakili oleh elektrokardiografi: Ini adalah kaedah penyelidikan utama, yang mendedahkan ampun Q yang mendalam dan diluaskan, pengurangan R amplitud, ketinggian ST-segmen di atas isolin. Selepas beberapa lama, pembentukan gigi T-negatif, penurunan segmen ST diperhatikan.
Coronarography boleh digunakan sebagai kaedah tambahan. Ini adalah kaedah yang sangat tepat yang membolehkan bukan sahaja untuk mengesan oklusi kapal koronari oleh thrombus atau plak aterosklerotik, tetapi juga untuk menilai keupayaan fungsi ventrikel, mengesan aneurisme dan pembubaran.
Ujian makmal juga wajib - pertama sekali, pecahan MB CPK (creatine phosphokinase-MB) - pecahan miokardium total creatine phosphokinase (penunjuk spesifik pembangunan infark miokardium) - ditentukan. Di samping itu, troponin jantung (kajian kuantitatif), serta tahap myoglobin ditentukan.
Sehingga kini, penunjuk baru lain telah dibangunkan, yang, bagaimanapun, belum digunakan secara meluas. Ini adalah protein mengikat asid lemak, rantai cahaya myosin, fosforilase glikogen BB.
Di peringkat pra-hospital, ujian immunochromatographic diagnostik (ujian cepat) digunakan secara aktif, membantu dengan cepat menentukan biomarker troponin, myoglobin, creatine kinase-MB. Hasil ujian pesat dapat dinilai dalam masa sepuluh minit. [6]
ECG Infark Miokardia Transmural akut
Gambar elektrokardiografi klasik dalam infark diwakili oleh kemunculan gigi-gigi Q-patologi, tempoh dan amplitud yang lebih tinggi daripada nilai normal. Di samping itu, terdapat peningkatan yang lemah dalam amplitud R-beats dalam petunjuk toraks.
Gigi Q-patologi yang diprovokasi oleh nekrosis otot jantung divisualisasikan 2-24 jam selepas permulaan manifestasi klinikal. Kira-kira 6-12 jam selepas permulaan, ketinggian ST-segmen berkurangan, dan Q-gigi, sebaliknya, menjadi lebih sengit.
Pembentukan Q-notches patologi dijelaskan oleh kehilangan keupayaan struktur mati untuk pengujaan elektrik. Penipisan postnecrotik dinding ventrikel kiri anterior juga mengurangkan potensinya, akibatnya, terdapat kelebihan vektor depolarization dari dinding ventrikel kanan dan dinding posterior ventrikel kiri. Ini memerlukan sisihan negatif awal kompleks ventrikel dan pembentukan gigi-gigi Q-patologi.
Penurunan potensi depolarization tisu jantung mati juga menyumbang kepada penurunan amplitud R-beats. Tahap dan penyebaran infark dinilai oleh bilangan petunjuk dengan Q-gigi yang tidak normal dan pengurangan amplitud R-gigi.
Kedalaman nekrosis dihakimi oleh hubungan antara amplitud q dan r beats. Lebih mendalam Q dan R lebih rendah menunjukkan tahap nekrosis yang ketara. Oleh kerana infark miokard transmural secara langsung melibatkan ketebalan seluruh dinding jantung, R-gigi hilang. Hanya bentuk negatif plak, yang dipanggil QS-kompleks, direkodkan. [7]
Tanda Elektrokardiografi Infarksi Miokardia Transmural |
Electrocardiogram (biasanya dalam petunjuk toraks) menunjukkan kompleks QS dan QS yang tidak normal. Perubahan yang sama mungkin terdapat dalam endokarditis dengan penglibatan miokardium, miokarditis purulen dan aseptik, kardiomiopati, distrofi otot progresif dan sebagainya. Adalah penting untuk melakukan diagnosis pembezaan kualitatif. |
Diagnosis pembezaan
Infarksi miokardia transmural sering dibezakan dengan sebab-sebab lain sindrom kesakitan di belakang sternum. Ini mungkin membedah aneurisme aorta toraks, embolisme pulmonari, perikarditis akut (terutamanya etiologi virus), sindrom radikular yang sengit. Semasa diagnosis, pakar semestinya memberi perhatian kepada kehadiran faktor risiko untuk aterosklerosis, keunikan sindrom kesakitan dan tempohnya, reaksi badan pesakit kepada penggunaan analgesik dan vasodilator, nilai tekanan darah. Hasil pemeriksaan objektif, elektrokardiogram, echocardiogram, ujian makmal dinilai. [8]
- Menghilangkan aneurisme aorta dicirikan oleh penampilan kesakitan lebih kerap di antara bilah bahu. Kesakitan menunjukkan ketahanan terhadap nitrat, dan terdapat sejarah hipertensi arteri. Tiada perubahan elektrokardiografi yang jelas dalam kes ini, indeks penanda jantung adalah normal. Terdapat leukositosis yang sengit dan peralihan LF ke kiri. Untuk menjelaskan diagnosis, echocardiography, aortografi dengan kontras, tomografi yang dikira juga ditetapkan.
- Pericarditis memerlukan analisis yang teliti terhadap penyakit pernafasan yang lalu. Perhatikan perubahan kesakitan pada penyedutan dan pernafasan atau dalam kedudukan badan yang berlainan, murmur geseran perikardial, dan penanda jantung nondynamic.
- Kambuhan osteochondrosis dan plexitis disertai dengan kesakitan di sisi sternum. Kesakitan bergantung kepada sikap pesakit dan pergerakan pernafasan. Palpatory mendedahkan titik sensasi sakit yang melampau di zon pembuangan saraf.
- Embolisme pulmonari dicirikan oleh kesakitan yang lebih mendalam daripada infark transmural. Kesusahan pernafasan paroxysmal, keruntuhan, dan kemerahan badan atas sering hadir. Gambar elektrokardiografi mempunyai persamaan dengan luka infarct miokardium lokasi yang lebih rendah, tetapi terdapat manifestasi kelebihan akut dari ruang jantung di sebelah kanan. Semasa echocardiography, hipertensi pulmonari yang sengit dicatatkan.
- Gambar perut akut disertai dengan tanda-tanda kerengsaan peritoneal. Leukositosis sangat ketara.
Infarksi miokardia transmural juga dibezakan dengan pankreatitis akut, krisis hipertensi.
Siapa yang hendak dihubungi?
Rawatan Infarksi miokardium transmural.
Campurtangan terapeutik harus mempunyai matlamat berurutan berikut:
- Pelepasan sakit;
- Memulihkan bekalan darah ke otot jantung;
- Mengurangkan beban pada miokardium dan mengurangkan permintaan oksigen;
- Mengehadkan saiz tumpuan transmural;
- Menghalang perkembangan komplikasi.
Pelepasan kesakitan membolehkan meningkatkan kesejahteraan pesakit dan menormalkan sistem saraf. Hakikatnya ialah aktiviti saraf yang berlebihan yang diprovokasi oleh kesakitan yang teruk menyumbang kepada peningkatan kadar jantung, peningkatan tekanan darah dan rintangan vaskular, yang terus memburukkan lagi beban miokardium dan meningkatkan keperluan oksigen dalam otot jantung.
Ubat-ubatan yang digunakan untuk menghilangkan sindrom sakit adalah analgesik narkotik. Mereka ditadbir secara intravena.
Untuk memulihkan bekalan darah yang mencukupi kepada miokardium, coronarografi, terapi trombolisis (thrombolytic), pembedahan pintasan aortokoronari dilakukan.
Coronarography digabungkan dengan angioplasti stenting atau belon untuk memulihkan patensi arteri dengan stent atau belon dan menormalkan aliran darah.
Terapi thrombolytic juga membantu memulihkan aliran darah vena (koronari). Prosedur ini terdiri daripada suntikan intravena ubat thrombolytic yang sesuai.
Bypass aortocoronary adalah salah satu pilihan pembedahan untuk meneruskan dan mengoptimumkan bekalan darah koronari. Semasa pembedahan pintasan, pakar bedah mencipta laluan vaskular yang memintas yang membolehkan aliran darah ke kawasan yang terjejas di miokardium. Operasi ini boleh dilakukan sebagai prosedur kecemasan atau elektif, bergantung kepada keadaan.
Untuk mengurangkan beban jantung dan meminimumkan hipoksia, kumpulan ubat tersebut ditetapkan:
- Nitrat Organik - menyumbang kepada penghapusan kesakitan, menghadkan penyebaran tumpuan nekrotik, mengurangkan kematian dari infark transmural, menstabilkan tekanan darah (pada mulanya ditadbir titisan intravena, selepas sementara dipindahkan ke bentuk tablet ubat);
- β-adrenoblockers - Mempertingkatkan kesan nitrat, mencegah perkembangan aritmia dan peningkatan tekanan darah, mengurangkan keterukan hipoksia miokardium, mengurangkan risiko komplikasi fizikal (khususnya, pecah ventrikel).
Jika pesakit mengalami komplikasi, seperti edema pulmonari, kejutan kardiogenik, gangguan pengaliran jantung, rejimen terapeutik diselaraskan secara individu. Ketenangan fikiran fizikal dan mental mesti dipastikan.
Setiap peringkat terapi pesakit dengan infark transmural dijalankan mengikut skim dan protokol tertentu. Sebagai ubat tambahan boleh ditetapkan:
- Ubat antiaggregat - Mengurangkan agregasi platelet, menghalang pembentukan bekuan darah. Dalam kebanyakan kes infarksi transmural, pesakit ditetapkan terapi antiplatelet dua, yang terdiri daripada mengambil dua versi antiaggregants secara serentak selama setahun.
- Angiotensin-convert enzim dadah inhibitor - membantu menstabilkan tekanan darah, mencegah kecacatan jantung.
- Ubat antikolesterol (statin) - digunakan untuk meningkatkan metabolisme lipid, tahap lipoprotein berkepadatan rendah dan kolesterol - penanda potensi perkembangan aterosklerotik.
- Antikoagulan - mencegah pembekuan darah daripada membentuk.
Terapi dadah semestinya dilengkapi dengan langkah-langkah pemulihan umum - khususnya, ia memerlukan pemeliharaan yang berhati-hati terhadap rehat dan rehat katil, perubahan diet (jadual terapeutik № 10 dan), pengembangan aktiviti fizikal secara beransur-ansur.
Untuk 24 jam pertama selepas serangan, pesakit perlu disimpan di tempat tidur selama 24 jam pertama. Soalan mengenai penyambungan semula aktiviti motor secara beransur-ansur dibincangkan dengan doktor yang hadir secara individu. Adalah disyorkan untuk mengamalkan latihan pernafasan untuk mencegah stasis pulmonari.
Catuan makanan terhad, mengurangkan kandungan kalori kepada 1200-1500 kcal. Tidak termasuk lemak haiwan dan garam. Menu ini diperluas oleh makanan sayuran, produk yang mengandungi kalium, bijirin, makanan laut. Jumlah pengambilan cecair juga terhad (sehingga 1-1.5 liter sehari).
Penting: Pesakit harus berhenti sepenuhnya merokok (kedua-dua aktif dan pasif) dan penggunaan alkohol.
Selepas infarksi transmural, seseorang ditunjukkan dispenser wajib dengan ahli kardiologi. Pada mulanya, pemerhatian dijalankan setiap minggu, kemudian - dua kali sebulan (enam bulan pertama selepas serangan). Selepas enam bulan, sudah cukup untuk melawat ahli kardiologi bulanan. Doktor menjalankan peperiksaan, melakukan kawalan elektrokardiografi, ujian tekanan. [9]
Rawatan pembedahan
Rawatan pembedahan untuk infark transmural boleh dibuka (dengan akses melalui hirisan dada) dan perkutaneus (melibatkan penyelidikan melalui kapal arteri). Teknik kedua semakin digunakan kerana keberkesanannya, komplikasi rendah dan minimum.
Jenis biasa pembedahan perkutaneus:
- Venous Stenting adalah penempatan elemen peleburan khas di kawasan penyempitan kapal. Stent adalah mesh silinder yang diperbuat daripada plastik atau logam khas. Ia disampaikan melalui siasatan ke kawasan vaskular yang diperlukan, di mana ia diperluas dan ditinggalkan. Satu-satunya komplikasi yang mungkin penting dalam rawatan ini mungkin retrombosis.
- Plasty vaskular belon adalah prosedur yang sama dengan stenting, tetapi bukannya silinder mesh, siasatan menyampaikan bingkai belon khas yang mengembang apabila mencapai kawasan vaskular yang dikehendaki dan melebarkan kapal, dengan itu memulihkan aliran darah biasa.
- Plasty vaskular excimer laser - melibatkan penggunaan probe serat optik, yang, apabila dibawa ke segmen yang terjejas dari arteri koronari, menjalankan radiasi laser. Sinar, pada gilirannya, mempengaruhi bekuan dan memusnahkannya, terima kasih kepada peredaran darah yang dipulihkan.
Amalan pembedahan jantung terbuka adalah munasabah untuk pesakit dengan oklusi arteri yang lengkap, apabila stenting tidak mungkin, atau dengan kehadiran patologi koronari bersamaan (mis., Kecacatan jantung). Dalam keadaan sedemikian, pembedahan pintasan dilakukan, memintas laluan vaskular diletakkan (dengan autoimplants atau bahan sintetik). Operasi ini dilakukan dengan penangkapan jantung dan penggunaan AIC ("peredaran buatan"), atau pada organ kerja.
Jenis pintasan berikut diketahui:
- Mammarocoronary - Kapal arteri toraks dalaman, yang kurang terdedah kepada perubahan aterosklerotik dan tidak mempunyai injap seperti urat, digunakan sebagai shunt.
- AORTOCORONARY - urat pesakit sendiri digunakan sebagai shunt, yang dijahit ke arteri koronari dan aorta.
Mana-mana pembedahan jantung adalah prosedur yang berpotensi berbahaya. Operasi biasanya berlangsung beberapa jam. Untuk dua hari pertama, pesakit tinggal di wad penjagaan intensif di bawah pengawasan pakar yang berterusan. Dalam ketiadaan komplikasi, dia dipindahkan ke wad biasa. Keanehan tempoh pemulihan ditentukan secara individu.
Pencegahan
Langkah-langkah pencegahan untuk mencegah perkembangan infark transmural bertujuan untuk mengurangkan kesan negatif faktor-faktor yang berpotensi berbahaya terhadap tubuh manusia. Terutama penting ialah pencegahan serangan berulang pada orang yang sakit. Sebagai tambahan kepada sokongan ubat, mereka harus mengikuti beberapa cadangan perubatan, termasuk perubahan pemakanan, pembetulan aktiviti fizikal dan gaya hidup.
Oleh itu, pencegahan boleh menjadi yang utama (bagi orang yang tidak pernah mempunyai transmural atau infark lain sebelum ini) dan menengah (untuk mengelakkan pengulangan infark miokard).
Sekiranya seseorang berada dalam kumpulan risiko untuk pembangunan patologi kardiovaskular, maka cadangan berikut disediakan untuknya:
- Meningkatkan aktiviti fizikal.
Hypodynamia boleh mencetuskan banyak masalah kardiovaskular. Sokongan nada jantung amat diperlukan untuk orang yang berumur lebih dari 35-40 tahun. Anda boleh dengan mudah dan berkesan menguatkan hati dengan berjalan kaki setiap hari, berjoging, berenang dan berbasikal.
- Sebenarnya menyerah tabiat buruk.
Merokok dan minum alkohol berbahaya kepada sesiapa sahaja, tanpa mengira keadaan kesihatan awal mereka. Dan bagi orang-orang yang mempunyai patologi kardiovaskular, alkohol dan rokok dikatakan kontraindikasi. Dan ini bukan hanya kata-kata, tetapi fakta yang terbukti.
- Makan pemakanan yang berkualiti dan betul.
Pemakanan adalah asas kesihatan dan kesihatan vaskular keseluruhan. Adalah penting untuk memakan makanan goreng, lemak haiwan, produk dengan pengganti sintetik, lemak trans, garam yang besar. Adalah disyorkan untuk mengembangkan diet dengan sayur-sayuran, sayur-sayuran, buah-buahan, kacang, beri, makanan laut.
- Elakkan kesan negatif tekanan, dapatkan lebih banyak emosi positif.
Adalah wajar untuk dielakkan, jika boleh, tekanan emosi dan kejutan yang berlebihan. Orang yang terdedah kepada kebimbangan dan kebimbangan, yang sering mengambil situasi "dekat dengan hati", disyorkan untuk mengambil sedatif (selepas berunding dengan doktor).
- Pantau pembacaan tekanan darah.
Selalunya proses yang membawa kepada kekejangan berikutnya dan penyumbatan lumen vaskular diprovokasi oleh peningkatan tekanan darah. Untuk mengelakkan komplikasi sedemikian, anda harus memantau tekanan darah secara bebas, mengambil ubat antihipertensi yang ditetapkan oleh doktor dengan tepat pada masanya.
- Mengawal paras gula darah.
Pesakit dengan diabetes mellitus mempunyai masalah dengan keadaan dinding vaskular, yang menjadi lebih rapuh dan mudah tersumbat akibat penyakit ini. Untuk mengelakkan perkembangan proses intravaskular patologi, adalah perlu untuk kerap berunding dengan ahli endokrinologi, menjalani rawatan dan kekal di bawah kawalan perubatan yang sistematik (untuk memantau nilai gula darah).
- Lihat ahli kardiologi secara teratur.
Orang yang berisiko membangunkan infark transmural atau penyakit jantung lain harus secara sistematik (1-2 kali setahun) yang diperiksa oleh pengamal umum dan ahli kardiologi. Cadangan ini amat berkaitan dengan pesakit yang berumur lebih dari 40-45 tahun.
Pencegahan sekunder adalah untuk mencegah perkembangan serangan berulang-ulang infark transmural, yang boleh membawa maut kepada pesakit. Langkah-langkah pencegahan sedemikian termasuk:
- Memberitahu doktor anda tentang gejala yang mencurigakan (walaupun yang tidak berbahaya);
- Berikutan preskripsi dan nasihat doktor;
- Memastikan aktiviti fizikal yang mencukupi, diet dan pelarasan gaya hidup;
- Pemilihan jenis aktiviti kerja yang tidak memerlukan tenaga fizikal yang berlebihan dan tidak disertai dengan kejutan psiko-emosi.
Ramalan
Patologi radas kardiovaskular adalah faktor yang paling kerap meningkat kematian. Infarksi miokardia transmural adalah komplikasi yang paling berbahaya bagi penyakit jantung iskemia, yang tidak boleh "dibendung" walaupun walaupun peningkatan kaedah diagnostik dan terapeutik yang berterusan.
Survival selepas serangan bergantung kepada banyak faktor - pertama sekali, pada kelajuan rawatan perubatan, serta kualiti diagnosis, kesihatan umum dan umur orang. Di samping itu, prognosis bergantung kepada tempoh kemasukan ke hospital dari saat serangan serangan, sejauh mana kerosakan tisu jantung, nilai tekanan darah, dll.
Selalunya, pakar menganggarkan kadar survival pada satu tahun, diikuti oleh tiga, lima dan lapan tahun. Dalam kebanyakan kes, jika pesakit tidak mempunyai patologi buah pinggang dan diabetes mellitus, kadar survival tiga tahun dianggap realistik.
Prognosis jangka panjang terutamanya ditentukan oleh kualiti dan kesempurnaan rawatan. Risiko kematian tertinggi dilaporkan dalam 12 bulan pertama selepas serangan itu. Faktor utama kematian pesakit ialah:
- Kambuhan infarct (yang paling biasa);
- Iskemia miokardia kronik;
- Sindrom kematian jantung secara tiba-tiba;
- Embolisme pulmonari;
- Gangguan peredaran akut di otak (strok).
Langkah-langkah pemulihan yang dijalankan dengan betul memainkan peranan penting dalam kualiti prognosis. Tempoh pemulihan harus meneruskan objektif berikut:
- Menyediakan semua syarat untuk pemulihan organisma, penyesuaiannya kepada beban standard;
- Meningkatkan kualiti hidup dan prestasi;
- Kurangkan risiko komplikasi, termasuk kambuhan.
Campurtangan pemulihan kualiti harus berurutan dan tidak terganggu. Mereka terdiri daripada peringkat berikut:
- Tempoh Pesakit Dalam - Bermula dari saat kemasukan pesakit ke unit penjagaan rapi atau rapi, dan seterusnya - ke Jabatan Kardiologi atau Vaskular (Klinik).
- Menginap di pusat pemulihan atau sanatorium - berlangsung sehingga 4 minggu selepas serangan jantung.
- Tempoh Pesakit Luar - melibatkan susulan pesakit luar oleh ahli kardiologi, rehabilitologi, pengajar LFK (selama setahun).
Pemulihan kemudian diteruskan oleh pesakit secara bebas, di rumah.
Asas pemulihan yang berjaya adalah aktiviti fizikal yang sederhana dan konsisten, skim yang dibangunkan oleh doktor secara individu. Selepas latihan tertentu, keadaan pesakit dipantau oleh pakar dan dinilai mengikut beberapa kriteria (yang dipanggil "ujian tekanan" sangat relevan). [10]
Sebagai tambahan kepada aktiviti fizikal, program pemulihan termasuk sokongan ubat, pembetulan gaya hidup (perubahan diet, kawalan berat badan, penghapusan tabiat buruk, pemantauan metabolisme lipid). Pendekatan bersepadu membantu mencegah perkembangan komplikasi dan menyesuaikan sistem kardiovaskular kepada aktiviti harian.
Infarksi miokardia transmural dicirikan oleh prognosis yang paling tidak menguntungkan, yang dijelaskan oleh peningkatan kebarangkalian kematian walaupun di peringkat pra-hospital. Kira-kira 20% pesakit mati dalam tempoh empat minggu pertama selepas serangan itu.

