Pakar perubatan artikel itu
Penerbitan baru
Osteomielitis odontogenik kronik
Ulasan terakhir: 07.06.2024

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
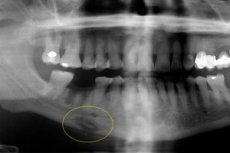
Akibat dari osteomyelitis akut yang rumit boleh menjadi osteomyelitis odontogenik kronik - patologi pergigian yang teruk yang berjalan dengan tindak balas keradangan purulen dan pengumpulan massa purulen dalam rongga tisu tulang. Mempengaruhi tulang, sumsum tulang, serta tisu lembut di sekelilingnya terhadap latar belakang pemekaan badan sebelumnya. Penyakit ini mempunyai variasi yang berbeza tentu saja, ciri-ciri diagnostik dan terapeutiknya. [1]
Epidemiologi
Pada zaman kanak-kanak, osteomyelitis odontogenik kronik disebabkan oleh mikroorganisma mikroorganisma yang wajib dan fakultatif dan fakultatif. Komposisi mikroflora purulen bergantung kepada umur pesakit. Oleh itu, pesakit yang lebih tua, semakin besar bilangan persatuan dan anaerob yang ketat dapat dibincangkan.
Telah didapati bahawa dalam osteomyelitis odontogenik mikroflora sering diwakili oleh purata lima atau enam jenis mikroorganisma aerobik dan anaerobik, atau lebih.
Osteomyelitis odontogenik kronik bukanlah keadaan yang tidak biasa dalam amalan pakar bedah pergigian. Ia berlaku sekerap rahang periostitis atau periodontitis kronik. Di antara semua kes osteomyelitis kepada bahagian proses patologi odontogenik menyumbang kira-kira 30%. Penyakit ini lebih kerap dijumpai pada orang muda dan pertengahan umur (umur purata yang berpenyakit adalah 25-35 tahun). Lelaki agak lebih sering sakit daripada wanita. Dalam kebanyakan kes, rahang bawah terjejas.
Punca Osteomielitis odontogenik kronik.
Penyebab utama osteomyelitis odontogenik kronik sebenarnya adalah osteomyelitis akut, yang belum dirawat, atau ia dirawat secara tidak betul atau tidak lengkap. Sebaliknya, patologi akut boleh berkembang akibat pelbagai sebab, yang berkait rapat dengan kemasukan patogen ke dalam tisu tulang melalui sistem peredaran darah. "The Culprits" lebih kerap menjadi bakteria, kurang kerap - virus dan jangkitan kulat.
Jangkitan tulang berlaku kerana faktor berikut:
- Trauma pergigian, gigi cari, patologi pergigian lain, termasuk periodontitis, periostitis, granuloma, dan lain-lain;
- Sepsis, bakteremia;
- Mana-mana penyakit berjangkit akut dan kronik di dalam badan;
- Kekurangan kebersihan mulut, atau tidak cukup berhati-hati terhadap peraturan kebersihan;
- Bisul muka;
- Purulent otitis media, tonsillitis;
- Demam Scarlet;
- Tindak balas keradangan umbilik (komplikasi purulen-septik);
- Diphtheria.
Pada zaman kanak-kanak, sebab-sebabnya sering spesifik, kerana ia berkaitan dengan ciri-ciri anatomi dan fungsi badan kanak-kanak. Oleh itu, antara sebab-sebab "pediatrik" yang paling biasa adalah seperti berikut:
- Pertumbuhan tulang aktif;
- Perubahan gigi bayi dan pembentukan molar kekal;
- Perubahan struktur maxillofacial;
- Plat pergigian menipis dan ruang tiub yang luas;
- Rangkaian kapilari yang luas;
- Sistem imun yang tidak sempurna, kerentanan yang berlebihan terhadap patogen patologi.
Osteomyelitis odontogenik berlaku apabila patogen masuk dari gigi berpenyakit atau fokus berjangkit pergigian yang lain. [2]
Faktor-faktor risiko
- Ciri-ciri fisiologi dan anatomi struktur rahang:
- Pertumbuhan aktif sistem tulang;
- Perubahan dalam penggantian gigi daun;
- Terusan Haversian yang diperbesar;
- Trabeculae tulang yang mudah dijangkiti;
- Jangkitan sumsum tulang myeloid;
- Darah dan rangkaian limfa yang luas.
- Pertahanan tidak spesifik yang lemah, lemah oleh keletihan, tekanan, hipotermia, penyakit berjangkit (ARVI, adenovirus, dan lain-lain), kecederaan, keadaan patologi yang lain.
- Immunopathologi, kedua-dua kongenital dan diperoleh, dikaitkan dengan diabetes mellitus, hemopathologi, dll.
- Gangguan imunologi umum, patologi odontogenik yang sedia ada, perubahan yang tidak baik dalam tisu dan kapal sumsum tulang.
Patogenesis
Sehingga kini, versi patogenetik berikut perkembangan osteomyelitis odontogenik kronik diketahui:
- Versi Bobrov-Lexer yang berjangkit-embolik: Reaksi tulang keradangan berkembang disebabkan oleh pengangkutan embolik agen berjangkit dengan penyumbatannya di segmen akhir kapal kapilari, atau ketika mereka ditrombosis. Gangguan aliran darah dan trophisme tulang yang tidak betul membawa kepada nekrosis tulang, dan jangkitan berikutnya memerlukan perkembangan keradangan purulen.
- Versi pengkondisian alergi Dr. S. Derijanov: Mematikan tulang berlaku disebabkan oleh kesan toksik badan autoimun yang dibentuk semula, sebagai tindak balas kepada penembusan berulang protein "asing".
- Reaksi keradangan melangkaui sempadan periodontal, dan sumber utama dan kawasan kemasukan agen berjangkit menjadi patologi sebelumnya tisu lembut atau struktur gigi keras tisu, serta periodontium.
- Proses pertumbuhan semula dalam periosteum dan tulang dalam osteomyelitis akut tidak hadir atau tidak mencukupi, yang membawa kepada dominasi pemusnahan tulang dan pembentukan fokus yang merosakkan berikut.
Gejala Osteomielitis odontogenik kronik.
Dari saat jangkitan memasuki tisu tulang hingga rupa manifestasi patologi pertama dapat mengambil masa yang lama. Pada mulanya, pesakit mula mengalami ketidakselesaan ketika mengunyah makanan, kemudian - dan dalam keadaan tenang. Periostitis mula berkembang. Dengan peningkatan fenomena keradangan, gambar klinikal berkembang:
- Sindrom kesakitan meningkat, terdapat penyinaran ke telinga, kuil;
- Tisu lisan membengkak, gusi menjadi menyakitkan;
- Gigi di sisi yang meradang menjadi mudah alih secara patologi;
- Kesukaran mengunyah dan menelan makanan;
- Dalam osteomyelitis odontogenik mandibular, kadang-kadang kawasan dagu adalah kebas;
- Ada nafas berbau;
- Halangan pertuturan;
- Nodus limfa serantau diperbesar;
- Mengubah pusingan muka.
Dengan perkembangan abses purulen, suhu meningkat, saluran yang fistulous terbentuk, di mana massa purulen mengalir ke luar.
Selepas tempoh akut (kira-kira 2 minggu), patologi melewati tahap subakut: jisim purulen keluar melalui fistula, bengkak yang berkurangan, kesakitan yang rosak, tetapi masalah dengan mengunyah kekal, gigi masih longgar (mungkin juga jatuh). Kemudian dibentuk secara langsung kronik osteomyelitis odontogenik. Gambar klinikal menjadi lebih lembap, selama beberapa minggu terdapat penolakan tisu. Selepas beberapa waktu, tisu-tisu nekrotik bersama-sama dengan nanah keluar melalui kanal yang fistulous, atau perkembangan abses yang luas diperhatikan. [3]
Pertama sekali, dalam keterukan osteomyelitis odontogenik kronik, terdapat tanda-tanda mabuk umum:
- Suhu tinggi;
- Kelemahan umum, malaise, menggigil;
- Dyspepsia;
- Pesakit pasif, kulit pucat, keadaan umum adalah sederhana hingga teruk.
Pada peperiksaan luaran, asimetri muka disebabkan oleh edema tisu lembut cagaran yang patut diberi perhatian. Terdapat infiltrat seperti muft, gigi di sisi yang terjejas adalah mudah alih, terdapat edema gingiva dan lipatan peralihan mukosa. Tisu-tisu adalah hiperemik, gingiva menyakitkan pada palpation.
Nodus limfa serantau diperbesar dan menyakitkan. Pesakit tidak boleh membuka mulut, atau membukanya dengan kesukaran dan tidak lengkap. Terdapat bau putrid dari rongga mulut. [4]
Osteomyelitis odontogenik kronik pada kanak-kanak
Ciri-ciri osteomyelitis odontogenik pada zaman kanak-kanak:
- Kronik proses kanak-kanak adalah kurang kerap daripada pesakit dewasa;
- Lebih sering mengalami komplikasi seperti limfadenitis, kahak, abses;
- Jika proses patologi merebak ke asas gigi, adentia separa mungkin berlaku;
- Patologi dalam gigi frontal tidak begitu teruk seperti dalam molar;
- Osteomyelitis odontogenik pediatrik dicirikan oleh permulaan yang sangat sengit, perkembangan pesat tindak balas keradangan dan pemulihan yang lebih cepat (disediakan rawatan radikal yang kompeten);
- Terdapat hampir tiada pembentukan kapsul sequestrum.
Tahap
Kursus osteomyelitis odontogenik kronik melalui tiga peringkat:
- Pada peringkat pertama, simptomologi akut berkurangan, petunjuk suhu menstabilkan normal, tanda-tanda mabuk juga diratakan. Beberapa waktu selepas permulaan tindak balas keradangan, beberapa kelegaan diperhatikan: sindrom kesakitan tidak lagi mengganggu, pesakit praktikal kembali ke cara hidup mereka yang terdahulu. Seperti "lull" boleh berlangsung selama beberapa minggu. Pada masa yang sama, ruang rongga terbentuk dalam tulang, jisim purulen dari lubang fistula hampir tidak keluar. Pada peperiksaan luaran, pembengkakan hanya terdapat sedikit demi sedikit.
- Pada peringkat kedua, keradangan berulang berkembang seperti bentuk osteomyelitis odontogenik, tetapi suhu tidak melebihi +38 ° C, kesakitan tidak teruk, dan tanda-tanda mabuk mungkin tidak hadir sama sekali. Lubang fistula menjadi disekat. Jisim purulen merebak ke struktur tulang dan tisu lembut. Adalah mungkin untuk membangunkan komplikasi dalam bentuk kahak atau abses. Pembentukan mereka menyebabkan penampilan sindrom kesakitan yang teruk dan demam: keadaannya hanya menormalkan selepas terobosan berulang nanah di luar.
- Tahap ketiga dicirikan oleh ubah bentuk struktur tulang yang terjejas terhadap latar belakang pengulangan osteomyelitis odontogenik kronik. Secara luaran, kelengkungan dan perubahan saiz tulang dan wajah secara keseluruhannya dapat dilihat.
Borang
Bergantung pada gambar klinikal dan radiologi, bentuk osteomyelitis odontogenik berikut dibezakan:
- Merosakkan;
- Produktif;
- Bentuk yang merosakkan produktif.
Biasa untuk semua bentuk osteomyelitis kronik adalah kursus yang berpanjangan dan kambuh berkala, jadi penyakit ini memerlukan terapi jangka panjang dan pengawasan perubatan.
Mana-mana bentuk penyakit ini boleh dianggap sebagai keadaan yang tidak stabil, yang di bawah pengaruh faktor yang memprovokasi (kejatuhan imuniti yang kuat akibat jangkitan virus, tekanan, hipotermia, dan lain-lain) sekali lagi akan nyata sebagai kambuh semula.
- Varian pemusnahan osteomyelitis odontogenik kronik melibatkan sebahagian besar tisu tulang. Di kawasan mukosa atau kulit, terusan yang fistana dengan granulasi yang menonjol muncul. X-ray menunjukkan lisis tulang dengan pembentukan Sequestra.
- Varian produktif yang merosakkan biasanya didahului oleh osteomyelitis akut dan terdapat keadaan immunodeficiency sekunder. Pemusnahan dan pemulihan tisu tulang berlaku dalam keseimbangan. Bahan tulang bersatu dengan pelbagai (foci kecil dan penyerapan kecil). Kapsul penyerapan tidak ditakrifkan.
- Varian produktif dikenali sebagai hiperplastik: ia berkembang pada kanak-kanak dan orang dewasa muda semasa tempoh pembangunan tulang muka yang aktif (kira-kira 12-18 tahun). Osteomyelitis sedemikian dicirikan oleh kursus yang sangat panjang dan kerapian (kira-kira 7 kali setahun). Petunjuk patogenetik bentuk lesi odontogenik ini: mikroorganisma yang ganas dan tindak balas imun badan yang lemah. Tumpuan jangkitan sekunder biasanya diwakili oleh gigi yang dijangkiti dan embrio gigi mati. Radiografi mendedahkan lapisan tisu tulang periosteal yang ketara dengan corak trabekular yang sedikit dan sklerosis fokus kecil.
Bergantung pada penyetempatan proses patologi, osteomyelitis mandibular atau maxillary odontogenik dibezakan.
- Osteomyelitis odontogenik kronik mandibel yang kebanyakannya merebak ke lobus tulang alveolar, kadang-kadang ke badan mandibular dan cawangan. Oleh kerana ciri-ciri anatomi dan struktur, patologi mempunyai kursus yang teruk, pelbagai penyerapan kecil dan besar terbentuk (dalam masa 6-8 minggu). Dalam banyak pesakit, akibat perubahan yang merosakkan, patah patologi berlaku, disebabkan oleh perbalahan kecil rahang.
- Osteomyelitis odontogenik kronik maxilla dicirikan oleh perkembangan yang lebih pesat dan kursus yang agak mudah, berbeza dengan lesi mandibular. Pembentukan sequestrations berlaku dalam masa 3-4 minggu. Patologi yang tersebar dicirikan oleh perubahan yang merosakkan di dinding anterior sinus maxillary, dan kadang-kadang proses merebak ke bahagian bawah rongga mata.
Komplikasi dan akibatnya
Dalam banyak kes, dengan syarat pesakit tepat pada masanya dirujuk kepada pakar pembedahan maxillofacial dan langkah terapeutik yang direka dengan cekap pesakit pulih sepenuhnya.
Sekiranya pesakit mencari rawatan perubatan lewat atau menerima rawatan yang tidak mencukupi atau tidak betul, terdapat kemungkinan peningkatan kesan buruk dan komplikasi, seperti:
- Berulang (pembangunan semula) osteomyelitis odontogenik kronik);
- Rahang dan kecacatan wajah;
- Patah patologi (berlaku apabila kesan mekanikal kecil berlaku yang tidak akan memecahkan tulang yang sihat);
- Kahak dan abses tisu muka;
- Trombosis vaskular, oklusi sinus gua;
- Keradangan mediastinum.
Beberapa komplikasi yang paling biasa termasuk:
- Sepsis - hasil daripada proses keradangan purulen aktif - patologi yang sangat kompleks dan berbahaya;
- Penyebaran jangkitan purulen di ruang maxillofacial, pembentukan abses dan kahak;
- Pembangunan proses keradangan dalam sinus;
- Phlebitis kapal vena muka;
- Limfadenitis;
- Luka-luka keradangan dari kontraksi otot temporomandibular;
- Fraktur traumatik.
Bilangan komplikasi terbesar berlaku pada pesakit pediatrik dan tua. [5]
Diagnostik Osteomielitis odontogenik kronik.
Langkah-langkah diagnostik dalam osteomyelitis odontogenik kronik yang disyaki bermula dengan koleksi anamnesis dan pemeriksaan pesakit, dan meneruskan radiografi.
Mengumpul Anamnesis membolehkan anda mengetahui sama ada seseorang mempunyai osteomyelitis akut (mungkin tanpa mendapatkan perhatian perubatan, atau dengan ketidakpatuhan dengan cadangan terapeutik asas). Dalam kedua-dua kes, pemeriksaan susulan lengkap pesakit dijalankan. [6]
Simptomologi osteomyelitis odontogenik kronik biasanya luas, jadi hampir mustahil untuk membuat diagnosis berdasarkan gambar klinikal sahaja. Pesakit dalam banyak kes dapat membuka mulut secara normal, tetapi kadang-kadang pembukaan tidak lengkap, yang disebabkan oleh perubahan keradangan dalam otot-otot masticatory.
Nodus limfa adalah normal atau sedikit diperbesar dan palpatorily menyakitkan.
Pemeriksaan rongga mulut mendedahkan pembengkakan keradangan, kemerahan tisu mukus, gigi yang berpenyakit atau rongga yang diubah patologi dari gigi yang telah diekstrak sebelumnya. Di sisi mukosa atau kulit, terdapat kanal-kanal yang fistater di mana penyerapan yang terbentuk disiasat.
Diagnostik instrumental diwakili terutamanya oleh radiografi, resonans magnetik atau tomografi yang dikira. Sequestrations hadir di radiografi: ia adalah optimum untuk melakukan orthopantomogram atau x-ray dalam unjuran ke hadapan dan lateral untuk mengesan penyakit ini. Dalam kursus produktif penyakit ini, penyerapan tidak ditentukan, tetapi jumlah mineralisasi tisu meningkat, yang disebabkan oleh tindak balas periosteal. Secara luaran, asimetri muka dan peningkatan jumlah tulang dikesan.
Ujian makmal ditetapkan sebagai sebahagian daripada langkah diagnostik umum. Analisis darah menunjukkan tanda-tanda keradangan, urinalisis - tiada perubahan. [7]
Diagnosis pembezaan
Penyakit yang memerlukan diagnosis pembezaan |
Asas untuk diagnosis pembezaan |
Langkah Diagnostik dan Kriteria Penilaian |
Granuloma subkutan (odontogenik) |
Proses keradangan odontogenik yang perlahan dalam tisu subkutanea muka. Fokus berjangkit utama adalah gigi yang berpenyakit, di mana tahap yang tidak menyakitkan menyusup sehingga diameter 15 mm terbentuk. Kulit di atasnya memperoleh warna hitam-hitam, di sisi rongga mulut ada tujahan, ia dapat dirasai di lapisan submucous, bermula dari rongga pergigian yang sepadan dan sehingga menyusup. Secara berkala terdapat suppuration infiltrate dan pembukaan bebasnya dengan pembentukan fistula: jumlah pelepasan purulen adalah kecil. Ruang granuloma dipenuhi dengan granulasi yang perlahan. |
Pemeriksaan sinar-X dilakukan - panorama, pergigian, dalam unjuran mandibular sisi. Mikroskopi mendedahkan granulasi tahap kematangan yang berlainan. |
Jaw Actinomycosis |
Patologi sekunder dikaitkan dengan penyebaran jangkitan tertentu dari tisu lembut yang menyusup berhampiran rahang. Struktur infiltrat adalah padat, pelbagai saluran fistulasi mungkin, dari mana jisim purulen seperti serbuk dilepaskan. Bentuk utama actinomycosis mempunyai banyak persamaan dengan osteomyelitis hiperplastik. |
Pemeriksaan mikroskopik jisim yang dikeluarkan, ujian kulit dengan actinolysate, penentuan tindak balas sel immunocompetent ke actinolysate dilakukan. |
Tuberkulosis Jawbones |
Tipikal adalah kursus yang perlahan, sakit tajam, pembesaran yang ditandai dan kelenjar getah bening yang menyakitkan. Tulang muka lain mungkin terlibat, dan parut "ditarik balik" ciri-ciri terbentuk di kawasan tindak balas keradangan. |
Fluorografi (X-ray atau CT imbasan), ujian Mantoux (pada kanak-kanak), budaya exudate, ujian kulit tertentu ditetapkan. |
JAW SYPHILIS |
Patologi berkembang disebabkan oleh pencairan struktur tulang di peringkat sifilis. Tulang hidung, zon pusat proses palatine maxillary, dan proses alveolar maxilla paling sering terjejas. Pembentukan kawasan melembutkan dan memusatkan periostitis (bergantung kepada bentuk penyakit) adalah tipikal. |
Kaedah diagnostik serologi digunakan. |
Proses tumor benign (suppuration of sista odontogenik, osteoklastoma, granuloma eosinofilik, osteoidosteoma). |
Tumor jinak sering tumbuh tanpa rasa sakit, tidak ada tanda-tanda keradangan akut. Pengurangan berkala dan peningkatan dalam jumlah neoplasma bukanlah ciri-ciri patologi sedemikian. |
X-ray (panorama, pergigian, unjuran mandibular lateral), tomografi yang dikira dilakukan. Hasil analisis histologi adalah tegas. |
Sarcoma Ewing |
Patologi mempunyai banyak gejala yang serupa dengan osteomyelitis kronik. Sarcoma Ewing disertai oleh demam, leukositosis, sakit tulang tempatan, bengkak. Kemajuan tumor perlahan pada mulanya, kemudian dipercepatkan dengan ketara. Pembentukan sequestrations tidak tipikal. |
X-ray, pengimejan resonans berkomputer atau magnetik, biopsi digunakan. Diagnosis ditubuhkan berdasarkan hasil analisis histologi. |
Rawatan Osteomielitis odontogenik kronik.
Prosedur terapeutik termasuk langkah-langkah berikut:
- Rawatan Pembedahan:
- Pengekstrakan gigi fokus;
- Periostomi;
- Osteoperforation;
- Pembukaan tumpuan keradangan purulen peri-mandibular.
- Terapi Konservatif:
- Terapi antibiotik dengan makrolida yang menghalang pertumbuhan 100% bakteria dan strain fusobacterium, cephalosporin generasi III, penisilin yang dilindungi inhibitor;
- Vancomycin dan carbapenems menjadi ubat rizab dalam situasi yang sukar;
- Mengambil dadah dan immunocorrectors;
- Terapi vaskular dan anti-radang;
- Infusi dan terapi vitamin.
Kriteria untuk rawatan yang berkesan adalah ketiadaan kesakitan di kawasan yang terjejas, ketiadaan tanda-tanda keradangan dan fistula.
Preskripsi ubat yang mungkin:
- Cefazolin 500-1000 mg, cefuroxime 750-1500 mg dengan metronidazole 0.5% 100 ml;
- Ketoprofen 100 mg per 2 ml, atau secara lisan 150 mg (versi berpanjangan adalah 100 mg), ibuprofen 100 mg per 5 ml, atau secara lisan 600 mg;
- Hemostatic etamsilat 12.5% 2 ml secara intravena atau intramuskular.
Setelah selesai rawatan, pesakit didaftarkan dan diperhatikan oleh pakar pembedahan maxillofacial (lawatan - dua kali setahun). Radiografi susulan atau tomografi panorama adalah wajib, dan jika ditunjukkan, prostetik pergigian dilakukan. [8]
Pencegahan
Untuk mengelakkan perkembangan osteomyelitis odontogenik kronik agak mungkin - sebagai contoh, jika anda mendengar nasihat doktor dan ikuti cadangan berikut:
- Perhatikan kebersihan mulut yang menyeluruh, tepat pada masanya sanitasi fokus berjangkit pergigian - khususnya, karies, pulpitis dan periodontitis;
- Lawati doktor gigi tepat pada masanya, jangan mengabaikan manifestasi pertama penyakit ini;
- Untuk memantau kesihatan seluruh badan;
- Ketat mengikuti semua perintah doktor, jangan mengubati diri sendiri.
Secara umum, pencegahan terdiri daripada menghapuskan faktor-faktor yang boleh membawa kepada perkembangan osteomyelitis odontogenik, serta dari rasionalitas rawatan penyakit ini dari tahap akut. Adalah penting untuk melokalkan proses keradangan purulen secepat mungkin, mencegah nekrosis tisu tulang dan penyerapan selanjutnya: pesakit pada tanda-tanda pertama patologi harus dimasukkan ke hospital di jabatan pesakit dalam pembedahan.
Ramalan
Malangnya, penyakit ini sering rumit oleh patah patologi, ankyloses maxilla, pembentukan sendi palsu dan kontraksi parut otot masticatory. Dalam jenis patologi yang produktif, amyloidosis buah pinggang dan jantung boleh berkembang.
Untuk memperbaiki prognosis, adalah penting untuk mendapatkan bantuan perubatan tepat pada masanya, membersihkan fokus berjangkit dalam badan, menguatkan imuniti, dengan berhati-hati memenuhi semua preskripsi doktor.
Menyediakan diagnosis tepat pada masanya pengurusan yang betul osteomyelitis odontogenik kronik pesakit dalam kebanyakan kes berakhir dengan pemulihan. Kursus yang tidak menguntungkan dengan penyebaran tindak balas purulent-infeksi boleh menyebabkan perkembangan meningitis, ensefalitis, abses otak. Dengan penyebaran menurun terdapat bahaya untuk mengembangkan abses pulmonari, mediastinitis, sepsis. Komplikasi sedemikian ketara meningkatkan risiko kematian.
Kesusasteraan
Dmitrieva, L. A. Stomatology Terapeutik: Panduan Kebangsaan / Disunting oleh L. A. Dmitrieva, Y. M. Maksimovskiy. - edisi ke-2. Moscow: Geotar-Media, 2021.

