Pakar perubatan artikel itu
Penerbitan baru
Endometritis
Ulasan terakhir: 04.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
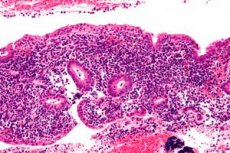
Endometritis ialah keradangan berjangkit pada endometrium yang, jika tidak didiagnosis dan dirawat dengan betul, boleh menyebabkan komplikasi jangka panjang yang teruk pada wanita. Diagnosis endometritis boleh menjadi sukar dan selalunya kurang didiagnosis disebabkan oleh pelbagai ciri klinikal yang berpotensi. Rawatan memerlukan pengiktirafan keadaan yang tepat dan segera, antibiotik yang sesuai, dan penyelarasan antara pakar pelbagai disiplin. [ 1 ]
Endometritis adalah keradangan yang dilokalkan di endometrium, lapisan dalam rahim, selalunya etiologi berjangkit. [ 2 ] Jangkitan yang merebak ke tiub fallopio, ovari, atau peritoneum pelvis dipanggil penyakit radang pelvis (PID). [ 3 ] Endometritis secara tradisinya terbahagi kepada 2 jenis: akut dan kronik. Endometritis selepas bersalin ialah subjenis endometritis akut yang dikaitkan dengan kehamilan. [ 4 ], [ 5 ]
Epidemiologi
Endometritis akut
Insiden endometritis akut sahaja adalah mencabar kerana ia sering berlaku dalam penetapan PID, kejadiannya adalah kira-kira 8% di Amerika Syarikat (AS) dan 32% di negara membangun.[ 6 ] Kes PID di AS sering dikaitkan dengan jangkitan Chlamydia trachomatis dan Neisseria gonorrhoeae, mencakupi 5[ 0 % kes sedemikian.
Endometritis kronik
Memandangkan pembentangan yang umumnya ringan, kelaziman sebenar endometritis kronik adalah sukar untuk dianggarkan. Beberapa kajian telah menunjukkan bahawa pada orang yang mengalami keguguran berulang, kejadiannya hampir 30%. Walau bagaimanapun, kejadian berbeza walaupun dalam kajian yang sama bergantung pada fasa haid di mana biopsi endometrium dilakukan. [ 8 ], [ 9 ]
Endometritis selepas bersalin
Endometritis selepas bersalin adalah penyebab utama demam nifas dalam kehamilan.[ 10 ] Insidennya berkisar antara 1% hingga 3% pada pesakit tanpa faktor risiko selepas bersalin normal secara normal, meningkat kepada kira-kira 5% hingga 6% dengan kehadiran faktor risiko. [Pembedahan caesar ialah faktor risiko yang ketara, dikaitkan dengan peningkatan risiko endometritis selepas bersalin sebanyak 5 hingga 20 kali ganda berbanding dengan penghantaran faraj spontan. Jika pembedahan cesarean berlaku selepas ketuban pecah, risiko lebih tinggi lagi.[ 11 ],[ 12 ] Profilaksis antibiotik yang sesuai boleh mengurangkan risiko endometritis selepas bersalin, dengan sehingga 20% pesakit menghidapi penyakit tanpa profilaksis antibiotik.[ 13 ] Jika tidak dirawat, 1 kematian endometritis selepas bersalin7 boleh mengalami kadar kematian14 %.
Punca endometritis
Endometritis terutamanya berpunca daripada pendakian mikroorganisma dari saluran genital bawah (iaitu, serviks dan bilik kebal faraj) ke dalam rongga endometrium. Patogen khusus yang paling biasa menjangkiti endometrium berbeza-beza mengikut jenis endometritis dan kadangkala sukar dikenal pasti.
Endometritis akut
Dalam endometritis akut, lebih daripada 85% etiologi berjangkit adalah disebabkan oleh jangkitan seksual (STI). Tidak seperti endometritis kronik dan selepas bersalin, yang penyebabnya dikaitkan dengan pelbagai mikroorganisma, etiologi mikrob utama endometritis akut ialah Chlamydia trachomatis, diikuti oleh Neisseria gonorrhoeae dan bakteria yang berkaitan dengan BV.[ 15 ]
Faktor risiko untuk endometritis akut termasuk umur <25 tahun, sejarah STI, tingkah laku seksual berisiko seperti pasangan berbilang pasangan, dan telah menjalani prosedur ginekologi seperti peranti intrauterin atau biopsi endometrium. Faktor-faktor ini menyumbang kepada peningkatan kerentanan kepada keadaan di kalangan sesetengah orang.[ 16 ]
Endometritis kronik
Etiologi endometritis kronik sering tidak diketahui. Sesetengah kajian telah menunjukkan kemungkinan keradangan endometrium yang dikaitkan dengan etiologi tidak berjangkit (cth, alat kontraseptif intrauterin, polip endometrium, leiomyoma submukosa). Walau bagaimanapun, apabila agen penyebab dikenal pasti, ia selalunya jangkitan polimikrob yang terdiri daripada organisma yang biasa ditemui dalam peti besi faraj. Selain itu, batuk kering kemaluan boleh menyebabkan endometritis granulomatous kronik, yang paling kerap dilihat di negara membangun.[5] Tidak seperti endometritis akut, Chlamydia trachomatis dan Neisseria gonorrhoeae bukanlah penyebab yang paling biasa.[5] Agen penyebab utama yang dikenal pasti termasuk:
- Streptococci
- Enterococcus fecalis
- E. coli
- Pneumonia Klebsiella
- Staphylococci
- Mycoplasma
- Ureaplasma
- Gardnerella vaginalis
- Pseudomonas aeruginosa
- Saccharomyces cerevisiae dan spesies Candida [ 17 ]
Endometritis kronik dikaitkan dengan beberapa faktor risiko, termasuk penggunaan alat dalam rahim, sejarah kehamilan berganda, pengguguran sebelumnya dan pendarahan rahim yang tidak normal. Faktor-faktor ini adalah pertimbangan penting dalam memahami potensi punca dan faktor yang menyumbang kepada endometritis kronik.
Endometritis selepas bersalin
Semasa kehamilan, kantung amniotik melindungi rongga rahim daripada jangkitan, dan endometritis jarang berlaku. Apabila serviks mengembang dan ketuban pecah, potensi untuk kolonisasi rongga rahim oleh mikroorganisma dari bilik kebal faraj meningkat. Risiko ini meningkat lagi dengan penggunaan instrumen dan pengenalan badan asing ke dalam rongga rahim. Bakteria juga lebih cenderung untuk menjajah tisu rahim yang telah didevitalisasi atau rosak. [ 18 ] Seperti jangkitan intra-amniotik, jangkitan endometrium selepas bersalin adalah polimikrob, melibatkan kedua-dua bakteria aerobik dan anaerobik, termasuk:
- Kokus Gram-positif: treptococci kumpulan A dan B, staphylococci, enterococci.
- Batang Gram-negatif: Escherichia coli, Klebsiella pneumoniae, Proteus.
- Mikroorganisma anaerobik: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella dan Clostridium.
- Lain-lain: Mycoplasma, Neisseria gonorrhoeae [ 19 ],
Chlamydia trachomatis adalah penyebab jarang berlakunya endometritis selepas bersalin, walaupun ia sering dikaitkan dengan permulaan penyakit lewat.[ 20 ] Walaupun jarang berlaku, jangkitan teruk dengan Streptococcus pyogenes, Staphylococcus aureus, Clostridium sordellii, atau Clostridium perfringens dikaitkan dengan peningkatan morbiditi dan kematian.[ 21 ]
Endometritis selepas bersalin dikaitkan dengan pelbagai faktor risiko, termasuk pembedahan cesarean, jangkitan intra-amniotik intrapartum (dikenali sebagai chorioamnionitis), ketuban pecah yang berpanjangan atau kelahiran berpanjangan, bendasing dalam rahim (cth, pelbagai pemeriksaan serviks dan alat pemantauan janin invasif), pembuangan plasenta secara manual, faktor obes seperti diabetes mellitus, obesiti bersalin, dan jangkitan ibu tertentu, HIV. Pengiktirafan faktor risiko ini adalah penting untuk mengenal pasti dan rawatan endometritis selepas bersalin, kerana ia mungkin menyumbang kepada perkembangan keadaan ini dan membimbing langkah pencegahan dan strategi rawatan.[ 22 ]
Patogenesis
Endometritis akut berpunca daripada jangkitan menaik dari serviks dan bilik kebal faraj, yang paling biasa disebabkan oleh Chlamydia trachomatis. Jangkitan endoserviks mengganggu fungsi penghalang saluran endoserviks, membolehkan jangkitan meningkat.
Sebaliknya, endometritis kronik dicirikan oleh jangkitan endometrium dengan mikroorganisma yang tidak semestinya dikaitkan dengan kolonisasi serentak pada serviks atau faraj. Jangkitan mikrob mengakibatkan tindak balas imun dan keradangan kronik dengan penyusupan sel plasma stroma endometrium yang ketara dan perkembangan mikropolip.[ 23 ] Terdapat juga peningkatan dalam interleukin-1b dan tumor necrosis factor-alpha, yang meningkatkan sintesis estrogen dalam sel kelenjar endometrium. Sintesis estrogen yang meningkat ini mungkin dikaitkan dengan mikropolip, yang sering diperhatikan pada pemeriksaan histeroskopi pada pesakit yang didiagnosis dengan endometritis kronik.
Dalam endometritis selepas bersalin, ketuban pecah membolehkan flora bakteria dari serviks dan faraj memasuki lapisan endometrium.[4] Bakteria ini lebih berkemungkinan menjajah tisu rahim yang telah dibuang, berdarah, atau rosak (seperti semasa pembedahan cesarean). Bakteria ini juga boleh menyerang miometrium, menyebabkan keradangan dan jangkitan.
Gejala endometritis
Diagnosis klinikal endometritis akut dan selepas bersalin adalah berdasarkan gejala ciri dan penemuan pemeriksaan; endometritis kronik selalunya tanpa gejala dan biasanya memerlukan pengesahan histologi. Sejarah dan gejala klinikal mungkin bertindih antara pelbagai jenis endometritis dan diagnosis pembezaan; bagaimanapun, beberapa ciri klinikal lebih dikaitkan dengan satu jenis endometritis daripada yang lain. Oleh itu, sejarah yang teliti adalah penting untuk membuat diagnosis yang tepat. Pakar klinik yang mengambil sejarah juga harus cuba mengenal pasti faktor risiko biasa untuk PID (cth, berbilang pasangan seksual, sejarah STI) dan bukti diagnosis pembezaan berdasarkan sejarah obstetrik dan seksual yang menyeluruh.
Endometritis akut
Gejala ciri endometritis akut termasuk sakit pelvis secara tiba-tiba, dispareunia, dan keputihan, yang paling biasa berlaku pada individu yang aktif secara seksual, walaupun pesakit mungkin juga tidak menunjukkan gejala. Bergantung kepada keparahan penyakit, simptom sistemik seperti demam dan malaise mungkin juga ada, walaupun ini selalunya tiada dalam kes yang lebih ringan. Gejala tambahan termasuk pendarahan rahim yang tidak normal (cth, postcoital, intermenstrual, atau pendarahan haid berat), dispareunia, dan disuria.[ 24 ] Simptom sekunder kepada perihepatitis (cth, sindrom Fitz-Hugh-Curtis), abses tubo-ovari, atau salpingitis mungkin berlaku pada pesakit abdominal bahagian atas dan sakit bahagian bawah, termasuk sakit bahagian bawah kuadran bawah.
Endometritis kronik
Pesakit dengan endometritis kronik selalunya mempunyai sejarah keguguran berulang, kegagalan implantasi berulang, dan ketidaksuburan. Endometritis kronik selalunya tanpa gejala. Apabila gejala hadir, ia biasanya tidak spesifik, dengan pendarahan rahim yang tidak normal, ketidakselesaan pelvis, dan keputihan menjadi aduan yang paling biasa.
Endometritis selepas bersalin
Ciri klinikal utama endometritis selepas bersalin ialah demam selepas bersalin atau keguguran baru-baru ini. Penyakit permulaan awal berlaku dalam tempoh 48 jam selepas bersalin, dan penyakit permulaan lewat berlaku sehingga 6 minggu selepas bersalin. Gejala yang menyokong diagnosis termasuk kelembutan rahim, sakit perut bahagian bawah yang ketara, lokia purulen berbau busuk, dan subinvolusi rahim.[22] Gejala umum seperti malaise, sakit kepala, dan menggigil mungkin juga ada.
Komplikasi dan akibatnya
Endometritis akut, terutamanya yang dikaitkan dengan PID, boleh menyebabkan ketidaksuburan, sakit pelvis kronik dan kehamilan ektopik. Selain itu, jangkitan menaik boleh berkembang menjadi abses tubo-ovari.[ 25 ] Komplikasi endometritis kronik termasuk masalah kesuburan (cth, keguguran berulang dan kegagalan implantasi berulang) dan pendarahan rahim yang tidak normal. Kira-kira 1% hingga 4% pesakit dengan endometritis selepas bersalin mungkin mengalami komplikasi seperti sepsis, abses, hematoma, trombophlebitis pelvik septik, dan fasciitis nekrosis. Pembedahan mungkin diperlukan jika jangkitan telah mengakibatkan pengumpulan cecair yang mengalir.
Diagnostik endometritis
Kajian 1, 2, 3, 5 dijalankan pada semua pesakit, 4, 6 - jika mungkin secara teknikal dan jika terdapat keraguan tentang diagnosis.
- Termometri. Dalam bentuk ringan, suhu badan meningkat kepada 38-38.5 °C, dalam bentuk yang teruk, suhu melebihi 39 °C.
- Ujian darah klinikal. Dalam bentuk ringan, bilangan leukosit ialah 9–12×10 9 /l, anjakan neutrofilik sedikit ke kiri dalam kiraan sel darah putih ditentukan; ESR ialah 30–55 mm/j. Dalam bentuk yang teruk, bilangan leukosit mencapai 10-30 × 10 9 / l, peralihan neutrofilik ke kiri, granulariti toksik leukosit dikesan; ESR ialah 55–65 mm/j.
- Ultrasound rahim. Ia dilakukan pada semua wanita yang bersalin selepas kelahiran spontan atau pembedahan cesarean pada hari ke-3-5. Isipadu rahim dan saiz anteroposteriornya meningkat. Lapisan fibrin padat pada dinding rahim, kehadiran gas dalam rongganya dan di kawasan ligatur ditentukan.
- Histeroskopi. Terdapat 3 varian endometritis mengikut tahap mabuk badan dan manifestasi tempatan:
- endometritis (lapisan keputihan pada dinding rahim akibat keradangan fibrin);
- endometritis dengan nekrosis tisu desidua (struktur endometrium berwarna hitam, bertali, sedikit menonjol di atas dinding rahim);
- endometritis dengan pengekalan tisu plasenta, lebih biasa selepas bersalin (struktur ketulan dengan warna kebiruan menggariskan secara mendadak dan menonjol pada latar belakang dinding rahim).
Sebilangan pesakit didiagnosis dengan kecacatan tisu dalam bentuk ceruk atau laluan - tanda perbezaan separa jahitan pada rahim.
- Pemeriksaan bakteriologi aspirasi dari rongga rahim dengan penentuan sensitiviti terhadap antibiotik. Anaerob bukan pembentuk spora (82.7%) dan perkaitannya dengan mikroorganisma aerobik mendominasi. Flora anaerobik sangat sensitif terhadap metronidazole, clindamycin, lincomycin, flora aerobik - kepada ampicillin, carbenicillin, gentamicin, cephalosporins.
- Penentuan keseimbangan asid-bes lokia. Endometritis dicirikan oleh pH < 7.0, pCO2 > 50 mm Hg, pO2 <30 mm Hg. Perubahan dalam parameter ini mendahului manifestasi klinikal penyakit ini.
Saringan
Untuk mengenal pasti wanita yang bersalin dengan subinvolusi rahim, yang berisiko mendapat endometritis selepas bersalin, pemeriksaan ultrasound dilakukan pada hari ke-3-5 selepas bersalin.
Apa yang perlu diperiksa?
Bagaimana untuk memeriksa?
Diagnosis pembezaan
Selain endometritis akut, diagnosis pembezaan sakit pelvis termasuk kehamilan ektopik, sista ovari berdarah atau pecah, kilasan ovari, endometriosis, abses tubo-ovari, sistitis akut, batu karang, dan punca gastrousus (cth, apendisitis, diverticulitis, sindrom iritasi usus).
Gejala biasa endometritis kronik selalunya adalah pendarahan rahim yang tidak normal (AUB) atau masalah kesuburan. Diagnosis pembezaan pendarahan tidak teratur adalah luas. American College of Obstetricians and Gynecologists (ACOG) mengesyorkan mengklasifikasikan pendarahan rahim yang tidak normal mengikut sistem PALM-COEIN, iaitu akronim yang bermaksud polip, adenomyosis, leiomioma, keganasan, koagulopati, disfungsi ovulasi, punca endometrium (cth, akut, hormon endometrium atau kronik) kontraseptif), dan belum diklasifikasikan.[ 26 ] Kemandulan juga mempunyai perbezaan yang luas yang merangkumi faktor rahim, faktor tiub, disfungsi ovulasi atau hormon, masalah kromosom, dan etiologi faktor lelaki.[ 27 ]
Pada pesakit dengan demam nifas, diagnosis pembezaan termasuk jangkitan tapak pembedahan, UTI, pyelonephritis, mastitis, radang paru-paru, sepsis, peritonitis, dan trombophlebitis pelvis septik.
Siapa yang hendak dihubungi?
Rawatan endometritis
Matlamat rawatan endometritis adalah untuk membuang patogen, melegakan simptom penyakit, menormalkan parameter makmal dan gangguan fungsi, dan mencegah komplikasi penyakit.
Endometritis akut
CDC mengesyorkan beberapa rejimen antibiotik yang berbeza.[ 28 ],[ 29 ] Rejimen oral berikut disyorkan untuk kes ringan hingga sederhana yang boleh dirawat secara pesakit luar.
- Pilihan 1:
- Ceftriaxone 500 mg intramuskular sekali.
- + doxycycline 100 mg secara lisan dua kali sehari selama 14 hari.
- + metronidazole 500 mg secara lisan dua kali sehari selama 14 hari
- Pilihan 2:
- Cefoxitin 2 g intramuskular sekali dengan probenecid 1 g secara lisan sekali
- + doxycycline 100 mg secara lisan dua kali sehari selama 14 hari.
- + metronidazole 500 mg secara lisan dua kali sehari selama 14 hari
- Pilihan 3:
- Sefalosporin parenteral generasi ketiga lain (cth, ceftizoxime atau cefotaxime)
- + doxycycline 100 mg secara lisan dua kali sehari selama 14 hari.
- + metronidazole 500 mg secara lisan dua kali sehari selama 14 hari
- Rejimen rawatan alternatif untuk pesakit yang mengalami alahan cephalosporin yang teruk termasuk:
- Levofloxacin 500 mg secara lisan sekali sehari atau moxifloxacin 400 mg secara lisan sekali sehari (diutamakan untuk jangkitan M. genitalium) selama 14 hari
- + metronidazole 500 mg setiap 8 jam selama 14 hari
- Azithromycin 500 mg IV sekali sehari untuk 1-2 dos, kemudian 250 mg secara lisan setiap hari + metronidazole 500 mg secara lisan dua kali sehari selama 12-14 hari [28]
Petunjuk untuk kemasukan pesakit dalam adalah:
- Abses tuboovari
- Kegagalan rawatan pesakit luar atau ketidakupayaan untuk mematuhi atau bertolak ansur dengan rawatan pesakit luar
- Penyakit yang teruk, loya, muntah atau suhu mulut >101°F (38.5°C)
- Keperluan untuk campur tangan pembedahan (cth, apendisitis) tidak boleh diketepikan .
Antibiotik parenteral pesakit dalam diberikan sehingga pesakit menunjukkan tanda-tanda peningkatan klinikal (cth, pengurangan demam dan kelembutan perut), biasanya selama 24 hingga 48 jam, selepas itu mereka boleh beralih kepada rejimen oral. Rejimen parenteral yang disyorkan termasuk:
- Cefoxitin 2 g IV setiap 6 jam atau cefotetan 2 g IV setiap 12 jam.
- + Doxycycline 100 mg secara lisan atau intravena setiap 12 jam
Rejimen parenteral alternatif:
- Ampicillin-sulbactam 3 g IV setiap 6 jam + doxycycline 100 mg secara lisan atau IV setiap 12 jam
- Clindamycin 900 mg IV setiap 8 jam + gentamicin IV atau IM 3-5 mg/kg setiap 24 jam
Endometritis kronik
Endometritis kronik biasanya dirawat dengan doxycycline 100 mg secara lisan dua kali sehari selama 14 hari. Bagi pesakit yang gagal terapi doxycycline, metronidazole 500 mg secara lisan setiap hari selama 14 hari ditambah ciprofloxacin 400 mg secara lisan setiap hari selama 14 hari boleh digunakan.
Untuk endometritis granulomatous kronik, terapi anti-tuberkulosis disyorkan, termasuk:
- Isoniazid 300 mg sehari
- + rifampicin 450-600 mg sehari
- + etambutol dari 800 hingga 1200 mg sehari
- + pyrazinamide 1200-1500 mg sehari
Endometritis selepas bersalin
Kebanyakan pesakit perlu diberi antibiotik intravena, termasuk mereka yang mempunyai penyakit sederhana hingga teruk, disyaki sepsis, atau endometritis selepas pembedahan. Kajian Cochrane terhadap rejimen antibiotik untuk endometritis selepas bersalin mengenal pasti rejimen klindamisin dan gentamisin berikut sebagai yang paling berkesan:
- Gentamicin 5 mg/kg IV setiap 24 jam (diutamakan) atau 1.5 mg/kg IV setiap 8 jam atau + clindamycin 900 mg IV setiap 8 jam
- Jika strep kumpulan B positif atau tanda dan gejala tidak bertambah baik dalam masa 48 jam, tambahkan mana-mana yang berikut:
- Ampicillin 2 g secara intravena setiap 6 jam atau
- Ampicillin 2 g intravena memuatkan dos, kemudian 1 g setiap 4-8 jam.
- Ampicillin-sulbactam 3 g secara intravena setiap 6 jam
Bagi mereka yang tidak bertambah baik dalam masa 72 jam, doktor harus mengembangkan diagnosis pembezaan untuk memasukkan jangkitan lain seperti radang paru-paru, pyelonephritis, dan trombophlebitis septik pelvis. Antibiotik intravena perlu diteruskan sehingga pesakit kekal demam selama sekurang-kurangnya 24 jam, bersama-sama dengan melegakan kesakitan dan resolusi leukositosis. Tiada bukti kukuh bahawa antibiotik oral yang berterusan selepas penambahbaikan klinikal dapat meningkatkan hasil yang berpusatkan pesakit dengan ketara. [ 30 ] Regimen antibiotik oral boleh dipertimbangkan dengan teliti pada pesakit dengan simptom ringan yang dikesan selepas keluar hospital (cth, endometritis selepas bersalin yang lewat).
Ramalan
Tanpa rawatan, kadar kematian untuk endometritis selepas bersalin adalah kira-kira 17%. Walau bagaimanapun, di negara maju, prognosis biasanya sangat baik dengan rawatan yang sesuai. Endometritis akut sendiri mempunyai prognosis yang sangat baik; walau bagaimanapun, ia selalunya hadir dengan salpingitis, yang secara ketara meningkatkan risiko ketidaksuburan tiub. Bukti menunjukkan bahawa hasil kesuburan mungkin bertambah baik dengan ketara selepas rawatan endometritis kronik. Sebagai contoh, dalam kajian kitaran pemindahan embrio segar hari ke-3, kadar kelahiran hidup adalah lebih tinggi pada pesakit yang dirawat berbanding pesakit yang tidak dirawat, masing-masing kira-kira 60% hingga 65% berbanding 6% hingga 15%. Satu lagi kajian mendapati bahawa pada pesakit yang mengalami keguguran berulang dan endometritis kronik, kadar kelahiran hidup meningkat daripada 7% sebelum rawatan kepada 56% selepas rawatan.[ 31 ]

