Pakar perubatan artikel itu
Penerbitan baru
Infarksi limpa
Ulasan terakhir: 04.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Penyakit kompleks - infark limpa - adalah keadaan di mana kematian tisu fokus organ dikesan. Proses patologi sedemikian boleh diprovokasi oleh pelbagai faktor, dan bukan sahaja limpa menderita, tetapi juga badan pesakit secara keseluruhan.
Limpa bertindak sebagai sejenis penapis dan secara langsung mempengaruhi keadaan sistem imun. Apabila ia rosak, kerja semua sistem dalaman merosot, dan pesakit merasakan masalah itu dengan serta-merta. Walau bagaimanapun, infarksi organ ini adalah berbahaya kerana dengan kerosakan kecil, gejala mungkin hampir tiada. Mengapa gangguan itu berlaku, bagaimana untuk mencegah, mengenali dan merawatnya? Anda boleh mengetahui tentang ini dari artikel kami.
Epidemiologi
Limpa adalah organ penting yang diperlukan untuk pertahanan imun dan hematopoiesis yang normal. Dalam orang yang sihat, limpa mempunyai berat kira-kira 150 g dan berukuran kira-kira 11 cm. Organ ini sukar untuk dipalpasi, bermakna ia biasanya boleh dirasai hanya apabila ia membesar secara patologi dan melangkaui gerbang kosta.
Fungsi fisiologi limpa adalah seperti berikut:
- penyingkiran mikroorganisma dan antigen daripada sistem peredaran darah;
- pengeluaran IgG, tuftsin dan faktor P;
- penggunaan, pemprosesan eritrosit patologi;
- hematopoiesis embrio.
Limpa bertindak sebagai depot untuk satu pertiga daripada semua platelet dalam badan dan sejumlah besar neutrofil, yang dihasilkan sebagai tindak balas kepada patologi berjangkit atau pendarahan.
Infarksi splenik adalah patologi yang agak biasa, walaupun tumpuan penyakit dalam kebanyakan kes kecil. Sebagai contoh, di Amerika Syarikat, kadar kejadian adalah dari 2 hingga 5% di antara semua penyakit organ. Kebarangkalian kematian bergantung kepada banyak faktor - khususnya, pada saiz dan bilangan fokus nekrosis tisu. [ 1 ]
Patologi ini sama-sama sering dijumpai pada pesakit lelaki dan wanita, tetapi lebih kerap memberi kesan kepada orang tua yang berumur lebih dari 60 tahun.
Kadar kematian untuk infark limpa adalah tidak lebih daripada 2%.
Penyakit ini boleh dikesan oleh doktor dengan profil yang berbeza. Selalunya, patologi didiagnosis oleh ahli gastroenterologi, ahli terapi, pakar hematologi, pakar bedah, pakar imunologi, dan pakar penyakit berjangkit. Kepada pakar inilah pesakit paling kerap berpaling apabila gejala pertama gangguan itu muncul.
Punca infarksi limpa
Secara amnya, infarksi splenik ialah proses nekrosis tisu peredaran darah atau angiogenik, yang mungkin akibat daripada trombosis, embolisme, atau keadaan spastik yang berpanjangan pada vesel. Apabila aliran darah melalui arteri terganggu, tindak balas akut berlaku dalam bentuk iskemia organ, yang membawa kepada kematian sebahagian atau semua limpa.
Punca infark limpa mungkin termasuk:
- penyakit organ ini sendiri (kilasan, pembentukan sista, atau patologi lain yang disertai dengan peningkatan tekanan dalam kapal, gangguan trofik, dan proses iskemia);
- luka berjangkit atau parasit, kejutan toksik berjangkit (gangguan peredaran darah, keadaan septik, kekejangan vaskular);
- kecederaan yang rumit oleh kerosakan tertutup atau terbuka pada organ perut, kerosakan pada integriti tulang rusuk (perkembangan embolisme vaskular);
- patologi vaskular yang bersifat sistemik atau keradangan yang boleh menyempitkan lumen dan menyekat kapal, menyebabkan pembentukan trombus (pecah trombus boleh menyebabkan perkembangan embolisme saluran limpa); [ 2 ]
- penyakit jantung yang menjejaskan kualiti peredaran darah secara negatif dan menyumbang kepada peningkatan pembentukan trombus (endokarditis, kecacatan jantung, aritmia, infarksi); [ 3 ]
- gangguan gambar darah (pembekuan dipercepatkan, penggunaan jangka panjang kontraseptif oral, anemia, dll.); [ 4 ]
- penyakit darah malignan (leukemia, limfoma, granuloma malignan).
Infarksi limpa diperhatikan dengan latar belakang penyumbatan lengkap atau tidak lengkap arteri organ atau cawangan tambahannya akibat penyempitan atau penyumbatan. [ 5 ]
Faktor-faktor risiko
Umur dianggap sebagai salah satu faktor prognostik yang tidak menguntungkan untuk perkembangan infark limpa, kerana penyakit ini lebih biasa pada orang yang lebih tua. Kebanyakan kes patologi didiagnosis pada pesakit berumur lebih dari 60 tahun.
Faktor negatif berikut juga meningkatkan risiko mengembangkan infark limpa:
- penyakit atau gangguan sistem kardiovaskular;
- gangguan imun kongenital, keadaan kekurangan imun;
- kecenderungan untuk trombosis;
- aterosklerosis;
- penyakit hematologi.
Jika kita mempertimbangkan faktor risiko yang berkaitan dengan gaya hidup manusia, perkara berikut boleh diberi perhatian khusus:
- merokok;
- kehadiran sejumlah besar daging dan makanan berlemak dalam diet;
- minum sedikit cecair dan air kosong;
- berat badan berlebihan;
- penyalahgunaan alkohol.
Peneutralan faktor-faktor yang disebutkan di atas boleh membantu mencegah perkembangan infarksi splenik.
Dalam sesetengah kes, doktor tidak dapat menentukan punca sebenar penyakit ini, kerana patologi boleh diprovokasi oleh beberapa faktor yang tidak menguntungkan pada masa yang sama, dan tidak mungkin untuk memilih salah satu daripada mereka. [ 6 ]
Selalunya penyakit ini dikaitkan dengan penyakit sistem kardiovaskular, tipus, kecederaan traumatik organ dalaman, dan stenosis mitral.
Patogenesis
Limpa adalah organ manusia yang penting dan masih kurang dipelajari. Ia terletak berdekatan dengan perut, di sebelah kiri di bawah diafragma.
Tujuan fungsi asas limpa adalah untuk mencegah jangkitan daripada memasuki badan, mengambil bahagian dalam proses pembekuan darah, dan membersihkan aliran darah daripada komponen toksik.
Bagaimanakah gangguan seperti infarksi splenik berkembang? Di bawah pengaruh faktor yang memprovokasi (khususnya, pengecutan spastik saluran darah, penyumbatan oleh embolus), pengangkutan oksigen ke organ merosot. Kebuluran oksigen yang berpanjangan pada tisu memerlukan nekrosis sebahagian daripadanya (jika cawangan arteri terjejas), atau seluruh limpa (jika batang arteri asas terjejas), yang memperoleh warna kekuningan pucat dan tanda-tanda proses keradangan.
Infarksi mungkin berlaku akibat pelanggaran integriti mana-mana saluran limpa. Terhadap latar belakang aliran darah arteri terjejas, peredaran cagaran terus berfungsi, dan tekanan berlebihan pada dinding vaskular muncul. Akibatnya, membran rosak, dan pendarahan berlaku. Tisu organ memperoleh warna "berdarah" merah, zon nekrosis dan penyusupan dibezakan. Infarksi limpa dengan ketara memburukkan fungsinya, proses imun dan endokrin terganggu, dan erythroleuko-limfooiesis menderita.
Gejala infarksi limpa
Gambaran klinikal infark limpa boleh berbeza-beza: pesakit dengan lesi kecil atau tunggal mungkin tidak mempunyai gejala sama sekali, manakala lesi besar atau berbilang mungkin hadir dengan gejala akut dan menyakitkan. [ 7 ]
Salah satu simptom yang paling biasa ialah rasa sakit yang dilokalisasi di bahagian atas bahagian kiri perut. Tanda-tanda biasa lain termasuk demam, menggigil, sakit dada menjalar ke kawasan bahu kiri, loya dan muntah.
Keterukan gejala secara langsung berkaitan dengan skala proses patologi. Dalam kes ringan, infark limpa tidak menunjukkan dirinya sama sekali, atau membuat dirinya dikenali dengan keletihan yang berterusan dan kelesuan umum: memandangkan simptom sedemikian jauh dari spesifik, ia sering diabaikan atau dikaitkan dengan penyakit lain yang sedia ada.
Dalam kes yang lebih kompleks, tanda-tanda pertama menjadi lebih jelas:
- sakit akut di kawasan unjuran limpa, atau di sebelah kiri perut, kadang-kadang memancar ke lengan kiri (bahu);
- peningkatan suhu badan;
- tanda-tanda mabuk umum;
- dispepsia (cirit-birit, loya, dll.);
- peningkatan kadar denyutan jantung.
Dalam kes infarksi splenik yang besar, terdapat rasa tikaman atau sakit yang tajam di sebelah kiri di bawah tulang rusuk, memancar ke kawasan tulang belikat, bahagian bawah belakang, dan dada kiri. Mobiliti diafragma berkurangan, cirit-birit digantikan dengan sembelit, dan tanda-tanda mabuk meningkat. Semasa pemeriksaan palpasi, limpa yang membesar dan menyakitkan dikesan.
Dengan perkembangan komplikasi (banyak abses, pendarahan, pembentukan pseudocystic), gambaran klinikal berkembang dan bertambah buruk.
Borang
Dalam perubatan, jenis infarksi splenik berikut dibezakan:
- Mengikut tahap kerosakan:
- fokus kecil;
- meluas.
- Mengikut bilangan fokus patologi:
- jamak (berbilang);
- bujang.
- Mengikut faktor etiologi:
- tidak berjangkit;
- berjangkit (septik).
Bergantung pada jenis kerosakan pada parenkim splenik, infark dibahagikan kepada jenis berikut:
- Infarksi iskemik limpa, atau infarksi putih, berkembang dengan latar belakang penyumbatan arteri utama organ atau cawangannya yang memberikan aliran darah ke parenkim. Dalam kes apabila tindak balas kepada patologi yang sedang berkembang adalah pembentukan banyak laluan aliran darah "memintas", katil vaskular kehilangan pengisiannya dan runtuh. Secara mikroskopik, ini kelihatan sebagai pucat dan kekuningan tisu, had kawasan periferi oleh infiltrat keradangan.
- Infarksi hemoragik limpa, atau infarksi merah, berkembang akibat penyumbatan saluran arteri utama dan terlalu tepu kapilari dengan darah. Tisu mati tepu dengan darah, yang ditunjukkan oleh warna merah terangnya. Faktor lain dalam perkembangan patologi boleh menjadi kesesakan vena, dengan aliran keluar darah terjejas. Tanda-tanda mikroskopik gangguan adalah seperti berikut: hemolisis eritrosit, infiltrat dan kawasan nekrotik.
Komplikasi dan akibatnya
Keamatan gambar klinikal bergantung pada tahap kerosakan pada tisu splenik. Infarksi splenik kecil selalunya tidak nyata dalam apa-apa cara dan tidak rumit. Dengan tumpuan patologi yang besar dan nekrosis tisu berskala besar, keadaan pesakit bertambah buruk, sindrom kesakitan dan mabuk berkembang:
- terdapat rasa berat di bawah tulang rusuk di sebelah kiri;
- sakit berlaku (membosankan, tajam - bergantung kepada lesi);
- proses pencernaan terganggu (dispepsia, kembung perut, muntah, dll.);
- pernafasan menjadi sukar;
- nadi semakin cepat;
- suhu badan meningkat (ke paras tinggi).
Mungkin terdapat pembesaran organ - splenomegali, yang boleh dikesan sudah semasa pemeriksaan perubatan awal.
Sekiranya kawasan nekrosis dijangkiti, proses keradangan berkembang, rongga yang berasingan terbentuk, di dalamnya massa purulen terkumpul. Komplikasi sedemikian dipanggil abses. Gambar klinikal abses ditunjukkan oleh sindrom mabuk yang kuat, dan prognosisnya sangat tidak menguntungkan: jika tiada rawatan tepat pada masanya, kebarangkalian kematian pesakit hampir 100%. [ 8 ]
Apabila abses secara spontan terbuka ke dalam ruang perut, peritonitis dan sepsis berkembang.
Infarksi hemoragik boleh menjadi rumit dengan pendarahan, serta pembentukan pseudocysts besar.
Diagnostik infarksi limpa
Langkah-langkah diagnostik bermula dengan pemeriksaan perubatan yang menyeluruh: palpasi dilakukan, anamnesis dikumpulkan. Dalam semua kes, diagnostik tambahan diperlukan dalam bentuk ultrasound, radiografi, pengimejan resonans magnetik. Diagnostik makmal juga wajib.
Selepas peperiksaan awal, doktor menetapkan ujian makmal:
- ujian darah am dan biokimia;
- analisis air kencing am;
- PCR untuk pengesanan jenis virus tertentu (hepatitis B dan C, sitomegalovirus, dll.).
Kadang-kadang, sebagai tambahan kepada PCR, imunogram ditetapkan - analisis kompleks untuk menilai keadaan sistem imun. Walau bagaimanapun, ujian tidak bermaklumat dalam semua kes. Dalam kes kerosakan tisu besar-besaran dan tindak balas berjangkit dan keradangan, penindasan proses hematopoiesis dikesan, ESR meningkat, dan terdapat tanda-tanda anemia.
Kaedah diagnostik asas ialah palpasi. Biasanya, limpa tidak boleh dirasai, dan prosedur itu sendiri tidak menyakitkan. Dalam kes serangan jantung, palpasi disertai oleh sensasi yang tidak menyenangkan, splenomegali - pembesaran organ - mungkin diperhatikan. Sebagai peraturan, prosedur itu dijalankan dalam dua kedudukan: pesakit berbaring di belakangnya, dan kemudian berbaring di sebelah kirinya, membongkok dan menarik kaki kanannya ke perutnya. Dalam kes ini, tangan kanan diletakkan di belakang kepala, dan tangan kiri yang bengkok diletakkan di dada. Perkusi juga dilakukan serentak dengan palpasi, yang membolehkan anda menentukan saiz organ.
Untuk menjelaskan butiran, diagnostik instrumental diperlukan:
- pengimejan resonans magnetik;
- tomografi yang dikira atau CT multispiral;
- pemeriksaan ultrasound;
- biopsi dengan pemeriksaan histologi lanjut biopsi.
MRI adalah salah satu kaedah diagnostik yang paling bermaklumat. Prosedur ini tidak memerlukan penyediaan khas. Walau bagaimanapun, semasa kehamilan, serta dengan kehadiran perentak jantung, implan logam, prostesis, MRI adalah kontraindikasi.
Antara pemeriksaan X-ray, CT, atau tomografi komputer, adalah yang paling bermaklumat. Anda harus menyediakan sedikit untuk prosedur: jangan makan makanan 4 jam sebelum diagnosis, dan mengecualikan daripada makanan diet anda yang meningkatkan pembentukan gas (kubis, kacang, dll) dua hari sebelum. CT mungkin ditolak kepada wanita hamil, pesakit dengan penyakit kardiovaskular yang teruk atau obesiti. [ 9 ]
Pemeriksaan ultrabunyi dilakukan dengan persediaan awal (seperti sebelum CT), bagaimanapun, diagnostik kecemasan juga dibenarkan. Kelebihan utama ultrasound adalah hasil yang boleh dipercayai dan pantas yang tidak memerlukan penyahkodan tambahan.
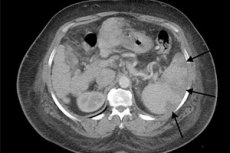
Infarksi splenik pada ultrasound
Limpa adalah salah satu daripada beberapa organ yang ditakrifkan dengan baik semasa ultrasound. Parenkim splenik mempunyai echogenicity yang lebih besar daripada buah pinggang berdekatan, tetapi lebih kurang sama dalam echogenicity kepada tisu hati.
Dalam orang yang sihat, panjang organ boleh menjadi 8-13 cm, dengan ketebalan sehingga 4.5 cm (kadang-kadang sehingga lima). Fenomena yang agak biasa ialah lobus splenik tambahan, yang, bagaimanapun, selalunya tidak mempunyai kepentingan klinikal yang ketara.
Dalam kes infarksi splenik, gambar ultrasound mungkin tidak berubah pada peringkat awal. Walau bagaimanapun, apabila proses patologi berlangsung, zon hypoechoic terbentuk, yang merupakan tumpuan infarksi. Lama kelamaan, zon ini mungkin menjadi hiperechoik. Ia berkurangan, memperoleh rupa kawasan hyperechoic kecil. Dalam kes pendarahan di kawasan infarksi, gambar berubah: tumpuan sekali lagi memperoleh penampilan hypoechoic, atau merupakan gabungan kawasan hiper dan hypoechoic. Dalam kes infarksi berulang, pengurangan dalam saiz limpa boleh diperhatikan, dengan banyak zon hyperechoic dari kecederaan sebelumnya yang tinggal.
Diagnosis pembezaan
Kesakitan di kawasan limpa dianggap sebagai tanda awal yang penting bagi beberapa patologi hematologi dan lain-lain sekaligus, oleh itu ia memerlukan diagnosis yang teliti, termasuk diagnosis pembezaan.
Semasa palpasi dan pemeriksaan, adalah perlu untuk memberi perhatian kepada banyak perkara. Oleh itu, anjakan pernafasan organ membolehkan mengenal pasti patologi splenik daripada proses tumor di buah pinggang atau pankreas. Dalam kes splenomegali sedikit, pesakit diperiksa dalam kedudukan berbaring di sebelah kanan.
Sekiranya etiologi penyakit tidak jelas atau jika pesakit berlebihan berat badan, mereka bergantung terutamanya pada keputusan ultrasound, yang akan menunjukkan gambaran struktur organ yang terjejas. Tomografi komputer dan scintigraphy splenik juga dianggap kaedah penyelidikan yang boleh dipercayai. [ 10 ]
Adalah penting untuk memberi tumpuan kepada saiz limpa. Edema berjangkit dan keradangan sering disertai dengan konsistensi lembut organ, dan peningkatan ketumpatan dan sesak mungkin menunjukkan patologi jangka panjang.
Secara umum, diagnostik pembezaan dijalankan dengan penyakit berikut:
- gangguan peredaran darah (sindrom hipertensi portal);
- proses berjangkit dan keradangan;
- patologi autoimun, granulomatosis;
- anemia hemolitik;
- proses tumor dalam limpa, pembentukan sista, metastasis;
- neoplasia limfa;
- neoplasia myeloid;
- amiloidosis.
Di antara jangkitan bakteria, pembezaan diperlukan untuk tifus, tuberkulosis miliary, brucellosis, leptospirosis, dan penyakit Lyme.
Di antara jangkitan virus, adalah perlu untuk mengecualikan hepatitis A, B dan C, mononukleosis berjangkit, sitomegalovirus, dan AIDS.
Perhatian khusus diperlukan dalam diagnosis jangkitan parasit seperti malaria, leishmaniasis, penyakit Chagas, dll.
Rawatan infarksi limpa
Kursus infark limpa tanpa gejala laten (ini adalah majoriti kes) tidak memerlukan pembedahan. Pesakit diperhatikan dan, jika perlu, rawatan ubat yang ditetapkan:
- ubat penahan sakit;
- antikoagulan;
- ubat anti-radang nonsteroid;
- ubat simptomatik. [ 11 ]
Sesetengah pesakit dengan abses terpencil menjalani saliran perkutaneus diikuti dengan terapi antibiotik.
Dalam kes infarksi limpa yang meluas dan perkembangan komplikasi dalam bentuk banyak abses, pendarahan, dan pseudocysts yang ketara, rawatan pembedahan dilakukan - reseksi lengkap atau separa organ.
Operasi boleh dilakukan dengan akses konvensional (dirancang atau kecemasan, bergantung pada keadaan) atau dengan laparoskopi. Dalam kes kedua, ultrasound atau ablasi frekuensi radio digunakan untuk memisahkan parenchyma.
Jika boleh, pakar bedah hanya membuang bahagian limpa yang rosak, memelihara fungsinya. Ini mengurangkan risiko komplikasi selepas pembedahan dan mempercepatkan tempoh pemulihan.
Selepas operasi, pesakit ditetapkan kursus pemulihan dan pemulihan terapi dadah. Ubat-ubatan utama dalam tempoh ini adalah analgesik (Spazmalgon, Analgin), ubat-ubatan yang menghalang peningkatan pembentukan trombus (Warfarin), ubat anti-radang bukan steroid (Ibuprofen), antibiotik (Ceftazidime, Erythromycin), dan imunostimulan.
Rawatan pembedahan
Intervensi pembedahan untuk infarksi splenik boleh diwakili oleh splenektomi (splenektomi laparoskopi, atau pembuangan lengkap organ) atau reseksi - operasi memelihara organ yang melibatkan pemeliharaan bahagian tisu yang mampu berfungsi.
Splenektomi laparoskopi adalah jenis rawatan pembedahan moden yang mempunyai banyak kelebihan:
- tidak ada keperluan untuk hirisan besar, jadi tidak ada parut yang kelihatan selepas operasi;
- kerosakan tisu minimum;
- pengawasan video berterusan semasa operasi;
- tempoh pemulihan yang cepat dengan komplikasi yang minimum dan sindrom kesakitan rendah.
Pembuangan limpa dianggap sebagai campur tangan pembedahan yang kompleks yang memerlukan bukan sahaja kakitangan yang berkelayakan tinggi, tetapi juga keadaan hospital dan operasi yang dilengkapi secara teknikal. Semasa laparoskopi, adalah mungkin bukan sahaja untuk mengeluarkan organ yang berpenyakit, tetapi juga untuk melakukan biopsi secara serentak (jika perlu).
Pilihan kaedah rawatan kekal dengan doktor yang hadir, selepas kajian menyeluruh keputusan diagnostik. [ 12 ]
Selepas splenektomi, fungsi limpa diambil alih oleh sumsum tulang dan hati. Pesakit ditetapkan diet khas, terapi senaman, dan penggunaan pembalut.
Pemulihan selepas operasi melibatkan pengambilan ubat berikut:
- analgesik dan antispasmodik (Spazmalgon, Ketorol);
- antibiotik (siri makrolida, cephalosporins, fluoroquinolones);
- ubat anti-radang bukan steroid (Ibuprofen);
- fibrinolitik (Fibrinolysin);
- antikoagulan (Heparin);
- bermakna untuk menyokong sistem imun (interferon, Immunorix).
Selepas splenektomi, pesakit mengalami kelemahan mendadak sistem imun, jadi mereka dinasihatkan untuk mengehadkan aktiviti sosial, mengelakkan tempat yang sesak, dan tidak menggunakan pengangkutan awam untuk mencegah kemungkinan jangkitan.
Pencegahan
Langkah-langkah pencegahan untuk mengekalkan limpa dalam keadaan sihat umumnya mudah: pemakanan yang betul dan gaya hidup sihat. Organ ini akan berfungsi lebih baik dengan aktiviti fizikal yang kerap, serta dengan latihan pernafasan yang sistematik:
- Berlatih pernafasan perut, dengan nafas dalam. Letakkan tangan anda di kawasan plexus solar, masukkan ibu jari dan jari kelingking anda ke dalam, dan halakan hujung jari yang tinggal ke arah bahagian tengah plexus. Tekan padanya dengan jari anda, dan sebut "huuu" semasa menghembus nafas.
- Berdiri bebas, kaki dibuka seluas bahu. Tarik nafas dan hembus dengan lembut, tenang. Semasa menyedut, lengan disilangkan dan diangkat ke dada. Semasa menghembus nafas, satu lengan dinaikkan tapak tangan ke atas, dan satu lagi diturunkan tapak tangan ke bawah (seolah-olah mengembangkan ruang). Kemudian lengan disilangkan semula pada paras dada dan latihan diulang, mengubah susunan. Semasa latihan, semasa menghembus nafas, sebut "huuu".
- Semasa menyedut, angkat tangan anda ke hadapan, silangkan pergelangan tangan anda pada paras kepala. Semasa menghembus nafas, turunkan tangan anda.
Sebagai tambahan kepada senaman, adalah penting untuk tidak mengubat sendiri pada sebarang gejala yang menyakitkan dan mendapatkan bantuan perubatan tepat pada masanya.
Lawatan tepat pada masanya ke doktor akan membolehkan anda menyelesaikan masalah pada peringkat awal dengan kerugian dan gangguan yang minimum.
Apakah makanan yang boleh membahayakan limpa? Ini adalah lemak haiwan, garam, rempah panas, alkohol, pengawet sintetik dan bahan tambahan perisa. Keutamaan harus diberikan kepada hidangan sayur-sayuran, produk tenusu rendah lemak, dan bubur cecair. Hidangan yang diperbuat daripada bit, kubis, epal, alpukat, delima, kacang, madu, dan beri masam akan sangat bermanfaat. Secara umum, diet yang teratur akan membantu melindungi kesihatan anda sendiri daripada banyak masalah yang, nampaknya, tidak bergantung pada pilihan makanan kita. Ia berbahaya untuk makan berlebihan dan mengambil banyak gula halus. Dengan cara ini, obesiti adalah salah satu faktor risiko untuk perkembangan banyak patologi, termasuk infark limpa. [ 13 ]
Dehidrasi dan pengambilan cecair yang tidak mencukupi pada siang hari tidak kurang berbahaya. Ia berguna untuk minum kedua-dua air bersih dan kompot buah dan beri, minuman buah-buahan, jus semulajadi dan teh herba.
Limpa harus dilindungi daripada kecederaan, dan sebarang proses berjangkit dalam badan harus dirawat dengan segera.
Ramalan
Hasil penyakit mungkin berbeza-beza, bergantung pada tahap kerosakan, ketepatan masa langkah diagnostik dan terapeutik. Sekiranya terdapat infarksi limpa kecil, maka dengan perhatian perubatan awal dan rawatan yang cekap, kita dengan yakin boleh bercakap tentang prognosis yang menggalakkan. Parut terbentuk di kawasan nekrosis tisu. Kawasan iskemia sering melembutkan dengan pembentukan sista palsu yang seterusnya.
Sekiranya infarksi limpa adalah ketara dalam saiz, mempunyai komplikasi dalam bentuk proses sista atau abses, maka terdapat risiko penyebaran berjangkit dan perkembangan septikemia. Dalam perkembangan kejadian sedemikian, penjagaan perubatan kecemasan mesti disediakan. Jika ini tidak berlaku, pesakit akan mati.
Disfungsi organ yang semakin meningkat sering menjadi petunjuk untuk rawatan pembedahan infark limpa. Walau bagaimanapun, walaupun selepas splenektomi, risiko mengembangkan patologi berjangkit bakteria, termasuk sepsis, meningkat dengan ketara, kerana pesakit tanpa limpa mempunyai pertahanan imun yang terjejas teruk. Di samping itu, perubahan sepanjang hayat yang berterusan dalam gambar darah berlaku - khususnya, bilangan leukosit, retikulosit dan platelet meningkat.

