Pakar perubatan artikel itu
Penerbitan baru
Osteochondropati
Ulasan terakhir: 04.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
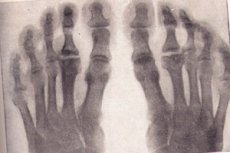
Sekumpulan penyakit dengan kursus kitaran yang panjang, gangguan pemakanan tisu tulang dan nekrosis aseptik seterusnya adalah osteochondropathy.
Patologi ini mempunyai sifat distrofik dan berkait rapat dengan faktor genetik. Menurut klasifikasi antarabangsa penyakit ICD 10, ia termasuk dalam kumpulan XIII Penyakit sistem muskuloskeletal dan tisu penghubung (M00-M99):
M80-M94 Osteopati dan kondropati:
- M80-M85 Gangguan kepadatan dan struktur tulang.
- M86-M90 Osteopati lain.
- M91-M94 Kondropati.
Menurut manifestasi radiologi dan tanda klinikal sekunder, penyakit ini dikaitkan dengan penyerapan dan penggantian kawasan tulang yang musnah. Osteochondronecrosis aseptik dicirikan oleh perubahan kitaran proses berikut:
- Nekrosis tulang bukan keradangan (aseptik).
- Patah patologi di kawasan yang terjejas.
- Penyerapan dan penolakan bahagian nekrotik tulang.
- Membaiki kerosakan.
Sekiranya rawan artikular terlibat dalam proses patologi, terdapat risiko tinggi fungsinya terjejas. Penyakit ini dicirikan oleh kursus kronik yang panjang. Dengan rawatan yang tepat pada masanya dan mencukupi, ia mempunyai hasil yang menggalakkan.
Epidemiologi
Menurut statistik perubatan, banyak penyakit sistem muskuloskeletal dikaitkan dengan pelanggaran struktur dan ketumpatan tulang dan paling kerap dijumpai pada orang tua. Tetapi dengan osteochondropathy, semuanya adalah sebaliknya, ia menunjukkan dirinya semasa tempoh pertumbuhan aktif badan. Ia didiagnosis terutamanya pada pesakit berumur 10-18 tahun bina badan olahraga. Pada masa yang sama, kebanyakan pesakit adalah lelaki muda.
Kawasan utama kerosakan adalah tulang dan sendi yang tertakluk kepada peningkatan beban otot dan microtraumas: lutut, sendi pinggul, kaki. Pada pesakit dewasa dengan lesi sendi degeneratif, osteoarthrosis didiagnosis, yang mempunyai gambaran klinikal yang serupa dengan nekrosis aseptik.
Punca osteochondropathies
Sehingga kini, punca sebenar perkembangan lesi degeneratif-nekrotik bahagian tulang tertentu belum ditubuhkan. Kajian menunjukkan bahawa osteochondropathy dikaitkan dengan faktor berikut:
- Kecenderungan keturunan.
- Ketidakseimbangan hormon.
- Penyakit endokrin.
- Gangguan metabolik.
- Kecederaan yang kerap dan microtraumas.
- Penyakit berjangkit.
- Pemakanan tidak seimbang.
- Pelanggaran interaksi antara tisu tulang dan saluran darah.
- Gangguan trophism saraf dan peraturan aliran darah.
- Anggota badan dan tulang belakang berada dalam kedudukan luar biasa untuk jangka masa yang lama.
- Atrofi otot paha.
- Penggunaan jangka panjang kumpulan ubat tertentu.
Semasa proses diagnostik, semua sebab di atas diambil kira, dan rawatan bertujuan untuk mencegahnya pada masa hadapan.
 [ 5 ]
[ 5 ]
Faktor-faktor risiko
Terdapat beberapa faktor yang meningkatkan risiko gangguan pemakanan tulang dengan ketara:
- Zaman kanak-kanak dan remaja.
- Jisim otot yang dibangunkan.
- Berat badan berlebihan.
- Jantina lelaki.
- Faktor genetik.
- Patologi endokrin.
- Malnutrisi.
- Gangguan metabolisme vitamin dan kalsium.
- Senaman fizikal yang berlebihan, kecederaan.
- Penyakit tisu penghubung sistemik.
- Penggunaan kortikosteroid.
- Gangguan neutropik.
- Perubahan berkaitan usia.
- Anomali kongenital dalam perkembangan organ dan sistem.
- Kasut yang salah dipilih.
Lebih banyak kombinasi faktor di atas, lebih tinggi risiko mengembangkan osteochondropathy.
 [ 6 ]
[ 6 ]
Patogenesis
Mekanisme perkembangan kerosakan tulang dan sendi tidak difahami sepenuhnya. Patogenesis osteochondropathy dikaitkan dengan aktiviti fizikal dan kecederaan yang berlebihan. Terdapat juga beberapa faktor predisposisi lain yang mungkin dikaitkan dengan perkembangan penyakit:
- Sindrom metabolik (gangguan metabolisme bahan penting).
- Ketidakseimbangan hormon akibat patologi endokrin.
- Penyakit kelenjar pituitari, kelenjar tiroid, ovari, kelenjar adrenal.
- Pelbagai penyakit berjangkit.
- Kekurangan magnesium, kalsium dan bahan berguna lain dalam badan.
- Gangguan bekalan darah ke tisu tulang.
- Obesiti mana-mana peringkat.
- Aktiviti sukan profesional dan mikrotrauma yang kerap.
Proses degeneratif-dystrophik dalam tulang berkait rapat dengan faktor keturunan. Jika salah seorang daripada ibu bapa mengalami kerosakan tulang dan sendi, maka di bawah pengaruh faktor di atas, anak boleh mewarisi masalah ini.
Gejala osteochondropathies
Terdapat beberapa jenis osteochondropathy, masing-masing mempunyai gejala sendiri.
Mari lihat gejala patologi yang paling biasa:
- Kerosakan sendi pinggul:
- Pesakit berumur 4-9 tahun.
- Pergerakan terhad pada sendi.
- Atrofi otot di bahagian bawah kaki dan paha.
- Lesi kepala femoral.
- Kesakitan yang teruk di kawasan yang cedera.
- Sakit lutut.
- Memendekkan anggota yang terjejas sebanyak 1-2 cm.
- Tibia ubi:
- Pesakit 12-15 tahun, lelaki.
- Bengkak di kawasan yang terjejas.
- Peningkatan kesakitan dengan pergerakan yang sengit.
- Disfungsi sendi.
- Tulang metatarsal:
- Umur kanak-kanak pesakit.
- Kesakitan sistematik di kawasan yang terjejas.
- Bengkak dan kemerahan kulit di bahagian belakang kaki.
- Had fungsi motor.
- Memendekkan jari ke-2 dan ke-3 anggota yang terjejas.
- Lesi pada vertebra dan tulang belakang:
- Kyphosis tulang belakang toraks pertengahan dan bawah toraks.
- Ketidakselesaan di bahagian belakang.
- Neuralgia intervertebral.
- Keletihan belakang yang cepat.
- Ubah bentuk bahagian yang terjejas.
Penyetempatan sindrom kesakitan bergantung sepenuhnya pada kawasan yang terjejas, dan keterukan kesakitan bergantung pada keterukan proses patologi. Dalam semua kes, ketidakselesaan meningkat dengan usaha fizikal, menyebabkan beberapa gejala tambahan.
Terdapat beberapa gejala yang menunjukkan perkembangan nekrosis aseptik. Tanda-tanda awal penyakit termasuk:
- Aktiviti fizikal menyebabkan pemburukan kesakitan di kawasan yang terjejas.
- Bengkak pada tisu yang terjejas.
- Sendi renyah semasa pergerakan.
- Fungsi motor terhad dan kepincangan.
- Perubahan dalam struktur dan atrofi otot.
Adalah tidak boleh diterima untuk mengabaikan tanda-tanda yang disebutkan di atas. Tanpa rawatan perubatan yang tepat pada masanya, mereka mula berkembang dengan cepat, menyebabkan kesakitan akut dan komplikasi.
Tahap
Penyakit nekrotik degeneratif bahagian tertentu tulang mempunyai beberapa peringkat, masing-masing mempunyai gejala tertentu:
- Nekrosis tisu tulang - sakit ringan muncul di kawasan yang terjejas dengan fungsi anggota yang terjejas. Nodus limfa serantau adalah normal, palpasi tidak mendedahkan apa-apa. Tiada perubahan radiografik. Ia berlangsung dari beberapa bulan hingga enam bulan.
- Patah mampatan - tulang mengendur dan kawasan yang rosak bercantum antara satu sama lain. Pada sinar-X terdapat kegelapan homogen kawasan yang terjejas dan ketiadaan corak struktur. Peringkat ini berlangsung dari 2 hingga 6 bulan atau lebih.
- Fragmentasi ialah penyerapan kawasan tulang mati. Kawasan yang terjejas digantikan oleh tisu granulasi dan osteoklas. X-ray menunjukkan penurunan ketinggian tulang, serta pemecahan kawasan yang terjejas dengan zon gelap dan terang bergantian. Tempohnya adalah dari enam bulan hingga 2-4 tahun.
- Pemulihan - pemulihan secara beransur-ansur bentuk dan struktur tulang. Bertahan dari beberapa bulan hingga beberapa tahun.
Tempoh semua peringkat adalah 2-4 tahun. Sekiranya penyakit itu dibiarkan tanpa bantuan perubatan, proses pemulihan akan diteruskan dengan ubah bentuk sisa, yang membawa kepada perkembangan arthrosis yang berubah bentuk.
Borang
Nekrosis aseptik boleh berlaku di bahagian span mana-mana tulang. Keadaan patologi dibahagikan kepada beberapa jenis, masing-masing mempunyai ciri-ciri sendiri kursus dan rawatan.
- Tulang tubular (epiphysis):
- Kepala femoral - Penyakit Legg-Calve-Perthes.
- Kepala tulang metatarsal I-III, hujung sternum klavikula, jari – penyakit Keller II.
- Tulang tiub pendek:
- Tulang navikular kaki - penyakit Köhler I.
- Tulang Lunate di tangan - penyakit Kienbock.
- Tulang karpal scaphoid - Penyakit Preiser.
- Badan tulang belakang - Penyakit betis.
- Apophyses:
- Tibial tuberosity - penyakit Osgood-Schlatter.
- Tuberositi calcaneus - penyakit Haglund-Schinz.
- Lingkaran apophyseal vertebra - penyakit Scheuermann-Mau.
- Permukaan sendi - penyakit Koenig.
Osteochondronecrosis aseptik juga dibahagikan kepada yang dirawat dengan ubat dan yang memerlukan campur tangan pembedahan. Yang terakhir termasuk:
- Penyakit Koenig (condyles femoral).
- Penyakit Diaz (talus).
- Penyakit Legg-Calve-Perthes (kepala femoral).
- Penyakit Larsen (kutub bawah patella).
- Penyakit Leuven (permukaan artikular patella).
Jenis keadaan patologi menentukan kaedah rawatan dan prognosis untuk pemulihan.
Proses degeneratif-dystrophik dalam tulang mempunyai beberapa peringkat. Setiap peringkat mempunyai jenis dan ciri ciri tersendiri.
Mari kita lihat dengan lebih dekat klasifikasi osteochondropathy:
- Gangguan dystrophik dan nekrotik dalam tulang tiub (epiphysis). Kategori ini termasuk:
- Kepala tulang metatarsal.
- Tulang selangka (sebahagian daripada tulang di tulang belakang toraks).
- Falang jari-jari anggota atas.
- Lesi tulang tiub pendek:
- Tulang navikular kaki.
- Lunate tulang tangan.
- Tulang scaphoid pergelangan tangan.
- Badan vertebra.
- Proses patologi dalam apophyses:
- Tuberositi tibia.
- Tuberkel tumit.
- Cincin apophyseal tulang belakang.
- Kerosakan pada permukaan cuneiform dan sendi cetek:
- Sendi siku.
- buku lali.
- Sendi lutut.
Dalam kebanyakan kes, penyakit nekrotik degeneratif berlaku pada kanak-kanak dan remaja, menjejaskan tulang dan sendi. Semua bentuk penyakit dicirikan oleh kursus kronik yang jinak dengan hasil yang menggalakkan.
Osteochondropati Leuven
Lesi permukaan artikular patellar adalah penyakit degeneratif-nekrotik Leuven. Ia berdasarkan nekrosis aseptik patella dan kerosakan tulang rawan. Patologi berlaku pada pesakit berumur 12-14 tahun dan bersifat unilateral. Ia berkembang akibat mikrotrauma kronik di kawasan patella, terkehel, dan gangguan biomekanik otot quadriceps.
Gejala dimanifestasikan oleh kesakitan sederhana yang sekejap-sekejap pada sendi lutut. Kejadian mereka tidak selalu dikaitkan dengan aktiviti fizikal. Pada masa yang sama, pergerakan di sendi tidak menyakitkan dan dipelihara sepenuhnya.
Diagnostik terdiri daripada pengumpulan anamnesis, satu set makmal dan kaedah instrumental. Yang paling bermaklumat termasuk CT, MRI dan radiografi. Arthroscopy dilakukan untuk menubuhkan diagnosis akhir. Rawatan adalah konservatif. Doktor menetapkan kursus ubat, fisioterapi, dan terapi senaman. Dengan rawatan yang tepat pada masanya, penyakit ini mempunyai prognosis yang menggalakkan.
Komplikasi dan akibatnya
Antara kemungkinan komplikasi dan akibat osteochondropathy, pesakit paling kerap menghadapi masalah berikut:
- Disfungsi sendi.
- Pengubahsuaian struktur tulang.
- Sekatan pada sendi anggota yang cedera.
- Proses dystrophik pada sendi.
- Pemusnahan tisu tulang secara perlahan.
Untuk mengelakkan komplikasi, anda harus mendapatkan bantuan perubatan tepat pada masanya dan mematuhi sepenuhnya preskripsi perubatan.
Diagnostik osteochondropathies
Sekiranya penyakit degeneratif-nekrotik bahagian tertentu tulang disyaki, satu set kaedah makmal dan instrumental dijalankan, serta pendekatan pembezaan.
Diagnostik osteochondropathy bermula dengan anamnesis dan pemeriksaan gambar klinikal. Ujian darah dan ujian reumatik kemudiannya ditetapkan. Perhatian khusus diberikan kepada radiografi.
Pada peringkat awal penyakit, gambar X-ray tidak begitu bermaklumat, jadi MRI dan CT dilakukan untuk mengesan sedikit perubahan dalam struktur tulang. Pemeriksaan diagnostik juga ditunjukkan semasa rawatan untuk menentukan keberkesanannya.
Ujian
Diagnostik makmal dalam nekrosis aseptik adalah perlu untuk menentukan tahap mineral dalam darah, penanda pembentukan tulang dan penyerapan tulang dalam cecair biologi. Ujian darah dan air kencing am tidak bermaklumat dalam proses degeneratif dalam tulang, tetapi dijalankan untuk menilai keadaan umum badan dan mengenal pasti proses keradangan.
- Analisis untuk menentukan mineral dalam darah.
- Kalsium adalah komponen utama tulang dan terlibat dalam pembinaan rangka. Normanya dalam darah vena ialah 2.15-2.65 mmol/l. Jika nilainya di bawah norma, kekurangan mineral dikompensasikan dengan larut lesap dari tulang. Ini membawa kepada kemusnahan tulang secara beransur-ansur dan tidak dicerminkan dalam kesihatan badan yang boleh dilihat.
- Fosforus dan magnesium berinteraksi dengan kalsium, meningkatkan penembusannya ke dalam tisu tulang. Dengan peningkatan nilai fosforus, kalsium dibasuh keluar dari badan. Nisbah kalsium dan fosforus biasa ialah 2:1. Norma fosforus dalam darah adalah dari 0.81 hingga 1.45 mmol / l, norma magnesium adalah dari 0.73 hingga 1.2 mmol / l. Jika terdapat gangguan pada zon pertumbuhan tulang spongi, nilainya mungkin berkurangan atau kekal dalam julat normal.
- Penunjuk biokimia pemusnahan tisu tulang
Kolagen protein, yang memberikan kekuatan dan keanjalan kepada tisu tulang, adalah bahan utama bahan interosseous, yang terletak di antara plat tulang. Apabila tulang rosak, protein, seperti kolagen, dimusnahkan, terurai kepada beberapa penanda. Bahan-bahan tersebut memasuki darah dan dikumuhkan tidak berubah dalam air kencing.
Penanda utama nekrosis aseptik termasuk: deoxypyridonoline (DPID), pyridinoline dan Cross-Laps. Yang terakhir ialah 8 asid amino yang membentuk kolagen dan terlibat dalam membina protein.
Juga semasa diagnostik, penunjuk peningkatan pembentukan tulang dianalisis. Yang paling bermaklumat ialah osteocalcin. Bahan ini dihasilkan oleh osteoblas semasa pembentukan tisu tulang dan sebahagiannya menembusi ke dalam aliran darah sistemik. Apabila tulang rosak, parasnya meningkat.
 [ 19 ]
[ 19 ]
Diagnostik instrumental
Komponen mandatori diagnostik dalam kes osteochondropathy yang disyaki adalah satu set pemeriksaan instrumental. Kaedah perkakasan mempunyai beberapa petunjuk untuk pelaksanaan:
- Kecederaan baru-baru ini.
- Sakit akut dan kronik yang menjalar ke bahagian lain badan.
- Memantau keberkesanan rawatan.
- Bersedia untuk pembedahan.
- Penilaian keadaan tulang dan vaskular.
- Radiografi - memberikan gambaran umum tentang keadaan tulang yang terjejas. Tidak mendedahkan gangguan peredaran darah. Sebagai peraturan, imej diambil dalam beberapa unjuran untuk analisis yang lebih tepat.
- Tomografi komputer ialah kajian lapisan demi lapisan tulang dan tisu lembut. Ia menentukan struktur tulang yang terjejas dan keadaan kapal menggunakan agen kontras.
- Pengimejan resonans magnetik - mendedahkan perubahan patologi pada peringkat awal. Gelombang elektromagnet digunakan untuk menggambarkan kawasan yang terjejas.
- Scintigraphy – mengesan proses abnormal dalam tulang pada peringkat awal, sebelum ia muncul pada X-ray. Selalunya digunakan sebagai kaedah tambahan kepada MRI atau CT. Jarang digunakan dalam amalan pediatrik.
- Arthroscopy – membolehkan anda menilai keadaan sendi lutut setepat mungkin dan membangunkan taktik rawatan selanjutnya. Menggabungkan fungsi diagnostik dan terapeutik. Selalunya digunakan untuk mendiagnosis penyakit Koenig, iaitu, kerosakan pada condyles femoral.
Osteochondropathies pada X-ray
Radiografi ialah pemeriksaan standard emas apabila penyakit tulang degeneratif-nekrotik disyaki. Mari kita pertimbangkan tanda-tanda utama osteochondropathy dari sebarang penyetempatan pada radiografi:
- Nekrosis tulang span dan sumsum tulang. Rawan artikular tidak tertakluk kepada nekrosis.
- Patah patologi – tisu tulang nekrotik tidak berfungsi, trabekula bahan span tidak dapat menahan beban yang dikenakan ke atasnya. X-ray menunjukkan tanda-tanda ubah bentuk tulang, pemendekan, pemadatan. Peringkat ini berlangsung kira-kira enam bulan.
- Peringkat penyerapan jisim nekrotik oleh lisis. Pada radiograf, jisim nekrotik dikelilingi oleh osteoklas. Epiphysis mempunyai struktur yang tidak seragam, tanda-tanda pendarahan dengan kalsifikasi berikutnya, perubahan kistik adalah mungkin.
- Pada peringkat pembaikan, iaitu, pemulihan struktur tulang, radiograf menunjukkan kawasan pencerahan dalam tisu tulang yang baru dicipta yang disebabkan oleh perubahan sista.
Untuk menentukan peringkat penyakit, hasil radiografi dibandingkan dengan gejala klinikal penyakit.
Diagnosis pembezaan
Apabila membuat diagnosis akhir, osteochondropathy dibezakan daripada penyakit lain dengan gejala yang sama. Kompleks gejala penyakit ini dibandingkan dengan patologi berikut:
- Artrosis yang berubah bentuk.
- Tuberkulosis tulang.
- Sakit sendi.
- Aterosklerosis.
- Perubahan degeneratif-proliferatif dalam tulang.
- Pertumbuhan baru.
- Penyakit berjangkit dan radang.
- Sindrom mampatan dan perangkap saraf periferi.
Apabila menjalankan diagnostik pembezaan, satu set pemeriksaan makmal dan instrumental dianalisis, dan peringkat nekrosis aseptik juga ditentukan.
Rawatan osteochondropathies
Berdasarkan keputusan diagnostik, pakar ortopedik merangka pelan rawatan untuk nekrosis aseptik. Pertama sekali, pesakit ditetapkan kursus ubat, yang termasuk ubat berikut:
- Ubat tahan sakit.
- Ubat anti-radang bukan steroid.
- Untuk melancarkan peredaran darah.
- Kompleks vitamin.
Pencegahan
Pencegahan gangguan dalam zon pertumbuhan tulang span terdiri daripada satu set kaedah yang bertujuan untuk pengukuhan umum badan, meningkatkan sifat perlindungan sistem imun, dan membekalkan unsur mikro dan makro yang berguna.
Pencegahan osteochondropathy terdiri daripada cadangan berikut:
- Aktiviti fizikal yang seimbang untuk mencipta dan menguatkan korset otot.
- Hadkan peningkatan aktiviti fizikal.
- Mengelakkan kecederaan.
- Pemakanan rasional.
- Mengambil kompleks vitamin dan mineral.
- Rawatan tepat pada masanya terhadap penyakit virus, berjangkit dan lain-lain badan.
- Memakai kasut yang dipasang dengan betul dengan insole ortopedik.
- Pemeriksaan berkala dengan doktor anda.
Langkah-langkah pencegahan juga termasuk urutan biasa pada anggota badan dan bahagian badan yang lain. Pada kesakitan pertama pada tulang dan sendi, anda harus mendapatkan bantuan perubatan untuk mendiagnosis punca keadaan yang menyakitkan dan menghapuskannya.
Ramalan
Dengan diagnosis dan rawatan yang tepat pada masanya, osteochondropathy mempunyai prognosis yang menggalakkan. Bentuk nekrosis aseptik yang teruk adalah sukar untuk dibetulkan, jadi ia boleh mendatangkan hasil yang tidak baik. Prognosis bertambah teruk dengan perkembangan komplikasi penyakit.
Osteochondropathy dan tentera
Penyakit nekrotik degeneratif bahagian tulang tertentu bukanlah pengecualian daripada perkhidmatan ketenteraan. Untuk mengelakkan perkhidmatan ketenteraan, adalah perlu untuk menjalani pemeriksaan perubatan ketenteraan, yang akan mengesahkan kehadiran gangguan fungsi yang menghalang perkhidmatan.
Senarai patologi yang mungkin menjadi larangan untuk perkhidmatan ketenteraan termasuk penyakit sistem rangka dan komplikasinya:
- Kelengkungan kongenital tulang belakang jenis tetap.
- Kecacatan dinding dada yang teruk dengan kegagalan pernafasan yang teruk.
- Lengkungan tulang belakang yang diperoleh dengan putaran vertebra.
- Ketidakupayaan untuk mengekalkan kedudukan tegak akibat kecacatan rangka.
- Ketidakstabilan segmen kolum tulang belakang.
- Kelemahan otot anggota badan, paresis otot dengan dekompensasi.
- Gangguan fungsi motor.
Dengan kehadiran penyakit yang disebutkan di atas, kerahan dihantar untuk menjalani satu siri pemeriksaan yang akan mengesahkan perubahan patologi: CT, MRI, X-ray, imbasan radioisotop. Berdasarkan hasil kajian dan kesimpulan suruhanjaya penasihat perubatan, orang wajib dikecualikan daripada perkhidmatan ketenteraan kerana osteochondropathy atau komplikasinya.

