Pakar perubatan artikel itu
Penerbitan baru
Sindrom petak
Ulasan terakhir: 29.06.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Sindrom petak adalah keadaan patologi yang berkembang dengan latar belakang peningkatan tekanan di dalam ruang terhad tertentu. Mungkin terdapat banyak sebab, tetapi intipatinya bermuara pada fakta bahawa di dalam rongga tertentu terbentuk tekanan separa yang meningkat, yang disebabkan oleh tekanan yang dikenakan pada dinding rongga, terdapat regangan mekanikal membran dan lapisan otot, rasa sakit berkembang, pelbagai gangguan fungsi dan struktur. Secara subjektif pada peringkat awal dianggap sebagai perasaan tekanan dan regangan di kawasan rongga tertentu, selepas itu gejala patologi lain bergabung. Selalunya memerlukan campur tangan pembedahan. Walau bagaimanapun, terdapat juga kaedah rawatan tradisional. [ 1 ]
Sindrom mampatan perut dalam pembedahan
Ia adalah satu set faktor termasuk proses struktur dan fisiologi patologi dalam badan, yang melibatkan peningkatan tekanan di kawasan perut. Keadaan yang paling teruk dianggap sebagai peningkatan mendadak dalam tekanan intra-perut. Dalam kes ini, seseorang merasakan tekanan yang semakin meningkat pada dinding rongga perut, pada organ dalaman. Pada mulanya hanya ada tekanan, dan ketidakselesaan yang berkaitan, tetapi secara beransur-ansur gejala meningkat, rasa sakit muncul.
Keadaan ini berbahaya kerana rongga mungkin pecah, serta gangguan sistemik peredaran darah dan tekanan darah, sehingga strok dan nekrosis. Keadaan sedemikian dalam pembedahan dipanggil sindrom mampatan perut, kerana patologi dilokalisasikan di rongga perut (perut). Anda boleh mencuba kaedah rawatan tradisional, tetapi selalunya ia tidak berkesan, jadi anda perlu menggunakan kaedah rawatan radikal. [ 2 ]
Epidemiologi
Menurut statistik, sindrom myofascial dan perut paling kerap didiagnosis. Yang pertama diperhatikan dalam kira-kira 45% kes, yang kedua - dalam 50%. Sesetengah penyelidik dan doktor membezakan bentuk lain sindrom petak, tetapi mereka menyumbang tidak lebih daripada 5%. Dalam kira-kira 30% kes, puncanya adalah pelbagai penyakit dalaman, faktor predisposisi. Dalam 15% puncanya adalah tumor, hematoma, edema yang teruk. Kira-kira 40% daripada patologi adalah disebabkan oleh pelbagai trauma, kecederaan, mampatan mekanikal rongga atau otot. Baki 15% adalah disebabkan oleh pelbagai sebab lain, yang boleh menjadi banyak, sebagai contoh, peningkatan tekanan terhadap latar belakang hipertensi, pelanggaran keadaan fungsi buah pinggang, hati, limpa, jantung. [ 3 ]
Statistik menunjukkan bahawa kira-kira 40% daripada patologi berakhir dengan pelbagai komplikasi, dalam 10% kes peritonitis dan gangguan teruk keadaan fungsi hati dan saluran GI berkembang. Dalam 9% kes, patologi hati dan buah pinggang berkembang, yang sering berkembang dan berakhir dengan kematian. Kegagalan jantung kronik berkembang dalam kira-kira 11% kes, kira-kira 12% adalah patologi hati, 8% - patologi limpa, 10% - kegagalan buah pinggang. Selalunya patologi ini berkembang dalam kompleks. Dalam semua 100% kes membangunkan pelanggaran homeostasis, fungsi penghalang membran mukus. [ 4 ], [ 5 ]
Punca daripada sindrom petak
Terdapat sejumlah besar sebab mengapa sindrom petak boleh berkembang. Pertama sekali, ia ditentukan oleh bentuk patologi. Jadi, bentuk perut berkembang terutamanya akibat paresis usus, perkembangan halangan. Pelanggaran keadaan fungsinya, atony. Ia sering berkembang sebagai kesan sampingan selepas pelbagai prosedur invasif terapeutik dan diagnostik, seperti laparoskopi, terutamanya jika ia dijalankan dalam keadaan kecemasan, tanpa penyediaan pesakit terlebih dahulu. Ia juga sering disebabkan oleh terapi infusi yang banyak, yang membawa kepada peningkatan jumlah cecair interstisial.
Selalunya sebab untuk perkembangan sindrom petak adalah trauma, terutamanya pelbagai trauma pada rongga perut, akibat daripada trauma, mampatan dinding rongga perut. Selalunya kemalangan kereta, kemalangan industri menyebabkan cecair terkumpul dalam rongga retroperitoneal dan meningkatkan tekanan. Kerosakan pada diafragma, tulang belakang, organ dalaman di sekeliling dan kawasan pelvis, boleh menyebabkan sindrom petak berkembang. Terdapat juga banyak faktor kongenital, anatomi yang terdedah kepada perkembangan patologi.
Dalam bentuk myofascial (otot) sindrom petak, punca biasanya terletak pada beban otot yang tidak betul, trauma, kerosakan mekanikal. Di samping itu, kerosakan boleh disebabkan oleh faktor genetik, kecenderungan, kecederaan kongenital. Selalunya penggunaan tourniquet, pembalut, cast yang tidak betul, memerlukan peningkatan tekanan di dalam otot. Perlu diambil kira bahawa tekanan boleh terus meningkat hanya sehingga penunjuk tertentu yang terhad, selepas itu rongga pecah. Untuk mengurangkan kesan traumatik, ubat khas digunakan. Jika ia tidak berkesan, kaedah rawatan pembedahan digunakan.
Tekanan juga boleh dikenakan oleh tumor, hematoma, tisu yang rosak di sekeliling, tulang yang tersesat dan terkehel, dan bengkak yang teruk. [ 6 ]
Faktor-faktor risiko
Semua faktor yang boleh memberi tekanan kepada tubuh manusia dianggap sebagai faktor risiko utama. Ini termasuk faktor mekanikal yang bersentuhan langsung dengan struktur tubuh manusia (tourniquets, korset, pembalut tekanan, tulang yang disesarkan).
Faktor luaran yang menyebabkan peningkatan tekanan darah dan kemudian tekanan cecair lain dalam badan juga boleh menjadi faktor risiko. Ini boleh menjadi tekanan di bawah air (sering dialami oleh penyelam skuba, penyelam, penyelamat, orang menyelam hingga ke kedalaman yang cukup hebat). Selalunya patologi sedemikian berkembang pada semua orang yang terlibat dalam menyelam laut dalam, menyelam ke kedalaman yang hebat, terlibat dalam sukan ekstrem.
Perlu diingat bahawa tekanan separa cecair boleh meningkat dalam keadaan iklim altitud tinggi, udara nipis, dalam keadaan tanpa berat. Boleh dipanggil penyakit pekerjaan juruterbang, juruterbang pejuang, pendaki gunung, angkasawan, pelbagai penguji. Selalunya berkembang dalam keadaan makmal pada pekerja loji tenaga nuklear dan haba.
Orang yang baru-baru ini menjalani campur tangan intra-perut atau intramuskular, seperti pembedahan, diagnostik laparoskopi atau prosedur rawatan, juga berisiko. Ubat berat dan farmaseutikal tertentu boleh bertindak sebagai faktor risiko. Terdapat juga peningkatan risiko yang ketara pada orang yang menerima kemoterapi, pesakit dengan tumor saluran penghadaman, kelainan pada nada vaskular, tekanan darah, penyakit jantung, penyakit buah pinggang dan edema. [ 7 ]
Patogenesis
Pada masa ini dipercayai bahawa patogenesis adalah berdasarkan pelanggaran tekanan darah, serta pelanggaran tekanan dalam rongga organ tertentu. Bergantung pada bentuk patologi. Jadi, dalam bentuk perut, pelanggaran berlaku di rongga perut. Dengan bentuk myofascial, tekanan cecair dalam otot meningkat. Proses ini bermula akibat peningkatan tekanan sekurang-kurangnya 15 unit, selepas itu proses patologi hanya meningkat dan berkembang, keadaan bertambah buruk.
Peningkatan tekanan melebihi 30 unit adalah sangat berbahaya kerana gangguan selanjutnya mungkin berlaku, sehingga kegagalan pelbagai organ. Adalah berbahaya untuk mengekalkan tekanan intra-perut yang tinggi selama sehari, kerana ia melibatkan pelanggaran keadaan fungsi organ, serta nekrosisnya, gangguan aliran darah sistemik, bekalan darah ke organ. Membangunkan fenomena seperti ACS dan IAH, yang mencetuskan beberapa perubahan patologi lain dalam badan, yang menjejaskan seluruh badan, semua sistem organ. Sebagai peraturan, simptomologi berkembang secara beransur-ansur, apabila tekanan meningkat dan proses metabolik merosot.
Jadi, pertama sekali, terdapat gangguan di peringkat tempatan. Ini boleh menjadi gangguan pada lapisan otot, atau dalam rongga perut. Tekanan meningkat, aliran darah tempatan terjejas. Pertukaran antara cecair tisu dan darah dan limfa semakin merosot. Ini membawa kepada fakta bahawa metabolit kekal dalam cecair tisu, meracuni badan. Hipoksia juga meningkat, dan serentak dengannya hiperkapnia (akibatnya terdapat penurunan mendadak dalam oksigen dan peningkatan tahap karbon dioksida pertama dalam cecair tisu, dan kemudian, dalam darah, dalam jumlah aliran darah sistemik).
Perlu diingat bahawa apabila tekanan darah meningkat, tekanan darah meningkat, sindrom kesakitan secara beransur-ansur muncul. Proses merebak di luar rongga yang terjejas melalui arteri dan urat berdekatan, bekalan darah ke tisu sekeliling terganggu, keadaan membran mukus terganggu, oksigenasi dinding ke dinding jatuh.
Ia amat berbahaya untuk rongga perut, kerana dengan serta-merta peristalsis, motilitas usus terganggu, genangan berkembang, tahap keasidan jatuh secara langsung dalam rongga perut dan dalam membran mukus. Ini mengurangkan kereaktifan usus, reseptor, melanggar proses pencernaan. Walaupun patologi yang dinyatakan belum lagi diperhatikan, dan kesejahteraan tidak merosot, pada tahap histologi, patogenesis sudah cukup jelas.
Pertama sekali, ia menarik perhatian kepada fakta bahawa terhadap latar belakang keasidan yang dikurangkan berulang kali meningkatkan risiko proses kanser, masing-masing, boleh mengembangkan tumor malignan (kanser), yang sering tidak dapat dikendalikan. Terutama apabila disetempat di kawasan perut. Penurunan secara beransur-ansur dalam motilitas dan peristalsis, perkembangan kesesakan, melibatkan peningkatan risiko kesesakan, yang hanya memburukkan keadaan, dan menyumbang kepada peningkatan tekanan intra-perut.
Proses purulen, purulen-septik berkembang, yang boleh berkembang menjadi nekrosis tisu dan perkembangan peritonitis. Patogenesis peritonitis dikaitkan dengan perkembangan keradangan, di mana seluruh rongga perut dijangkiti. Selalunya berakhir dengan sepsis (keracunan darah), dan melibatkan kematian tisu sekeliling. Ia disertai dengan mabuk yang teruk, di mana endo- dan eksotoksin merebak ke seluruh badan.
Selepas itu, terdapat perkembangan proses patologi yang menjejaskan semua kawasan usus, termasuk usus kecil dan besar. Semua ini memerlukan peningkatan beban pada organ sistem kencing, hati, yang tidak lagi menampung peningkatan jumlah endotoksin, disokong oleh proses patologi berjangkit dan purulen-septik. Keracunan meningkat, beban pada hati dan sistem lain yang terlibat dalam peneutralan toksin.
Perlu diingat bahawa terdapat perkembangan bersamaan penyakit hati, patologi autoimun, hepatomegali, splenomegali. Dalam kebanyakan pesakit terdapat perkembangan gabungan hepatomegali dan splenomegali. Tahap akhir patogenesis boleh menjadi kekurangan buah pinggang dan hepatik yang teruk, yang melibatkan output jantung terjejas, kegagalan jantung dan gangguan pelbagai organ. Dan ini sudah bertindak sebagai kriteria prognostik negatif, yang berakhir dengan kematian jika langkah yang sesuai tidak diambil. [ 8 ]
Gejala daripada sindrom petak
Pada peringkat awal perkembangan sindrom petak, seseorang terganggu oleh perasaan tekanan dari dalam, yang berkembang di rongga organ dalaman. Selalunya, patologi tertakluk kepada saluran GI dan otot. Secara beransur-ansur, apabila proses patologi berkembang, perasaan regangan, tekanan dari dalam meningkat. Ramai orang menyedari bahawa mereka mempunyai perasaan bahawa mereka akan "meletus" dari dalam, atau mereka "meletus seperti belon". Sakit kemudian berkembang, yang mungkin merebak ke seluruh kawasan yang terjejas. Selalunya terdapat kerosakan sistemik pada saluran darah dan peningkatan umum dalam tekanan darah dan tekanan vena.
Salah satu gejala biasa sindrom petak, adalah irama jantung yang tidak normal. Ini ditunjukkan oleh rasa sesak nafas, yang digabungkan dengan perasaan tekanan darah tinggi, aritmia, takikardia, kurang kerap - bradikardia. Mungkin juga ada rasa sakit di kawasan buah pinggang, hati, jantung. Fungsi pernafasan terganggu, terutamanya sukar untuk dihembus. Dyspnea mungkin berkembang, kekerapan pergerakan pernafasan mungkin berkurangan. Perubahan utama berlaku dalam sistem pernafasan dan kardiovaskular, tekanan intrathoracic meningkat.
Tanda pertama yang menunjukkan perkembangan patologi adalah perasaan tekanan pada dinding organ berongga dari dalam. Ini menyebabkan ketidakselesaan, yang secara beransur-ansur meningkat dan disertai dengan pelbagai sensasi yang tidak menyenangkan, sehingga perkembangan sindrom kesakitan.
Tahap
Proses patologi berlangsung dalam beberapa peringkat. Pada peringkat pertama, prekursor dan gejala awal berkembang, menunjukkan peningkatan tekanan darah, cecair dalam rongga badan (bergantung pada kawasan kecederaan). Pada masa yang sama, sensasi tidak memberikan keselesaan, agak tidak menyenangkan. Terdapat kecenderungan untuk mereka meningkat dan dipergiatkan.
Pada peringkat kedua sindrom petak, homeostasis terganggu dan proses patologi mula merebak. Ia mungkin masih tidak cukup jelas dan boleh dilihat, dan satu-satunya gejala mungkin masih tekanan. Tetapi dalam parameter makmal sudah ada tanda-tanda gangguan biokimia darah, tanda-tanda awal endotoxemia.
Pada pemeriksaan visual, bengkak dan hiperemia tisu yang ketara dicatatkan. Juga pada palpasi, terdapat penebalan dan keradangan nodus limfa, rasa sakit. Aliran darah meningkat secara purata dari 10 hingga 20 unit, dan ini agak berbahaya untuk badan. Khususnya, ia mewujudkan beban yang tidak mampan pada hati, dan melibatkan kerosakan nekrotik pada hati, kira-kira 15% daripada hepatosit mati, yang agak berbahaya untuk hati. Ini jelas kelihatan dalam analisis biokimia dan didiagnosis, pertama sekali, dengan peningkatan tahap AlAT dan alkali fosfatase.
Sekiranya tidak dirawat, peringkat ketiga proses patologi berlaku. Sekiranya dirawat tepat pada masanya, kurangkan tekanan kepada penunjuk norma fisiologi seseorang, keadaan sering dinormalisasi. Tetapi dalam kes kematian sel hati, pemulihan mereka tidak diperhatikan. Hepatosit yang rosak digantikan oleh tisu penghubung, yang dengan ketara meningkatkan risiko sirosis hati, dan mewujudkan beban tambahan pada buah pinggang, jantung, sistem pernafasan.
Tahap ketiga sindrom petak dikaitkan dengan pelanggaran keadaan fungsi buah pinggang, hati, jantung, paru-paru. Oleh itu, kebarangkalian untuk mengembangkan kekurangan organ ini meningkat dengan mendadak. Kardiosit, hepatosit, nefrosit juga mula mati. Kematian sebahagian besar sel disertai dengan pelanggaran keadaan fisiologi semula jadi organ-organ ini. Ia juga perlu diperhatikan bahawa dalam kebanyakan kes peringkat ketiga berakhir dengan perkembangan kegagalan pelbagai organ.
Peringkat keempat adalah yang paling teruk, dan selalunya berakhir dengan kematian. Oleh itu, hati berhenti mengatasi toksin, gejala mabuk meningkat. Tekanan darah terus meningkat, keadaan bertambah buruk, gambaran klinikal mabuk terus berkembang. Nekrosis tisu muncul. Beban pada tisu yang masih hidup, meningkat dengan ketara, mengakibatkan peningkatan risiko kegagalan. Di buah pinggang, penapisan tiub terganggu, proses nekrotik berkembang di buah pinggang, akibatnya buah pinggang boleh gagal. Secara beransur-ansur, patologi meningkat, dan ini sudah mewujudkan kegagalan pelbagai organ, kerana peraturan hormon juga terganggu. Khususnya, sistem renin-aldosteron terganggu, fungsi sistem aldosteron. Diuresis berkurangan dan kadang-kadang hilang sepenuhnya. Orang itu mungkin koma atau mati.
Tahap kelima sindrom petak, oleh itu, tidak wujud, tetapi beberapa doktor membezakannya. Tahap ini biasanya teruk dan tidak dapat dipulihkan, disertai dengan mabuk yang teruk, kegagalan pelbagai organ. Seseorang mungkin tidak sedarkan diri, dalam keadaan koma. Edema otak, paru-paru berkembang, dan semuanya berakhir dengan kematian. Jika seseorang berada di peringkat kelima ini, tiada kes pemulihan. Jika kita mengecualikan kes apabila seseorang menggunakan sokongan hayat buatan. [ 9 ]
Borang
Terdapat beberapa jenis sindrom petak. Selalunya, pembahagian adalah berdasarkan gambaran klinikal dan gejala asas yang membentuk aduan utama seseorang, dari keanehan patogenesis dan organ yang terjejas.
Jenis sindrom petak yang paling biasa ialah sindrom perut, yang disertai dengan peningkatan tekanan intra-perut, serta gangguan aliran darah sistemik. Perlu juga diperhatikan bahawa bentuk patologi ini paling kerap berakhir dengan hasil yang membawa maut, kerana ia melibatkan pelanggaran keseluruhan saluran pencernaan, dan juga menyumbang kepada perkembangan neoplasma malignan di dalam perut. Kesesakan terbentuk, yang membentuk sumber jangkitan dan toksin, yang disertai dengan mabuk badan, atrofi lapisan otot, paresis usus, peritonitis.
Bentuk kedua, yang agak biasa dalam amalan perubatan - bentuk myofascial, yang disertai oleh gangguan sistem otot. Tekanan di dalam otot meningkat, keadaan gentian otot terganggu. Ciri tersendiri adalah bahawa sindrom ini paling kerap disertai dengan sakit yang teruk di kawasan otot, dan secara beransur-ansur kesakitan berlangsung, sehingga lesi seluruh otot rangka. Ciri ciri adalah penurunan progresif dalam nada otot, yang akhirnya boleh berakhir dengan kelumpuhan otot, kegagalan sepenuhnya anggota badan.
Titik yang paling berbahaya ialah kekalahan otot otot licin, di mana nada otot licin yang membentuk organ dalaman, lapisan mukosa dan submukosa berkurangan. Ia juga perlu diperhatikan bahawa dalam kes ini bahkan boleh ada kematian mengejut akibat serangan jantung atau penangkapan pernafasan, akibat kelumpuhan lengkap otot pernafasan.
Jenis sindrom petak yang kurang biasa, adalah bentuk intrathoracic, di mana tekanan meningkat di kawasan sternum, dalam rongga pleura. Akibat negatif utama ialah peningkatan tekanan intrakranial. Ini disebabkan oleh fakta bahawa peningkatan tekanan dalam rongga toraks, melibatkan tekanan pada kawasan intercostal, tulang belakang toraks, serta saraf tunjang. Secara beransur-ansur, tekanan juga meningkat pada tulang belakang serviks, struktur subcostal. Oleh itu, tekanan intrakranial juga meningkat.
Proses sebaliknya juga sering diperhatikan, di mana trauma craniocerebral disertai dengan peningkatan tekanan intrakranial. Proses ini disertai dengan tekanan pada struktur batang dan pelbagai bahagian saraf tunjang. Di dalam rongga toraks, terdapat juga peningkatan tekanan. Terdapat edema otak dan saraf tunjang, sekatan korteks serebrum, dan risiko lesi otak iskemia meningkat.
Dengan lesi gabungan otak dan perut, organ dalaman, terdapat peningkatan tekanan dalam rongga dada. Edema meningkat dan otak mengalami perubahan yang tidak berfungsi lagi. Tekanan mula meningkat, baik di kawasan otak dan peritoneum. Pada masa yang sama, tekanan di kawasan sternum meningkat. Ini disertai dengan lesi kardiovaskular yang jelas, di mana edema terus meningkat. Edema pulmonari agak berbahaya, kerana ia hampir selalu berakhir dengan kematian.
Lebih jarang adalah jenis patologi seperti sindrom petak tibia, paha, punggung, lengan bawah, siku. Dalam kebanyakan kes, lesi disertai dengan lesi sistem otot. Kebanyakan penyelidik tidak membezakan jenis ini dalam kategori yang berasingan, tetapi merujuk semua lesi ini kepada sindrom myofascial.
Sindrom petak perut
Di bawah bentuk perut sindrom petak bermakna lesi perut, yang disertai dengan peningkatan tekanan yang kuat di kawasan peritoneum. Ia disertai oleh sensasi yang tidak menyenangkan, perasaan tekanan di dalam rongga perut. Keadaannya agak teruk dan berbahaya. Berbahaya, pertama sekali, dengan komplikasinya. Agak cepat membangunkan komplikasi yang menjejaskan hati, buah pinggang, jantung. Kegagalan multiorgan berkembang, yang disertai dengan koma dan kematian.
Rawatan selalunya ubat, tradisional, tetapi kaedah radikal juga terpaksa. Tetapi ini adalah langkah melampau yang digunakan jika kaedah lain tidak berkesan. Rawatan terutamanya bertujuan untuk mengurangkan tekanan dalam rongga perut, mengurangkan edema, melegakan kesakitan. [ 10 ]
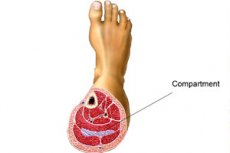
Sindrom petak tibia
Selalunya di bawah sindrom petak kaki bawah dimaksudkan bentuk myofascial sindrom ini, yang disertai dengan peningkatan tekanan pada otot yang membentuk pergelangan kaki. Sendi buku lali juga tunduk kepada ubah bentuk yang ketara. Rawatan bertujuan untuk mengurangkan tekanan, menghilangkan kesakitan dan bengkak, mencegah kelumpuhan dan atonia otot. [ 11 ]
Sindrom petak gluteal
Ia adalah kecederaan pada otot gluteal, di mana tekanan fascial dalam gentian otot meningkat. Ini adalah gabungan faktor yang disertai dengan satu set perubahan, fenomena patologi yang berlaku dalam ruang otot yang terhad. Sebagai peraturan, ia bermula dengan lesi tempatan otot tunggal dan peningkatan tekanan di dalamnya, yang disertai oleh iskemia dan hipertensi, dengan kelumpuhan dan paresis secara beransur-ansur.
Keadaan ini agak berbahaya kerana fakta bahawa perfusi otot, edema teruk berkembang. Hipertensi. Sebahagian daripada otot menjadi hipertrofi, sebahagian, sebaliknya, dalam kadar dipercepatkan secara progresif, kehilangan nada. Selalunya sindrom petak dalam otot gluteal berkembang berkaitan dengan kerosakan traumatik pada kedua-dua otot yang betul dan lapisan fassialnya.
Gejala biasa termasuk perkembangan edema selepas trauma, hipertensi teruk, hematoma, edema, dan mampatan kedudukan. Selalunya, tumor yang progresif dan berkembang pesat memberi tekanan pada otot, mengakibatkan peningkatan tekanan darah dalam otot. Iaitu, patogenesis yang mendasari adalah pemampatan kedudukan otot secara beransur-ansur, tetapi pada masa yang sama, jumlahnya tetap sama. Otot boleh menahan penguncupan progresif ini hanya sehingga had tertentu. Pada masa yang sama, peningkatan tekanan darah terus berkembang sehingga otot pecah atau nekrosis nekrotik berlaku.
Tanda-tanda utama adalah sakit, yang disertai dengan perasaan tekanan, mampatan, denyutan berterusan sifat yang semakin meningkat. Kesakitan meningkat pada waktu petang, dan sedikit berkurangan pada waktu pagi. Sendi yang rosak juga mengalami kerosakan yang ketara, ia menjadi kurang mudah alih, pemakanannya terganggu, jumlah pelincir sinovial, yang bertanggungjawab untuk keselamatan dan integriti sendi, berkurangan. Juga ciri ciri adalah bahawa rasa sakit berkurangan dengan ketara dengan pergerakan aktif kawasan yang terjejas, dan meningkat dengan ketara dengan pergerakan pasif, terutamanya apabila meregangkan otot, mampatannya. Juga, jika kedudukan lutut berhubung dengan punggung diubah, rasa sakit juga meningkat. Pesakit fenomena yang agak tidak menyenangkan memanggil ketegangan watak yang semakin meningkat, bengkak, fleksi, paresthesia, hyperesthesia. Terdapat juga peningkatan sensitiviti pada kulit. [ 12 ]
Sindrom petak lengan bawah
Selalunya, selepas pelbagai kemalangan dan bencana, sindrom petak berkembang di lengan bawah. Ini adalah keadaan di mana otot dimampatkan atau rosak secara mekanikal, yang disertai dengan peningkatan tekanan dalam fascia otot. Ciri tersendiri keadaan ini adalah kesakitan watak sederhana, serta perkembangan pesat proses patologi, yang dengan cepat menjejaskan bahagian lain badan. Sebagai contoh, selalunya dalam proses patologi melibatkan kedua-dua jabatan bahu dan keseluruhan ikat pinggang bahagian atas. Oleh itu, komplikasi patologi lengan bawah adalah sindrom petak bahu, klavikula, dan kadang-kadang kawasan toraks. [ 13 ]
Sindrom petak dalam peritonitis
Sindrom kompartmen sering disertai dengan peritonitis, sama seperti peritonitis sering mengembangkan sindrom ini. Oleh itu, dengan peningkatan tekanan dalam rongga perut, stasis sering berkembang, peristalsis dan motilitas terganggu, mengakibatkan penurunan nada, meningkatkan risiko komplikasi, seperti proses keradangan, proses berjangkit. Sebagai peringkat akhir kerosakan teruk pada peritoneum, peritonitis mungkin berkembang.
Ia juga biasa untuk melihat kes di mana peritonitis berkembang (cth, keradangan teruk, stasis najis, paresis usus, halangan). Dalam kes ini, peritonitis mengakibatkan peningkatan mendadak dalam tekanan dalam rongga perut, mengakibatkan sindrom petak. Ciri ciri ialah proses ini berkembang pesat. Jika dalam kes pertama ia adalah proses yang beransur-ansur, beransur-ansur, disertai dengan peningkatan tekanan secara beransur-ansur. Dalam kes kedua, proses yang cepat dan pantas berkembang, yang disertai dengan peningkatan tekanan yang mendadak dalam peritoneum. [ 14 ]
Komplikasi dan akibatnya
Komplikasi dan pelbagai akibat negatif berkembang dengan cepat. Mereka teruk, dan selalunya berakhir dengan kematian. Jadi, sebagai contoh, dengan sindrom petak perut, agak cepat mengalami penurunan peristalsis, motilitas, penurunan keasidan. Fungsi lengkap saluran pencernaan terganggu: kesesakan berkembang, atony usus besar dan kecil, proses keradangan dan berjangkit berkembang, peritonitis. Terhadap latar belakang keasidan yang dikurangkan agak kerap perkembangan tumor malignan. Yang paling berbahaya dianggap tumor setempat di dalam perut, kerana kebanyakannya tidak boleh beroperasi.
Komplikasi sindrom petak myofascial juga dianggap berbahaya. Selalunya komplikasi sedemikian adalah akibat gangguan nada otot, peningkatan tekanan dalam fascia. Jadi, agak berbahaya adalah keadaan di mana nada otot pernafasan berkurangan. Akhirnya, ini boleh berakhir dengan kelumpuhan pusat pernafasan, ketiadaan proses pernafasan, penangkapan pernafasan. Juga agak kerap mengembangkan patologi aktiviti jantung, fungsi normal buah pinggang, hati, limpa terganggu. Peraturan hormon badan, status imun terganggu, keamatan metabolisme berkurangan.
Sindrom kompartmen sering disertai dengan edema paru-paru dan serebrum. Akibat yang paling berbahaya boleh dianggap sebagai kegagalan jantung, pernafasan, buah pinggang, hepatik, yang akhirnya berkembang menjadi kegagalan pelbagai organ, dan membawa kepada perkembangan koma, kekeliruan, dan kematian.
Sindrom petak adalah keadaan patologi khas di mana terdapat peningkatan tekanan dalam rongga organ. Dalam kes ini, dinding organ diregangkan, reseptor menjadi jengkel, dan beberapa patologi yang berkaitan berkembang. Gejala utama adalah perasaan tekanan yang berterusan, yang semestinya meningkat. Apabila patologi berkembang, rasa sakit berkembang. Bergantung pada bentuk sindrom, proses patologi boleh menjejaskan otot, atau rongga perut. Penyebab yang paling biasa ialah trauma atau kerosakan mekanikal, memerah kawasan yang terjejas. Tetapi mungkin juga ada sebab lain.
Patogenesis adalah berdasarkan peningkatan tekanan cecair dalaman pada dinding organ berongga. Sebagai contoh, peningkatan tekanan intra-perut, intratoraks, pleura. Keadaan ini memerlukan diagnosis dan rawatan segera, kerana ia berbahaya dengan komplikasinya. Salah satu komplikasi utama ialah paresis usus (dalam bentuk perut), lumpuh otot (dalam bentuk myofascial). Peritonitis, mabuk, strok, nekrosis tisu, yang berakhir dengan kegagalan pelbagai organ, koma, edema serebrum dan pulmonari, dan kematian juga biasa. [ 15 ]
Diagnostik daripada sindrom petak
Untuk mendiagnosis sindrom petak, anda harus berunding dengan pengamal am, yang seterusnya akan merujuk kepada pakar yang betul. Dalam kes kursus akut, ambulans harus dipanggil. Lebih cepat diagnosis dibuat dan penjagaan kecemasan disediakan, lebih selamat keadaan, lebih rendah risiko kematian. Dalam kes trauma, diagnosis dibuat oleh traumatologist.
Kaedah mendiagnosis sindrom petak ditentukan terutamanya oleh bentuk patologi. Dalam bentuk myofascial, untuk tujuan diagnosis, pemeriksaan fizikal standard dijalankan, di mana kaedah penyiasatan standard digunakan, seperti auskultasi, palpasi, perkusi. Ini memungkinkan untuk mengenal pasti edema, hematoma, hiperemia, kemungkinan pecah, penebalan tisu. Adalah penting untuk mengesan kadar perkembangan edema, peningkatan gejala. Dalam sindrom petak traumatik, edema yang ketara maksimum diperhatikan 5-12 jam selepas kecederaan. Juga, peringkat sindrom petak dinilai oleh berapa lama dahulu tourniquet digunakan (jika ada).
Menganalisis
Ujian klinikal standard tidak bermaklumat dan jarang digunakan. Walau bagaimanapun, walaupun ujian klinikal air kencing, darah, najis boleh memberitahu pakar diagnostik yang berpengalaman banyak. Sebagai contoh, mereka boleh menunjukkan arah anggaran proses patologi yang diperhatikan di dalam badan. Dan pada mereka sudah mungkin untuk menilai tentang perubahan selanjutnya, adalah mungkin untuk meramalkan hasil penyakit, untuk menilai keberkesanan rawatan, untuk menentukan skema penyelidikan lanjut.
Diagnostik instrumental
Pada masa kini, terdapat kaedah khas untuk mengukur tekanan subfascial yang membolehkan anda menentukan tahap tekanan dengan tepat. Untuk tujuan ini, peranti Riva-Rocci digunakan, iaitu manometer merkuri khas dengan jarum suntikan. Perubatan moden mempunyai banyak kaedah inovatif yang membolehkan pemantauan jangka panjang tekanan subfascial dan intra-perut. Tidak dinafikan, kaedah diagnosis instrumental masih kekal yang paling boleh dipercayai.
Peningkatan tekanan darah sekali dan sekali-sekala, atau sedikit peningkatan tekanan darah, belum lagi menjadi asas untuk diagnosis sindrom petak. Untuk membuat diagnosis ini, tekanan darah mesti meningkat sebanyak 40 unit. Dalam kes ini, penjagaan kecemasan perlu disediakan dengan segera, kerana jika tekanan ini berterusan selama 5-6 jam, otot akan mengalami lesi iskemia dengan perkembangan nekrosis tisu berikutnya.
Terdapat juga kaedah terbuka untuk mengukur tekanan intra-perut. Ini boleh didapati jika terdapat rongga terbuka. Contohnya, kecederaan teruk. Atau prosedur sedemikian dilakukan semasa laparoskopi dan prosedur invasif lain. Juga, kemungkinan menggunakan kaedah pengukuran langsung muncul di hadapan longkang, semasa dialisis peritoneal. Tidak dinafikan, kaedah ini adalah yang paling tepat. Tetapi mereka juga berbahaya. Oleh itu, ia dijalankan sangat jarang, dan hanya jika pelaksanaannya wajar dan sesuai. Perlu diingat bahawa prosedur itu memerlukan ketepatan tinggi dan kemahiran pakar yang akan melaksanakannya. Ia sentiasa perlu untuk mengambil kira risiko komplikasi yang tinggi. Oleh itu, jika terdapat kemungkinan sedemikian, diagnostik tidak langsung dijalankan.
Dalam kes sindrom petak perut, diagnosis adalah berdasarkan pengukuran tekanan pundi kencing. Ini kerana tekanan merebak ke semua titik dalam rongga perut tanpa perubahan (mengikut hukum Pascal). Oleh itu, ia akan sama di pundi kencing dan di semua titik di perut dan retroperitoneum, serta di vena kava inferior. Pemantauan tekanan pundi kencing harian dianggap sebagai kaedah penyiasatan yang paling berkesan dan tepat. Di samping itu, ia selamat dan tidak berbahaya, tidak ada akibat negatif untuk kesihatan.
Untuk tujuan pemantauan sedemikian, urimeter digunakan, iaitu sistem tertutup dengan alat pengukur dan penapis hidrofobik terbina dalam. Tetapi kaedah ini mempunyai kontraindikasi sendiri. Contohnya. Ia tidak boleh digunakan dengan kerosakan pada pundi kencing, memerahnya dengan hematoma, tumor. Dalam kes ini, untuk mengukur tekanan menggunakan tiub gastrik, mengukur tekanan intragastrik. Dalam kes yang melampau, apabila tidak mungkin menggunakan kaedah lain, tekanan intra-perut diukur dengan kateterisasi vena kava inferior. Kateter dimasukkan melalui vena femoral.
Diagnosis pembezaan
Diagnosis pembezaan adalah berdasarkan keperluan untuk membezakan tanda-tanda sindrom petak daripada tanda-tanda keadaan patologi lain yang serupa. Kesakitan boleh menjadi kriteria diagnostik yang penting. Wataknya juga dinilai berdasarkan banyak ciri perjalanan patologi. Perkembangan sindrom petak ditunjukkan oleh rasa sakit watak berdenyut, yang dikesan agak mendalam, di lapisan dalam otot, organ. Dengan kecederaan biasa, kesakitan biasanya cetek dan denyutan tidak dirasai. Juga, peningkatan tekanan ditunjukkan oleh kesakitan dengan regangan pasif dan mampatan. Dengan pergerakan aktif, rasa sakit berkurangan dengan ketara, keadaan lega. Dengan imobilisasi, kesakitan sebaliknya berkurangan.
Sindrom Zudek
Ia adalah keadaan patologi yang berlaku akibat mampatan atau trauma. Selalunya ia adalah hasil daripada penjagaan kecemasan yang tidak betul, atau jika tiada penjagaan yang berkelayakan untuk patah anggota badan. Dalam sindrom ini, neurodistrofi berkembang, diikuti dengan kelemahan dan kematian selanjutnya lapisan otot.
Selalunya sindrom zudek dilihat selepas patah tulang (selepas cast dikeluarkan). Tulang mungkin tidak bercantum dengan betul, memberi tekanan pada tisu sekeliling. Gejala utama adalah perkembangan bengkak, pedih, kulit bergelombang, dan kesejukan kawasan yang terjejas. Kadang-kadang di kawasan yang terjejas sebaliknya, peningkatan suhu tempatan berkembang. Selalunya terdapat kesemutan, pembakaran, gatal-gatal di kawasan kawasan yang terjejas.
Pada masa hadapan, nekrosis gentian otot berkembang, dan tisu otot mati. Keadaan ini mungkin berakhir dengan lumpuh. Ia juga berkembang pada latar belakang osteoporosis, proses dystrophik dan nekrotik. Pertama sekali, patogenesis adalah berdasarkan gangguan neurogenik, di mana terdapat pelanggaran pengaliran saraf, penurunan sensitiviti, kereaktifan dan tindak balas terhadap rangsangan.
Kaedah diagnostik termasuk ultrasound, radiografi, dan penentuan suhu badan menggunakan pengimejan terma. Rawatan bertujuan untuk melegakan sindrom kesakitan, menghapuskan bengkak, mencegah tisu mati. Sekiranya terdapat tanda-tanda sindrom Zudek, anda perlu berjumpa doktor secepat mungkin, dan menjalankan rawatan yang diperlukan. Jika tidak, peringkat ketiga boleh dikatakan tidak boleh dirawat dan berakhir dengan kematian.
Sindrom kemalangan
Ia adalah patologi yang berlaku akibat kesan intensif tunggal pada otot pelbagai faktor traumatik. Dalam kes ini, terdapat pemusnahan tisu otot yang tajam dengan pembebasan produk pereputan tisu otot (mioglobin, metabolit selular) ke dalam darah. Semua ini disertai dengan mabuk yang teruk. Fenomena ini dipanggil rhabdomyolysis. Dalam kes ini, terdapat keracunan oleh produk pereputan tisu otot. Terdapat kegagalan buah pinggang secara beransur-ansur dengan perkembangan kegagalan buah pinggang, kerana beban pada buah pinggang dan keseluruhan sistem kencing meningkat dengan ketara. Gejala mabuk meningkat, kegagalan pelbagai organ dan kematian berlaku.
Penyebab paling biasa Sindrom Crash adalah satu kesan merosakkan intensiti tinggi. Kira-kira 50% daripada semua kes berlaku di kawasan di mana permusuhan, konflik setempat, pengeboman, serangan pengganas, letupan. Ia juga sering diperhatikan di zon kecemasan, bencana (gempa bumi, tsunami, banjir, kebakaran besar-besaran, runtuh, di bawah bangunan yang musnah). Patogenesis mungkin berdasarkan bukan sahaja pada pelanggaran integriti tisu otot, tetapi juga penyumbatan saluran darah, oklusi, mampatan, atau trombosis mereka, mengakibatkan peredaran darah terjejas, dan tisu otot tidak menerima nutrisi yang diperlukan. Keracunan, distrofi, hipoksia dengan hiperkapnia berkembang. Selepas pemusnahan tisu, unsur-unsur struktur dilepaskan ke dalam darah, merebak ke seluruh badan, dan keadaan struktur dan fungsi seluruh organisma terganggu.
Sindrom mampatan berpanjangan
Akibat otot berada dalam keadaan mampatan berpanjangan, sindrom boleh berkembang, yang telah diberi nama sindrom mampatan berpanjangan. Seperti yang dapat dilihat dari nama itu sendiri, patogenesis adalah berdasarkan pelanggaran trofik dalam tisu otot, yang berkembang sebagai akibat daripada fakta bahawa serat otot tertakluk kepada pemampatan untuk masa yang lama. Proses peredaran darah, pemupukan otot juga terganggu. Aliran keluar metabolit produk sampingan dari badan terganggu, terdapat halangan kepada penembusan oksigen dan nutrien ke dalam tisu otot.
Akibatnya, kandungan karbon dioksida meningkat dalam tisu otot, produk metabolik terkumpul, pemakanan dan bekalan darah ke otot terganggu. Kapal juga tertakluk kepada oklusi, perubahan dystrophik. Oleh itu, terdapat pertama berfungsi, kemudian - perubahan struktur dalam tisu otot, sehingga perpecahan unsur-unsur struktur, nekrosis tisu. Sisa tisu otot dikumuhkan ke dalam aliran darah, diangkut ke seluruh badan, yang membawa kepada kerosakan lebih lanjut organ dalaman oleh bahan toksik.
Gejala adalah kebas, kemerahan kawasan yang terjejas, sakit, berdenyut. Pada mulanya, terdapat peningkatan tempatan dalam suhu, bengkak, hiperemia. Kemudian kulit mula menjadi biru, gatal-gatal berkembang. Kulit menjadi sejuk, yang menunjukkan pelanggaran serius proses metabolik, penurunan dalam bekalan darah otot. Sensitiviti, proses trofik dilanggar, gejala mabuk meningkat. Seiring dengan ini, patologi organ dalaman juga berkembang.
Perlu diingat bahawa sindrom mampatan yang berpanjangan boleh berakhir dengan lumpuh, hilang upaya, dan oleh itu memerlukan perhatian perubatan segera. Ia perlu mengeluarkan bengkak secepat mungkin, menormalkan pemakanan dan peredaran darah dalam tisu, dan kemudian menghapuskan gejala mabuk.
Rawatan daripada sindrom petak
Rawatan etiologi sindrom petak adalah paling berkesan. Ini menunjukkan bahawa, pertama sekali, adalah perlu untuk menghapuskan punca yang menyebabkan mampatan, dan menyebabkan peningkatan tekanan rongga. Ia adalah perlu untuk memulihkan peredaran darah yang terganggu secepat mungkin, menormalkan kekonduksian tisu otot. Untuk melakukan ini, gosokkan kawasan yang terjejas dengan pergerakan ringan yang cepat. Mula-mula lakukan ini dengan pukulan cetek ringan, goncang. Pergerakan dalam boleh berbahaya, kerana ia akan menyebabkan pelanggaran integriti kapal yang rosak. Tanggalkan semua pembalut, belah cast jika perlu, buang atau longgarkan peralatan untuk daya tarikan rangka. Anggota badan diletakkan pada paras jantung. Untuk menormalkan proses metabolik dan peredaran darah.
Selepas peredaran darah dipulihkan, ubat-ubatan digunakan yang akan mengekalkan tahap pemakanan optimum tisu-tisu yang rosak. Adalah penting untuk memastikan peredaran darah yang normal, yang akan membolehkan penyingkiran produk sampingan, metabolit dari badan tepat pada masanya, serta mengekalkan tahap oksigen yang optimum, trophicity normal. Untuk melakukan ini, antikoagulan, antispasmodik digunakan, yang menyumbang kepada penghapusan hypercaogulation dan kekejangan vaskular. Selain itu, tetapkan ubat yang meningkatkan sifat reologi darah. Selalunya ditetapkan reosorbilact dan pentoxifylline. Dengan kesakitan yang teruk, agen anestetik digunakan. Pertama, analgesik narkotik ditetapkan. Biasanya keperluan untuk ubat-ubatan ini kekal selama 3 hari pertama selepas kecederaan. Secara beransur-ansur, apabila tekanan berkurangan, rasa sakit berkurangan. Anda boleh bertukar kepada analgesik bukan narkotik.
Ia adalah wajib untuk menggunakan cara yang bertujuan untuk melegakan edema, kerana edema terus memburukkan keadaan dengan mengganggu peredaran darah. Dengan bantuan natrium bikarbonat dan cara lain, terapi yang bertujuan untuk menghapuskan asidosis dijalankan.
Hampir selalu rawatan bermula dengan cara konservatif. Dan hanya jika ia tidak berkesan, gunakan kaedah radikal.
Di samping itu, ubat-ubatan, kaedah fisioterapeutik, ubat-ubatan rakyat, homeopati dan phytotherapy digunakan. Dalam kes yang jarang berlaku, terapi vitamin dan terapi hormon juga digunakan.
Terapi antibiotik, rawatan antivirus mungkin diperlukan. Ia juga penting untuk mengekalkan diet yang betul, tahap aktiviti fizikal yang mencukupi, dan memerhatikan rejimen harian.
Ubat-ubatan
Apabila menggunakan sebarang ubat, langkah berjaga-jaga harus dipatuhi dengan ketat. Ini benar terutamanya jika tekanan darah tinggi berkembang. Sebagai langkah berjaga-jaga asas, seseorang harus mempertimbangkan keperluan untuk berunding dengan doktor pada setiap masa dan mengikuti cadangannya. Ia juga penting, sebelum memulakan rawatan, untuk menghapuskan punca yang menyebabkan sindrom petak. Ini adalah peraturan asas, kerana tanpa itu, tiada ubat akan berkesan dan terdapat risiko komplikasi dan kesan sampingan. Kesan sampingan utama adalah memburukkan keadaan, meningkatkan kesakitan, penyebarannya ke kawasan lain, perkembangan bengkak, sensitiviti terjejas, asidosis. Kesan sampingan yang paling teruk ialah gangguan trofik, nekrosis tisu, toksikosis.
Ubat tempatan yang bertujuan untuk melegakan kesakitan dan keradangan di peringkat tempatan berfungsi dengan baik. Sebagai contoh, salap kondroitin digunakan apabila terdapat kesakitan yang teruk, berisiko membina proses berjangkit dan keradangan. Gunakan sehingga 5-6 kali sehari, semuanya bergantung pada keamatan sindrom petak dan tahap perkembangannya. Perlu diingatkan bahawa kursus rawatan adalah purata 10-15 hari. Digunakan pada semua peringkat proses patologi, tetapi kesan terbesar dicapai dalam rawatan peringkat awal, apabila belum ada gangguan kuat peredaran darah dan trophisme.
Pelbagai ubat penahan sakit ditetapkan untuk melegakan kesakitan. Analgin dianggap paling berkesan dan selamat. Ia ditetapkan satu tablet 2-3 kali sehari. Kursus rawatan adalah dari 3 hingga 7 hari, bergantung kepada keparahan patologi, tahap keterukan kesakitan dan sindrom bengkak. Ia perlu dengan berhati-hati untuk mengambil pesakit dengan kecenderungan untuk pendarahan, kerana analgin sangat menipiskan darah. Ia tidak digabungkan dengan antikoagulan.
Spasmalgon digunakan untuk melegakan kekejangan, pengapit otot, sakit. Ambil 1-2 tablet (50-100 mg) 3-4 kali sehari. Tempoh terapi berbeza dari 7 hari hingga sebulan.
Dalam kes edema tempatan yang jelas, hiperemia tisu, peredaran darah tempatan terjejas, menovazine ditetapkan. Ia boleh didapati sebagai gel, semburan, atau salap. Bentuk ubat dipilih oleh doktor. Ia mempunyai kesan analgesik dan anti-radang. Ramai pakar memilih semburan, kerana semburan disembur pada permukaan badan di tempat di mana keterukan maksimum sindrom petak dicatatkan. Selepas permohonan, tunggu sehingga semburan diserap, selepas itu anda boleh menggunakan haba kering ke permukaan. Ini adalah ubat yang paling mudah yang boleh digunakan dalam pelbagai situasi. Ia digunakan dalam kes kesakitan yang semakin meningkat, serta dalam serangan yang teruk seperti yang diperlukan. Selain itu, semburan tidak memerlukan gosokan dan penyediaan khas badan. Kursus rawatan boleh berbeza dari 5 hingga 60 hari.
Vitamin
Membantu melegakan gejala mabuk, melegakan kesakitan, membawa otot kepada nada optimum. Untuk menghapuskan sindrom petak memerlukan sekurang-kurangnya 60 mg sehari pelbagai vitamin B, C - 1000 mg, A - 420 mg, E - 45 mg.
Vitamin C amat penting kerana ia melegakan kesakitan, kekejangan, mabuk, kesan rhabdomyolysis dan mabuk yang teruk. Ia amat diperlukan semasa fasa pemulihan, atau pada tahap perkembangan patologi yang teruk.
Rawatan fisioterapi
Pelbagai kaedah rawatan fisioterapeutik digunakan. Mereka membolehkan untuk meningkatkan trofik, menormalkan proses metabolik, memulihkan sensitiviti, menormalkan peredaran darah. Mereka amat berkesan dalam rawatan yang kompleks, serta dalam tempoh pemulihan. Kaedah utama rawatan fisioterapeutik adalah rawatan dengan ultrasound, arus mikro, gelombang panjang yang berbeza, elektroforesis.
Prosedur ini berfungsi dengan baik jika ia bergantian dengan urutan dan sesi terapi manual. Tujuan utama prosedur ini adalah untuk mengawal rasa sakit, memastikan kelonggaran lengkap kawasan tegang badan, toning atonic, kawasan santai, meningkatkan keupayaan otot untuk bertindak balas terhadap rangsangan, sensasi sentuhan. Adalah penting untuk memulihkan sensitiviti proprioreceptor.
Elektroforesis digunakan, dengan mana ubat-ubatan disuntik terus ke dalam tisu yang rosak. Kedalaman penembusan mereka dikawal oleh arus mikro. Cryoprocedures, prosedur haba ditunjukkan. Kadangkala elektroprosedur digunakan. Electromyostimulation adalah penting, yang mana arus mikro meningkatkan aktiviti elektrik otot rangka dan licin, menormalkan potensi elektrik dan kereaktifan gentian otot.
Akupunktur, juga dikenali sebagai akupunktur, mempunyai sifat yang serupa. Ia dengan ketara meningkatkan peredaran mikro, menormalkan proses metabolik dalam tisu. Tiada prosedur tidak akan berkesan tanpa senaman terapeutik, gimnastik aktif dan pasif. Kaedah ini membolehkan anda mencapai keadaan otot yang dikehendaki, menyediakan mobiliti, pemakanan, menormalkan proses metabolik dalam tisu sekeliling, peredaran darah, pemuliharaan.
Rawatan fisioterapi lain juga boleh digunakan, bergantung pada preskripsi doktor.
Rawatan rakyat
- Resipi #1.
Salap buatan sendiri digunakan untuk pelinciran dan menggosok di kawasan di mana kesakitan, bengkak atau penurunan sensitiviti paling ketara. Selalunya salap ini digunakan semasa urut dan bukannya minyak urut. Kesan utama dicapai kerana kesan pemanasan dan rangsangan.
Untuk menyediakan salap, anda perlu menyediakan asas terlebih dahulu. Ia boleh menjadi beluga biasa, dijual di farmasi. Ia diperkaya dengan menambah komponen tambahan: sedikit rosemary dan eucalyptus. Kacau sehingga salap menjadi homogen, sekata. Kemudian kami menggunakannya untuk aplikasi luaran.
- Resipi #2.
Sapukan balsem: dalam botol liter alkohol perlahan-lahan tuangkan serbuk bahan tumbuhan tanah: berjanggut cystoseira, fucus vesicular, wort St. John, kulit kayu oak, herba burung gunung, bunga lavender. Semua ini dituangkan alkohol, menegaskan sekurang-kurangnya 3-4 hari. Gunakan tidak lebih daripada 50 gram sehari.
- Resipi #3.
Di kawasan kawasan yang terjejas sering digunakan kompres dan losyen. Dalam kes ini, komposisi berikut digunakan: 5-10 gram biji soba, plaunus pinnae, cargazone biasa, pincushion dan jelatang tuangkan satu liter air mendidih, tutup dengan penutup.
Rawatan herba
Pada setiap masa, sindrom kompartmen telah dihapuskan dengan berkesan dengan rawatan dengan herba. Jadi, untuk melegakan keadaan dengan kesakitan dan keradangan yang teruk akan membantu bijak. Merebus adalah cara optimum untuk menggunakannya. Nisbah anggaran ialah 1:100 dengan air mendidih, di mana 1 bahagian - tumbuhan, 100 bahagian - air.
Anda boleh menghilangkan bengkak dengan merebus chamomile. Bunganya digunakan sebagai bahan mentah perubatan. Sediakan rebusan dalam kepekatan yang sama dengan bijak. Ambil 2-3 sudu besar bunga setiap segelas air mendidih. Anda boleh minum dalam bentuk tulen, anda boleh menambah madu (secukup rasa). Dalam sehari anda perlu minum keseluruhan isipadu.
Lavender - kesan menenangkan, bertanggungjawab untuk melegakan kerengsaan, melegakan kesakitan. Satu sudu bunga menuang segelas air mendidih. Infusi yang digunakan, untuk penyediaan yang bunga, daun dan akar lavender dituangkan alkohol, menegaskan 24 jam dan minum satu sudu tiga kali sehari. Air rebusan minum segelas sehari. Air rebusan juga boleh digunakan untuk membuat losyen, terutamanya apabila sakit dan bengkak berkembang.
Rawatan pembedahan
Kaedah rawatan pembedahan hanya digunakan jika kaedah tradisional tidak berkesan. Kaedah utama rawatan pembedahan ialah fasciotomy. Tujuan operasi adalah untuk mengurangkan tekanan intrakaviti.
Fasciotomy untuk sindrom petak
Apabila bercakap mengenai fasciotomy sebagai kaedah rawatan pembedahan untuk sindrom petak, perkara pertama yang perlu dilihat ialah anatomi normal. Sebagai contoh, biasanya otot dibahagikan oleh fascia kepada segmen yang berasingan. Dalam sindrom petak, terdapat peningkatan tekanan dalam otot. Fasciotomy bertujuan untuk membedah fasciae. Oleh itu, kawasan permukaan meningkat, masing-masing, terdapat penurunan tekanan. Operasi dilakukan di bawah anestesia am.
Pencegahan
Asas pencegahan adalah pencegahan peningkatan tekanan dalam organ rongga, otot. Untuk melakukan ini, adalah perlu untuk mengelakkan trauma, kerosakan pada tulang, struktur otot, proses keradangan, hipotermia, draf. Cara pencegahan yang penting ialah senaman yang kerap, gaya hidup mudah alih, pematuhan peraturan kebersihan, kerja dan rehat. Ia perlu menjalani pemeriksaan perubatan biasa, pemeriksaan perubatan. Sekiranya gejala awal dikesan, perlu mengambil langkah terapeutik secepat mungkin. Ia juga penting untuk makan dengan betul, masukkan dalam diet jumlah vitamin, mineral yang diperlukan.
Ramalan
Sekiranya anda mengenal pasti punca sindrom petak tepat pada masanya, dan menjalankan rawatan yang diperlukan, prognosis akan menguntungkan. Pada masa yang sama, adalah perlu untuk mengikuti cadangan yang diperlukan oleh doktor. Jika diagnosis dan rawatan ditangguhkan, prognosis mungkin tidak dapat diramalkan. Sekiranya tiada rawatan, sindrom kompartmen sering berakhir dengan kecacatan, dan juga kematian.

