Pakar perubatan artikel itu
Penerbitan baru
Laringoskopi
Ulasan terakhir: 06.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
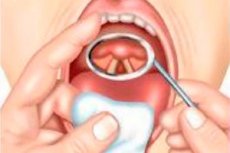
Laryngoscopy adalah jenis pemeriksaan utama laring. Kesukaran kaedah ini ialah paksi longitudinal laring terletak pada sudut tepat ke paksi rongga mulut, itulah sebabnya laring tidak boleh diperiksa dengan cara biasa.
Pemeriksaan laring boleh dilakukan sama ada dengan bantuan cermin laring (laringoskopi tidak langsung), apabila menggunakan imej laringoskopik dicerminkan, atau dengan bantuan directoskop khas yang direka untuk laringoskopi langsung.
Laringoskopi tidak langsung
Pada tahun 1854, penyanyi Sepanyol Garcia (anak lelaki) Manuel Patricio Rodriguez (1805-1906) mencipta laringoskop untuk laringoskopi tidak langsung. Untuk ciptaan ini, beliau telah dianugerahkan ijazah Doktor Perubatan pada tahun 1855. Walau bagaimanapun, perlu diperhatikan bahawa kaedah laringoskopi tidak langsung diketahui dari penerbitan terdahulu, bermula pada tahun 1743 (glotoskop pakar perbidanan Levert). Kemudian Dozzini (Frankfurt, 1807), Sem (Geneva, 1827), dan Babynston (London, 1829) melaporkan pada peranti serupa yang beroperasi pada prinsip periskop dan membenarkan pemeriksaan imej cermin bahagian dalam laring. Pada tahun 1836 dan 1838, pakar bedah Lyon Baums menunjukkan cermin laring yang betul-betul sepadan dengan cermin moden. Kemudian pada tahun 1840 Liston menggunakan cermin serupa dengan cermin doktor gigi, yang digunakannya untuk memeriksa laring dalam penyakit yang menyebabkan bengkaknya. Pengenalan meluas laringoskop Garcia ke dalam amalan perubatan adalah disebabkan oleh pakar neurologi hospital Vienna L. Turck (1856). Pada tahun 1858, profesor fisiologi dari Perosak (Hungary) Schrotter pertama kali menggunakan pencahayaan buatan dan cermin cekung bulat dengan lubang di tengah (pemantul Schroetter) untuk laringoskopi tidak langsung dengan kepala Kramer menegak tegar disesuaikan dengannya. Sebelum ini, cahaya matahari yang dipantulkan oleh cermin digunakan untuk menerangi laring dan farinks.
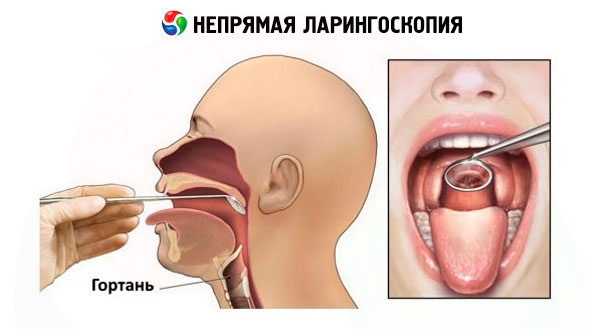
Teknik moden laringoskopi tidak langsung tidak berbeza dengan yang digunakan 150 tahun dahulu.
Cermin laring rata pelbagai diameter digunakan, dilekatkan pada batang sempit yang dimasukkan ke dalam pemegang khas dengan kunci skru. Untuk mengelakkan pengasapan cermin, ia biasanya dipanaskan pada lampu alkohol dengan permukaan cermin ke nyalaan atau dalam air panas. Sebelum memasukkan cermin ke dalam rongga mulut, suhunya diperiksa dengan menyentuh permukaan logam belakang pada kulit belakang tangan anda. Laringoskopi tidak langsung biasanya dilakukan dalam keadaan duduk dengan badan pesakit sedikit condong ke hadapan dan kepala sedikit condong ke belakang. Jika gigi palsu yang boleh ditanggalkan terdapat, ia dikeluarkan. Teknik laringoskopi tidak langsung memerlukan kemahiran tertentu dan latihan yang sesuai. Intipati teknik adalah seperti berikut. Doktor mengambil pemegang dengan cermin dipasang di dalamnya dengan tangan kanannya, seperti pen menulis, supaya permukaan cermin diarahkan pada sudut ke bawah. Pesakit membuka mulutnya seluas-luasnya dan menjelirkan lidahnya sebanyak mungkin. Doktor menggenggam lidah yang dibalut dengan serbet kain kasa dengan jari pertama dan ketiga tangan kiri dan memegangnya dalam kedudukan yang menonjol, pada masa yang sama, dengan jari kedua tangan yang sama, mengangkat bibir atas untuk melihat kawasan pharyngeal yang lebih baik, mengarahkan sinar cahaya ke dalam rongga mulut dan memasukkan cermin yang dipanaskan ke dalamnya. Permukaan belakang cermin ditekan pada lelangit lembut, menggerakkannya ke belakang dan ke atas. Untuk mengelakkan pantulan uvula lelangit lembut dalam cermin, yang mengganggu melihat laring, ia mesti ditutup sepenuhnya dengan cermin. Apabila memasukkan cermin ke dalam rongga mulut, jangan sentuh akar lidah dan dinding belakang pharynx, supaya tidak menyebabkan refleks pharyngeal. Batang dan pemegang cermin terletak di sudut kiri mulut, dan permukaannya hendaklah diorientasikan supaya ia membentuk sudut 45° dengan paksi rongga mulut. Fluks cahaya yang diarahkan pada cermin dan dipantulkan daripadanya ke dalam laring meneranginya dan struktur anatomi yang sepadan. Untuk memeriksa semua struktur laring, sudut cermin diubah dengan memanipulasi pemegang supaya dapat memeriksa secara konsisten ruang interarytenoid, aritenoid, lipatan vestibular, lipatan vokal, sinus pyriform, dll. Kadang-kadang adalah mungkin untuk memeriksa ruang subglotik dan permukaan belakang dua atau tiga cincin trakea. Larinks diperiksa semasa pernafasan tenang dan paksa subjek, kemudian semasa fonasi bunyi "i" dan "e". Apabila bunyi-bunyi ini diucapkan, otot-otot lelangit lembut mengecut, dan lidah yang menonjol membantu mengangkat epiglotis dan membuka ruang supraglotik untuk pemeriksaan. Pada masa yang sama, penutupan fonatori lipatan vokal berlaku. Pemeriksaan laring tidak boleh bertahan lebih daripada 5-10 saat, pemeriksaan ulangan dijalankan selepas jeda yang singkat.
Kadangkala pemeriksaan laring dengan laringoskopi tidak langsung menyebabkan kesukaran yang ketara. Faktor-faktor yang menghalang termasuk epiglotis bayi, sedikit mudah alih yang menghalang pintu masuk ke laring; refleks lelucon yang jelas (tidak terkawal), paling kerap diperhatikan pada perokok, peminum alkohol, neuropath; lidah yang tebal, "tidak terkawal" dan frenulum pendek; keadaan koma atau lesu pada orang yang diperiksa dan beberapa sebab lain. Halangan untuk memeriksa laring adalah kontraksi sendi temporomandibular, yang berlaku dengan abses peritonsillar atau arthritis arthrosisnya, serta dengan beguk, phlegmon rongga mulut, patah rahang bawah atau trismus yang disebabkan oleh beberapa penyakit sistem saraf pusat. Halangan yang paling biasa kepada laringoskopi tidak langsung ialah refleks pharyngeal yang jelas. Terdapat beberapa teknik untuk menekannya. Sebagai contoh, subjek diminta untuk mengira nombor dua digit secara mental ke belakang sebagai gangguan, atau untuk menggenggam tangan dengan jari yang bengkok dan menariknya dengan sekuat tenaga, atau subjek diminta untuk menahan lidahnya. Teknik ini juga perlu apabila doktor mesti mempunyai kedua-dua tangan bebas untuk melakukan manipulasi tertentu di dalam laring, seperti mengeluarkan fibroma pada lipatan vokal.
Sekiranya refleks muntah yang tidak terkawal, penggunaan anestesia pada akar lidah, lelangit lembut dan dinding belakang pharynx digunakan. Keutamaan harus diberikan kepada pelinciran daripada penyemburan aerosol bagi anestetik, kerana yang kedua menyebabkan anestesia yang merebak ke membran mukus rongga mulut dan laring, yang boleh menyebabkan kekejangan yang terakhir. Laringoskopi tidak langsung hampir mustahil pada kanak-kanak kecil, oleh itu, jika pemeriksaan mandatori laring diperlukan (contohnya, dalam kes papillomatosisnya), laringoskopi langsung di bawah anestesia digunakan.
Gambar laring semasa laringoskopi tidak langsung
Gambar laring semasa laringoskopi tidak langsung adalah sangat ciri, dan kerana ia adalah hasil daripada imej cermin gambar sebenar, dan cermin terletak pada sudut 45 ° ke satah mendatar (prinsip periskop), imej itu terletak dalam satah menegak. Dengan susunan gambar endoskopik yang dipaparkan ini, bahagian anterior laring kelihatan di bahagian atas cermin, selalunya dilitupi di komisura oleh epiglotis; bahagian belakang, termasuk arytenoid dan ruang interarytenoid, dipaparkan di bahagian bawah cermin.
Oleh kerana laringoskopi tidak langsung membenarkan pemeriksaan laring dengan hanya mata kiri, iaitu secara monokular (yang boleh disahkan dengan mudah dengan menutupnya), semua elemen laring kelihatan dalam satu satah, walaupun lipatan vokal terletak 3-4 cm di bawah tepi epiglotis. Dinding sisi laring divisualisasikan sebagai dipendekkan secara mendadak dan seolah-olah dalam profil. Dari atas, iaitu sebenarnya dari hadapan, bahagian akar lidah dengan tonsil lingual kelihatan, kemudian epiglotis merah jambu pucat, tepi bebasnya meningkat semasa fonasi bunyi "i", membebaskan rongga laring untuk dilihat. Terus di bawah epiglotis di tengah pinggirnya, kadangkala boleh dilihat tuberkel kecil - tubеrculum cpiglotticum, dibentuk oleh kaki epiglotis. Di bawah dan di belakang epiglotis, menyimpang dari sudut rawan tiroid dan komissur ke rawan arytenoid, adalah lipatan vokal berwarna keputihan-mutiara, mudah dikenal pasti melalui ciri-ciri pergerakan menggigil, bertindak balas secara sensitif walaupun pada percubaan kecil pada fonasi. Semasa pernafasan yang tenang, lumen laring mempunyai bentuk segitiga sama kaki, sisi sisinya diwakili oleh lipatan vokal, puncaknya kelihatan bersandar pada epiglotis dan sering diliputi olehnya. Epiglotis adalah halangan untuk memeriksa dinding anterior laring. Untuk mengatasi halangan ini, kedudukan Turki digunakan, di mana orang yang diperiksa melemparkan kepalanya ke belakang, dan doktor melakukan laringoskopi tidak langsung, seolah-olah dari atas ke bawah. Untuk pandangan yang lebih baik tentang bahagian belakang laring, kedudukan Killian digunakan, di mana doktor memeriksa laring dari bawah (berdiri pada satu lutut di hadapan pesakit), dan pesakit memiringkan kepalanya ke bawah.
Biasanya, tepi pita suara adalah sekata dan licin; apabila menyedut, mereka menyimpang sedikit; semasa penyedutan dalam, lipatan vokal menyimpang ke jarak maksimum dan cincin atas trakea menjadi kelihatan, dan kadang-kadang juga karina trakea. Dalam sesetengah kes, lipatan vokal mempunyai warna kemerahan yang kusam dengan rangkaian vaskular yang halus. Pada individu yang kurus, binaan asthenik dengan epal Adam yang jelas, semua unsur dalaman laring menonjol dengan lebih jelas, sempadan antara tisu berserabut dan rawan dibezakan dengan baik.
Di kawasan superolateral rongga laring, lipatan vestibular, merah jambu dan lebih besar, kelihatan di atas lipatan vokal. Mereka dipisahkan dari lipatan vokal oleh ruang yang lebih kelihatan pada individu nipis. Ruang ini adalah pintu masuk ke ventrikel laring. Ruang interarytenoid, yang seperti pangkal celah segi tiga laring, dihadkan oleh rawan arytenoid, yang kelihatan sebagai dua penebalan berbentuk kelab yang ditutupi dengan membran mukus merah jambu. Semasa fonasi, mereka boleh dilihat berputar ke arah satu sama lain dengan bahagian hadapan mereka dan merapatkan lipatan vokal yang melekat padanya. Membran mukus yang menutupi dinding belakang laring menjadi licin apabila rawan arytenoid menyimpang semasa inspirasi; semasa fonasi, apabila rawan arytenoid semakin rapat, ia berkumpul menjadi lipatan kecil. Dalam sesetengah individu, rawan arytenoid bersebelahan sangat rapat sehingga bertindih. Dari rawan arytenoid, lipatan aryepiglotik memanjang ke atas dan ke hadapan, mencapai margin sisi epiglotis dan bersama-sama dengannya membentuk sempadan atas pintu masuk ke laring. Kadang-kadang, dengan membran mukus subatropik, ketinggian kecil di atas rawan arytenoid boleh dilihat dalam ketebalan lipatan aryepiglottic; ini adalah rawan kornikula; sisinya ialah rawan berbentuk baji. Untuk memeriksa dinding belakang laring, posisi Killian digunakan, di mana orang yang diperiksa mencondongkan kepalanya ke arah dadanya, dan doktor memeriksa laring dari bawah ke atas, sama ada melutut di hadapan pesakit atau berdiri.
Laringoskopi tidak langsung juga mendedahkan beberapa struktur anatomi lain. Oleh itu, di atas epiglotis, sebenarnya di hadapannya, kelihatan fossa epiglotik yang dibentuk oleh lipatan glosso-epiglotik sisi dan dipisahkan oleh lipatan glosso-epiglotik medial. Bahagian sisi epiglotis disambungkan ke dinding pharynx melalui lipatan pharyngeal-epiglottic, yang menutup pintu masuk ke sinus piriform bahagian laring faring. Semasa pengembangan glotis, isipadu sinus ini berkurangan, dan semasa penyempitan glotis, isipadunya meningkat. Fenomena ini berlaku disebabkan oleh penguncupan otot interarytenoid dan aryepiglottic. Ia adalah kepentingan diagnostik yang besar, kerana ketiadaannya, terutamanya di satu pihak, adalah tanda paling awal penyusupan tumor pada otot-otot ini atau permulaan kerosakan neurogenik kepada mereka.
Warna selaput lendir laring harus dinilai mengikut anamnesis penyakit dan tanda-tanda klinikal lain, kerana biasanya ia tidak tetap dan sering bergantung kepada merokok, penggunaan alkohol, dan pendedahan kepada bahaya pekerjaan. Dalam individu hipotropik (asthenik) dengan fizikal asthenik, warna selaput lendir laring biasanya berwarna merah jambu pucat; dalam normosthenik - merah jambu; dalam individu atau perokok obes, plethoric (hiperstenik), warna selaput lendir laring boleh dari merah ke sianotik tanpa sebarang tanda penyakit organ ini.
Laringoskopi langsung
Laryngoscopy langsung membolehkan pemeriksaan struktur dalaman dalam imej langsung dan melakukan pelbagai manipulasi pada strukturnya dalam julat yang agak luas (penyingkiran polip, fibroma, papilloma dengan kaedah pembedahan konvensional, cryo- atau laser), serta melakukan intubasi kecemasan atau terancang. Kaedah ini telah diperkenalkan ke dalam amalan oleh M. Kirshtein pada tahun 1895 dan seterusnya dipertingkatkan berkali-kali. Ia berdasarkan penggunaan directoskop tegar, pengenalannya ke dalam laringofarinks melalui rongga mulut menjadi mungkin disebabkan oleh keanjalan dan kelenturan tisu sekeliling.
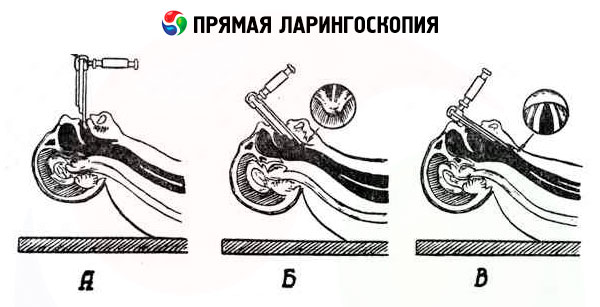
Petunjuk untuk laringoskopi langsung
Petunjuk untuk laringoskopi langsung adalah banyak dan bilangannya sentiasa meningkat. Kaedah ini digunakan secara meluas dalam otolaryngology pediatrik, kerana laringoskopi tidak langsung pada kanak-kanak hampir mustahil. Untuk kanak-kanak kecil, laringoskop sekeping dengan pemegang yang tidak boleh ditanggalkan dan spatula tetap digunakan. Untuk remaja dan dewasa, laringoskop dengan pemegang boleh tanggal dan plat spatula boleh ditarik balik digunakan. Laringoskopi langsung digunakan apabila perlu untuk memeriksa bahagian laring yang sukar dilihat dengan laringoskopi tidak langsung - ventrikel, komisura, dinding anterior laring antara komisura dan epiglotis, ruang subglotik. Laringoskopi langsung membolehkan pelbagai manipulasi diagnostik endolaryngeal, serta untuk memasukkan tiub intubasi ke dalam laring dan trakea semasa anestesia atau intubasi sekiranya berlaku pengudaraan mekanikal kecemasan.
Kontraindikasi untuk prosedur
Laringoskopi langsung adalah kontraindikasi dalam kes pernafasan stenosis yang teruk, perubahan teruk dalam sistem kardiovaskular (kecacatan jantung decompensated, hipertensi yang teruk dan angina), epilepsi dengan ambang sawan yang rendah, lesi vertebra serviks yang tidak membenarkan kepala dibuang ke belakang, dan aneurisme aorta. Kontraindikasi sementara atau relatif termasuk penyakit radang akut membran mukus rongga mulut, pharynx, laring, pendarahan dari pharynx dan laring.
Teknik laringoskopi langsung
Amat penting untuk prestasi laringoskopi langsung yang berkesan ialah pemilihan individu model laringoskop yang sesuai (Jackson, Undritz, Brunings Mezrin, Zimont, dll.), Yang ditentukan oleh banyak kriteria - tujuan campur tangan (diagnostik atau pembedahan), kedudukan pesakit di mana laringoskopi sepatutnya dilakukan, umurnya, ciri-ciri anatomi dan sifat anatomi serviks. Kajian dijalankan semasa perut kosong, kecuali untuk kes kecemasan. Pada kanak-kanak kecil, laringoskopi langsung dilakukan tanpa anestesia, pada kanak-kanak yang lebih muda - di bawah bius, kanak-kanak yang lebih tua - sama ada di bawah bius atau di bawah bius tempatan dengan premedikasi yang sesuai, seperti pada orang dewasa. Untuk anestesia tempatan, pelbagai anestetik topikal boleh digunakan dalam kombinasi dengan sedatif dan antikonvulsan. Untuk mengurangkan sensitiviti umum, ketegangan otot dan air liur, pesakit diberi satu tablet fenobarbital (0.1 g) dan satu tablet sibazon (0.005 g) 1 jam sebelum prosedur. 30-40 minit sebelum itu, 0.5-1.0 ml larutan 1% promedol dan 0.5-1 ml larutan 0.1% atropin sulfat diberikan secara subkutan. 10-15 minit sebelum prosedur, anestesia aplikasi diberikan (2 ml larutan 2% dicaine atau 1 ml larutan 10% kokain). 30 minit sebelum premedikasi yang ditentukan, untuk mengelakkan kejutan anafilaksis, disyorkan untuk mentadbir 1-5 ml larutan 1% dimedrome atau 1-2 ml larutan 2.5% diprazine (pipolfen) secara intramuskular.
Kedudukan pesakit mungkin berbeza-beza dan ditentukan terutamanya oleh keadaan pesakit. Ia boleh dilakukan dalam kedudukan duduk, berbaring di belakang, kurang kerap dalam kedudukan di sisi atau di perut. Kedudukan yang paling selesa untuk pesakit dan doktor ialah posisi baring. Ia kurang memenatkan untuk pesakit, menghalang air liur daripada mengalir ke dalam trakea dan bronkus, dan dengan kehadiran badan asing, menghalang penembusannya ke bahagian yang lebih dalam saluran pernafasan yang lebih rendah. Laryngoscopy langsung dilakukan dengan mematuhi peraturan asepsis.
Prosedur ini terdiri daripada tiga peringkat:
- kemajuan spatula ke arah epiglotis;
- melepasinya melalui pinggir epiglotis ke arah pintu masuk ke laring;
- kemajuannya di sepanjang permukaan posterior epiglotis ke lipatan vokal.
Peringkat pertama boleh dijalankan dalam tiga varian:
- dengan lidah menjulur, yang dipegang di tempatnya dengan serbet kain kasa sama ada oleh pembantu doktor atau oleh pemeriksa sendiri;
- dengan lidah dalam kedudukan normal dalam rongga mulut;
- apabila memasukkan spatula dari sudut mulut.
Dalam semua varian laringoskopi langsung, bibir atas digerakkan ke atas. Peringkat pertama diselesaikan dengan menekan akar lidah ke bawah dan menggerakkan spatula ke tepi epiglotis.
Pada peringkat kedua, hujung spatula sedikit dinaikkan, diletakkan di belakang tepi epiglotis dan maju sebanyak 1 cm; selepas ini, hujung spatula diturunkan ke bawah, meliputi epiglotis. Dalam kes ini, spatula menekan pada gigi kacip atas (tekanan ini tidak boleh berlebihan). Arah kemajuan spatula yang betul disahkan oleh kemunculan lipatan vokal keputihan dalam medan geseran di belakang rawan arytenoid, memanjang dari mereka pada sudut.
Apabila menghampiri peringkat ketiga, kepala pesakit lebih condong ke belakang. Lidah, jika dipegang di luar, dilepaskan. Pemeriksa meningkatkan tekanan spatula pada akar lidah dan epiglotis (lihat kedudukan ketiga - arah anak panah) dan, mematuhi garis tengah, meletakkan spatula secara menegak (dengan pesakit dalam posisi duduk) dengan sewajarnya di sepanjang paksi membujur laring (dengan pesakit dalam kedudukan berbaring). Dalam kedua-dua kes, hujung spatula diarahkan di sepanjang bahagian tengah celah pernafasan. Dalam kes ini, dinding belakang laring masuk ke dalam bidang pandangan terlebih dahulu, kemudian lipatan vestibular dan vokal, dan ventrikel laring. Untuk melihat dengan lebih baik bahagian anterior laring, akar lidah harus ditekan sedikit ke bawah.
Jenis khas laringoskopi langsung termasuk laringoskopi penggantungan yang dicadangkan oleh Killian, contohnya kaedah Seifert. Pada masa ini, prinsip Seifert digunakan apabila tekanan pada akar lidah (syarat utama untuk memasukkan spatula ke dalam laring) disediakan oleh tekanan balas tuil yang terletak pada dirian logam khas atau pada dada orang yang diperiksa.
Kelebihan utama kaedah Seifert ialah ia membebaskan kedua-dua tangan doktor, yang amat penting semasa campur tangan pembedahan endolaryngeal yang panjang dan kompleks.
Laringoskop asing moden untuk penggantungan dan sokongan laringoskopi adalah sistem yang kompleks, yang termasuk spatula pelbagai saiz dan set pelbagai instrumen pembedahan, disesuaikan khas untuk campur tangan endolaryngeal. Sistem ini dilengkapi dengan cara teknikal untuk pengudaraan buatan berjangkit, anestesia suntikan dan peralatan video khas, membolehkan untuk melakukan campur tangan pembedahan menggunakan mikroskop operasi dan skrin televisyen.


 [
[