Pakar perubatan artikel itu
Penerbitan baru
Patogenesis hepatitis B
Ulasan terakhir: 07.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Dalam patogenesis hepatitis B, beberapa pautan utama dalam rantai patogenetik boleh dikenal pasti:
- pengenalan patogen - jangkitan;
- penetapan pada hepatosit dan penembusan ke dalam sel;
- pendaraban virus dan "menolak keluar" ke permukaan hepatosit, serta ke dalam darah;
- pengaktifan tindak balas imunologi yang bertujuan untuk menghapuskan patogen;
- kerosakan kompleks imun kepada organ dan sistem;
- pembentukan imuniti, pembebasan daripada patogen, pemulihan.
Oleh kerana jangkitan hepatitis B sentiasa berlaku secara parenteral, boleh dianggap bahawa momen jangkitan secara praktikal bersamaan dengan penembusan virus ke dalam darah. Percubaan oleh sesetengah penyelidik untuk membezakan fasa enteral dan serantau dalam hepatitis B adalah kurang dibuktikan. Terdapat lebih banyak alasan untuk mempercayai bahawa virus itu segera memasuki hati dengan aliran darah.
Tropisme virus hepatitis B ke tisu hati ditentukan terlebih dahulu oleh kehadiran reseptor khas dalam HBsAg - polipeptida dengan berat molekul 31,000 Da (P31), yang mempunyai aktiviti mengikat albumin. Zon albumin yang serupa juga terdapat pada membran hepatosit dalam hati manusia dan cimpanzi, yang pada asasnya menentukan tropisme HBV ke hati manusia dan cimpanzi.
Apabila virus menembusi hepatosit, DNA virus dilepaskan, yang, memasuki nukleus hepatosit dan bertindak sebagai matriks untuk sintesis asid nukleik, mencetuskan satu siri tindak balas biologi berurutan, yang hasilnya adalah pemasangan nukleokapsid virus. Nukleokapsid berhijrah melalui membran nuklear ke dalam sitoplasma, di mana pemasangan terakhir zarah Denmark - virus hepatitis B lengkap - berlaku.
Walau bagaimanapun, perlu diingatkan bahawa apabila hepatosit dijangkiti, proses itu boleh diteruskan dalam dua cara - replikatif dan integratif. Dalam kes pertama, gambar hepatitis akut atau kronik berkembang, dan pada kedua - pengangkutan virus.
Sebab-sebab yang menentukan dua jenis interaksi antara DNA virus dan hepatosit belum ditubuhkan dengan tepat. Kemungkinan besar, jenis tindak balas ditentukan secara genetik.
Hasil interaksi replikatif ialah pemasangan struktur antigen teras (dalam nukleus) dan pemasangan virus lengkap (dalam sitoplasma), diikuti dengan pembentangan virus lengkap atau antigennya pada membran atau dalam struktur membran hepatosit.
Secara amnya diterima bahawa replikasi virus tidak mengakibatkan kerosakan sel pada tahap hepatosit, kerana virus hepatitis B tidak mempunyai kesan sitopatik. Kedudukan ini tidak boleh dianggap tidak boleh dipertikaikan, kerana ia berdasarkan data eksperimen bahawa, walaupun ia menunjukkan ketiadaan kesan sitopati virus hepatitis B, diperoleh pada kultur tisu dan oleh itu tidak boleh diekstrapolasi sepenuhnya kepada virus hepatitis B pada manusia. Walau apa pun, isu ketiadaan kerosakan hepatosit semasa fasa replikasi memerlukan kajian tambahan.
Walau bagaimanapun, tanpa mengira sifat interaksi virus dengan sel, hati semestinya termasuk dalam proses imunopatologi. Dalam kes ini, kerosakan pada hepatosit dikaitkan dengan fakta bahawa sebagai akibat daripada ekspresi antigen virus pada membran hepatosit dan pembebasan antigen virus ke dalam peredaran bebas, rantaian tindak balas imun selular dan humoral yang berurutan dimasukkan, akhirnya bertujuan untuk mengeluarkan virus dari badan. Proses ini dijalankan dengan mematuhi sepenuhnya pola umum tindak balas imun terhadap jangkitan virus. Untuk menghapuskan patogen, tindak balas sitotoksik selular dimasukkan, dimediasi oleh pelbagai kelas sel efektor: sel K, sel T, pembunuh semulajadi, makrofaj. Semasa tindak balas ini, hepatosit yang dijangkiti dimusnahkan, yang disertai dengan pembebasan antigen virus (HBcAg, HBeAg, HBsAg), yang mencetuskan sistem genesis antibodi, akibatnya antibodi spesifik terkumpul dalam darah, terutamanya ke teras - anti-HBc dan e-antigen - anti-HBE. Akibatnya, pembebasan sel hati daripada virus berlaku dalam proses kematiannya disebabkan oleh tindak balas sitolisis selular.
Pada masa yang sama, antibodi khusus yang terkumpul dalam darah mengikat antigen virus, membentuk kompleks imun yang difagosit oleh makrofaj dan dikumuhkan oleh buah pinggang. Dalam kes ini, pelbagai lesi kompleks imun mungkin berlaku dalam bentuk glomerulonephritis, arteritis, arthralgia, ruam kulit, dll. Dengan penyertaan antibodi tertentu, tubuh dibersihkan daripada patogen dan pemulihan lengkap berlaku.
Selaras dengan konsep patogenesis hepatitis B yang digariskan, semua kepelbagaian varian klinikal perjalanan penyakit biasanya dijelaskan oleh keanehan interaksi virus dan kerjasama sel imunokompeten, dengan kata lain, kekuatan tindak balas imun terhadap kehadiran antigen virus. Menurut konsep moden, kekuatan tindak balas imun ditentukan secara genetik dan dikaitkan dengan antigen histokompatibiliti lokus HLA kelas pertama.
Secara amnya diterima bahawa di bawah keadaan tindak balas imun yang mencukupi terhadap antigen virus, hepatitis akut berkembang secara klinikal dengan kursus kitaran dan pemulihan lengkap. Menghadapi latar belakang penurunan tindak balas imun terhadap antigen virus, sitolisis pengantara imun dinyatakan secara tidak ketara, oleh itu, tidak ada penghapusan berkesan sel hati yang dijangkiti, yang membawa kepada manifestasi klinikal ringan dengan ketekunan jangka panjang virus dan, mungkin, perkembangan hepatitis kronik. Pada masa yang sama, sebaliknya, dalam kes tindak balas imun kuat yang ditentukan secara genetik dan jangkitan besar-besaran (hemotransfusion), kawasan kerosakan sel hati yang luas timbul, yang secara klinikal sesuai dengan bentuk penyakit yang teruk dan malignan.
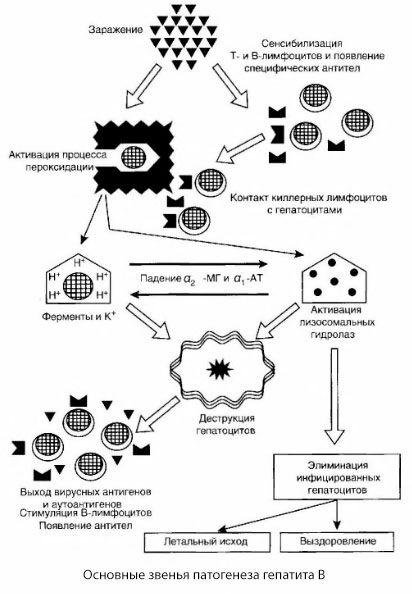
Skim patogenesis hepatitis B yang dibentangkan dibezakan oleh koherennya; bagaimanapun, ia mengandungi beberapa perkara yang kontroversi dan kurang dikaji.
Jika kita mengikuti konsep hepatitis B sebagai penyakit imunopatologi, kita boleh menjangkakan peningkatan dalam tindak balas sitotoksisiti selular dengan peningkatan keterukan penyakit. Walau bagaimanapun, dalam bentuk yang teruk, indeks pautan imuniti selular dikurangkan dengan mendadak, termasuk penurunan berganda, berbanding dengan yang terdapat pada kanak-kanak yang sihat, dan indeks sitotoksisiti sel K. Dalam bentuk malignan, semasa tempoh perkembangan nekrosis hati yang besar dan terutamanya koma hepatik, ketidakupayaan lengkap limfosit untuk transformasi letupan di bawah pengaruh phytohemattlutinin, endotoksin staphylococcal dan HBsAg dicatatkan. Di samping itu, tiada keupayaan leukosit untuk berhijrah mengikut tindak balas perencatan migrasi leukosit (LMIC), dan peningkatan mendadak dalam kebolehtelapan membran limfosit didedahkan mengikut hasil kajian mereka menggunakan probe tetracycline pendarfluor.
Oleh itu, jika indeks pendarfluor limfosit pada orang yang sihat adalah 9.9±2%, dan dalam hepatitis B tipikal dengan kursus jinak mereka meningkat kepada 22.3±2.7%, maka dalam bentuk malignan bilangan limfosit pendarfluor mencapai purata 63.5±5.8%. Oleh kerana peningkatan dalam kebolehtelapan membran sel dinilai dengan jelas dalam kesusasteraan sebagai penunjuk yang boleh dipercayai tentang kelemahan fungsinya, dapat disimpulkan bahawa dengan hepatitis B, terutamanya dalam bentuk malignan, terdapat kerosakan teruk pada limfosit. Ini juga dibuktikan oleh indeks sitotoksisiti sel K. Dalam bentuk yang teruk, pada minggu ke-1-2 penyakit, sitotoksisiti adalah 15.5±8.8%, dan dalam bentuk malignan pada minggu pertama - 6.0±2.6, pada ke-2 - 22.0±6.3% dengan norma 44.8±2.6%.
Data yang dibentangkan dengan jelas menunjukkan gangguan yang ketara dalam pautan imuniti selular pada pesakit dengan bentuk hepatitis B yang teruk. Ia juga jelas bahawa perubahan ini berlaku secara kedua, akibat kerosakan sel imunokompeten oleh metabolit toksik dan, mungkin, kompleks imun yang beredar.
Seperti yang ditunjukkan oleh kajian, pada pesakit dengan bentuk hepatitis B yang teruk, terutamanya dalam kes perkembangan nekrosis hati besar-besaran, titer HBsAg dan HBeAg dalam serum darah berkurangan dan pada masa yang sama antibodi terhadap antigen permukaan mula dikesan dalam titer yang tinggi, yang sama sekali tidak khas untuk bentuk penyakit-5 yang tidak berbahaya, di mana anti-HBVrd bulan ke-5.
Kehilangan pesat antigen virus hepatitis B dengan penampilan serentak titer tinggi antibodi antivirus mencadangkan pembentukan intensif kompleks imun dan kemungkinan penyertaan mereka dalam patogenesis perkembangan nekrosis hati besar-besaran.
Oleh itu, bahan fakta tidak membenarkan kita mentafsir hepatitis B dengan jelas hanya dari sudut pencerobohan imunopatologi. Dan maksudnya bukan sahaja tiada kaitan ditemui antara kedalaman dan kelaziman perubahan morfologi dalam hati, di satu pihak, dan keterukan faktor imuniti selular, di pihak yang lain. Secara teorinya, keadaan ini boleh dijelaskan oleh peringkat akhir kajian penunjuk imuniti selular, apabila sel imunokompeten tertakluk kepada kesan toksik yang kuat akibat peningkatan ketidakcukupan fungsi hati. Sudah tentu, boleh diandaikan bahawa sitolisis imun hepatosit berlaku pada peringkat terawal proses berjangkit, mungkin sebelum munculnya gejala klinikal kerosakan hati yang teruk. Walau bagaimanapun, andaian sedemikian tidak mungkin, kerana penunjuk imuniti selular yang serupa dikesan pada pesakit dengan penyakit yang paling akut (kilat) dan, sebagai tambahan, semasa pemeriksaan morfologi tisu hati, penyusupan limfositik besar-besaran tidak dikesan, sementara pada masa yang sama, medan berterusan epitelium nekrotik dikesan tanpa fenomena resorpsi dan resorpsi limfa.
Sangat sukar untuk menjelaskan gambaran morfologi hepatitis akut hanya dari sudut pandangan sitolisis selular imun, oleh itu, dalam kajian awal, kesan sitotoksik virus hepatitis B tidak dikecualikan.
Pada masa ini, andaian ini telah disahkan sebahagiannya oleh penemuan virus hepatitis B. Seperti yang ditunjukkan oleh kajian, kekerapan pengesanan penanda hepatitis D secara langsung bergantung kepada keparahan penyakit: dalam bentuk ringan, mereka dikesan dalam 14%, sederhana - dalam 18%, teruk - 30%, dan malignan - dalam 52% pesakit. Memandangkan virus hepatitis D mempunyai kesan sitopatik nekrosogenik, boleh dianggap bahawa koinfeksi dengan virus hepatitis B dan D adalah sangat penting dalam pembangunan bentuk fulminan hepatitis B.
Patogenesis hepatitis B boleh dibentangkan seperti berikut. Selepas penembusan virus hepatitis B ke dalam hepatosit, serangan imunologi pada hepatosit yang dijangkiti disebabkan oleh T-killers, yang merembeskan limfotoksin ke arah sel hati.
Mekanisme intim kerosakan hepatosit dalam hepatitis B belum lagi ditubuhkan. Peranan utama dimainkan oleh proses diaktifkan peroksidasi lipid dan hidrolase lisosom. Pencetusnya mungkin limfotoksin yang dilepaskan daripada sel efektor apabila bersentuhan dengan hepatosit, tetapi ada kemungkinan virus itu sendiri mungkin menjadi pencetus proses peroksidasi. Selepas itu, proses patologi kemungkinan besar berkembang dalam urutan berikut.
- Interaksi faktor pencerobohan (limfotoksin atau virus) dengan makromolekul biologi (mungkin dengan komponen membran retikulum endoplasma yang mampu mengambil bahagian dalam proses detoksifikasi, dengan analogi dengan agen merosakkan lain, seperti yang ditunjukkan berkaitan dengan karbon tetraklorida).
- Pembentukan radikal bebas, pengaktifan proses peroksidasi lipid dan peningkatan kebolehtelapan semua membran hepatoselular (sindrom sitolisis).
- Pergerakan bahan aktif secara biologi sepanjang kecerunan kepekatan - kehilangan enzim pelbagai penyetempatan intrasel, penderma tenaga, kalium, dll. Pengumpulan natrium dan kalsium dalam sel, peralihan pH ke arah asidosis intrasel.
- Pengaktifan dan pembebasan hidrolase lisosom (RNAse, DNAse, cathepsins, dll.) Dengan pecahan sel hati dan pembebasan autoantigen.
- Rangsangan sistem imun T- dan B dengan pembentukan pemekaan khusus T-limfosit kepada lipoprotein hati, serta pembentukan autoantibodi humoral antihepatik.
Dalam skema patogenesis hepatitis B yang dicadangkan, faktor pencetus adalah antigen virus, yang pengeluaran intensifnya diperhatikan pada peringkat terawal penyakit dan sepanjang tempoh akut, dengan pengecualian bentuk malignan, di mana pengeluaran antigen virus secara praktikalnya terhenti pada masa perkembangan nekrosis hati besar-besaran, yang menentukan penurunan pesat dalam replikasi virus.
Ia juga jelas bahawa antigen virus mengaktifkan sistem imun T- dan B. Semasa proses ini, pengagihan semula ciri subpopulasi T-limfosit berlaku, bertujuan untuk mengatur tindak balas imun yang mencukupi, menghapuskan hepatosit yang dijangkiti, meneutralkan antigen virus, sanogenesis dan pemulihan.
Apabila sel imunokompeten berinteraksi dengan antigen virus pada membran hepatosit atau semasa pembiakan virus di dalam hepatosit, keadaan timbul untuk pengaktifan proses peroksidasi lipid, yang, seperti yang diketahui, mengawal kebolehtelapan semua membran selular dan subselular.
Dari kedudukan ini, berlakunya sindrom sitolisis, peningkatan kebolehtelapan membran sel, yang sangat semula jadi dan sangat ciri hepatitis virus, menjadi difahami.
Hasil akhir sindrom sitolisis mungkin pembongkaran sepenuhnya fosforilasi oksidatif, kebocoran bahan selular, dan kematian parenkim hati.
Walau bagaimanapun, dalam kebanyakan kes, proses ini tidak memperoleh perkembangan yang membawa maut. Hanya dalam bentuk penyakit malignan, proses patologi berjalan dengan cara seperti longsoran dan tidak dapat dipulihkan, sejak jangkitan besar-besaran, proses imun yang jelas, pengaktifan berlebihan proses peroksidasi dan hidrodase lisosom, dan fenomena pencerobohan autoimun berlaku.
Mekanisme yang sama diperhatikan dalam perjalanan hepatitis B yang menguntungkan, dengan satu-satunya keanehan bahawa mereka semua direalisasikan pada tahap yang berbeza secara kualitatif. Tidak seperti kes-kes nekrosis hati besar-besaran, dalam perjalanan penyakit yang menggalakkan bilangan hepatosit yang dijangkiti, dan oleh itu zon sitolisis imunopatologi lebih kecil, proses peroksidasi lipid tidak dipertingkatkan dengan ketara, pengaktifan hidrolase asid hanya membawa kepada autolisis terhad dengan pelepasan autoantigen yang tidak ketara, dan oleh itu, semua peringkat proses autoantigen, autoagresi, dan oleh itu, proses autoagresi secara besar-besaran. kursus yang menggalakkan dijalankan dalam rangka organisasi struktur terpelihara parenkim hati dan dihalang oleh sistem pertahanan (antioksidan, perencat, dll.) dan oleh itu tidak mempunyai kesan yang merosakkan.
Punca gejala mabuk dalam hepatitis virus belum dikaji sepenuhnya. Cadangan untuk membezakan antara yang dipanggil utama, atau virus, mabuk dan sekunder (pertukaran, atau metabolik) boleh dianggap positif, walaupun ini tidak mendedahkan mekanisme intim berlakunya sindrom toksik umum. Pertama, virus hepatitis tidak mempunyai sifat toksik, dan kedua, kepekatan banyak metabolit tidak selalu berkorelasi dengan keterukan penyakit dan tahap ekspresi gejala toksikosis. Ia juga diketahui bahawa kepekatan antigen virus tidak berkait rapat dengan keterukan mabuk. Sebaliknya, dengan peningkatan dalam keterukan penyakit, dan oleh itu, peningkatan dalam tahap toksikosis, kepekatan HBsAg berkurangan dan paling rendah dalam bentuk malignan pada masa permulaan koma hepatik dalam. Pada masa yang sama, kekerapan pengesanan dan titer antibodi antivirus tertentu secara langsung bergantung kepada keparahan penyakit.
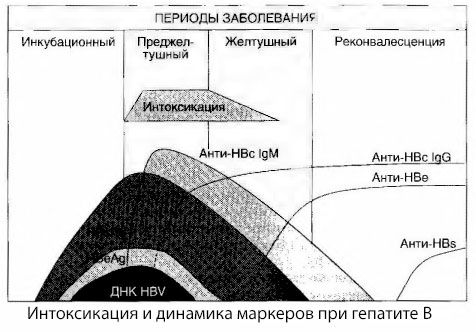
Keracunan muncul bukan pada saat pendaftaran antigen virus, tetapi semasa tempoh peredaran dalam darah antibodi antivirus kelas IgM kepada antigen lembu dan antigen sistem E. Selain itu, dalam bentuk yang teruk dan terutamanya malignan, sebahagian besar pesakit mempunyai anti-HB dalam darah, yang biasanya tidak pernah diperhatikan dalam bentuk penyakit ringan dan sederhana.
Data yang dibentangkan membolehkan kita membuat kesimpulan bahawa sindrom toksikosis dalam hepatitis virus, dan hepatitis B khususnya, tidak timbul akibat penampilan antigen virus dalam darah, tetapi merupakan akibat daripada interaksi antigen virus dengan antibodi antivirus kelas IgM. Hasil daripada interaksi sedemikian, seperti yang diketahui, adalah pembentukan kompleks imun dan, mungkin, bahan toksik aktif.
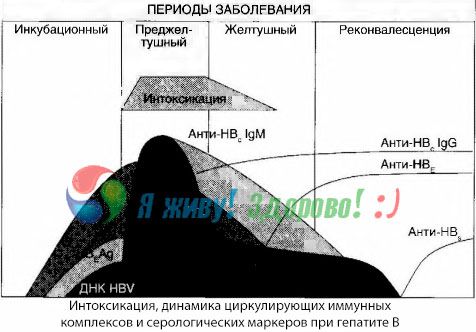
Gejala mabuk timbul pada saat kemunculan kompleks imun dalam peredaran bebas, tetapi selepas itu korelasi sedemikian tidak diperhatikan.
Penjelasan separa untuk ini boleh didapati dalam kajian komposisi kompleks imun. Pada pesakit dengan bentuk yang teruk, kebanyakannya kompleks bersaiz sederhana beredar dalam darah, dan dalam komposisi mereka, pada ketinggian sindrom toksik, antibodi kelas mendominasi, manakala semasa tempoh penurunan manifestasi klinikal dan pemulihan, kompleks menjadi lebih besar, dan dalam komposisi mereka, antibodi kelas IgG mula mendominasi.
Data yang dibentangkan berkenaan dengan mekanisme perkembangan sindrom toksik dalam tempoh awal penyakit, tetapi dalam toksikosis yang berlaku pada ketinggian manifestasi klinikal, mereka hanya mempunyai kepentingan separa, dan terutamanya dalam perkembangan koma hepatik.
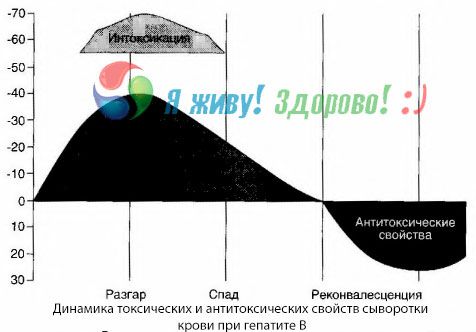
Kaedah kultur darah telah menunjukkan bahawa dengan hepatitis B, toksin sentiasa terkumpul dalam darah, dibebaskan daripada tisu hati yang rosak dan reput. Kepekatan toksin ini adalah berkadar dengan keterukan penyakit, mereka bersifat protein.
Semasa tempoh pemulihan, antibodi kepada toksin ini muncul dalam darah; tetapi sekiranya koma hepatik, kepekatan toksin dalam darah meningkat secara mendadak, dan antibodi tidak dikesan dalam darah.
Patomorfologi hepatitis B
Berdasarkan sifat perubahan morfologi, tiga bentuk hepatitis B akut dibezakan:
- bentuk kitaran,
- nekrosis hati yang besar;
- hepatitis perikolangiolitik kolestatik.
Dalam bentuk kitaran hepatitis B, perubahan dystrophik, keradangan dan proliferatif lebih ketara di tengah-tengah lobulus, manakala dalam hepatitis A mereka disetempat di sepanjang pinggir lobul, merebak ke pusat. Perbezaan ini dijelaskan oleh laluan penembusan virus yang berbeza ke dalam parenkim hati. Virus hepatitis A memasuki hati melalui vena portal dan merebak ke pusat lobulus, virus hepatitis B menembusi melalui arteri hepatik dan cawangan kapilari yang membekalkan semua lobul secara merata, sehingga ke pusatnya.
Tahap kerosakan pada parenchyma hati dalam kebanyakan kes sepadan dengan keterukan manifestasi klinikal penyakit ini. Dalam bentuk ringan, nekrosis fokus hepatosit biasanya diperhatikan, dan dalam bentuk sederhana dan teruk - nekrosis zon (dengan kecenderungan untuk bergabung dan membentuk nekrosis seperti jambatan dalam bentuk penyakit yang teruk).
Perubahan morfologi terbesar dalam parenkim diperhatikan pada ketinggian manifestasi klinikal, yang biasanya bertepatan dengan dekad pertama penyakit ini. Semasa dekad ke-2 dan terutamanya dekad ke-3, proses penjanaan semula semakin meningkat. Menjelang tempoh ini, perubahan nekrobiotik hampir hilang sepenuhnya dan proses penyusupan selular mula mendominasi dengan pemulihan perlahan struktur plat hepatoselular. Walau bagaimanapun, pemulihan lengkap struktur dan fungsi parenchyma hati berlaku hanya 3-6 bulan selepas permulaan penyakit dan bukan pada semua pesakit.
Sifat umum jangkitan dalam hepatitis B disahkan oleh pengesanan HBsAg bukan sahaja dalam hepatosit, tetapi juga dalam buah pinggang, paru-paru, limpa, pankreas, sel sumsum tulang, dll.
Hepatitis kolestatik (pericholangiolytic) adalah bentuk khas penyakit ini, di mana perubahan morfologi terbesar ditemui pada bahagian saluran hempedu intrahepatik, dengan gambar kolangiolitis dan pericholangiolitis. Dalam bentuk kolestasis, kolestasis berlaku dengan pelebaran kapilari hempedu dengan genangan hempedu di dalamnya, dengan percambahan kolangiole dan infiltrat selular di sekelilingnya. Sel-sel hati terjejas secara tidak ketara dalam bentuk hepatitis ini. Secara klinikal, penyakit ini dicirikan oleh kursus yang berlarutan dengan jaundis yang berpanjangan. Telah ditunjukkan bahawa punca penyakit yang aneh itu adalah kesan utama virus pada dinding cholangiole dengan kesan yang tidak ketara pada hepatosit.

