Pakar perubatan artikel itu
Penerbitan baru
Apendiksitis gangrenous: gejala, akibat, operasi, tempoh selepas operasi
Ulasan terakhir: 23.04.2024

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
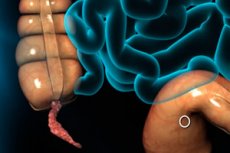
Konsep "apendisitis" diketahui oleh semua orang, tetapi hanya sedikit yang tahu mengenai diagnosis seperti "raden usus bengkak".
Bercakap apendiks berkelemayuh biasanya ada di dalam fikiran komplikasi biasa keradangan lampiran, di mana proses bermula proses nekrosis tisu - biasanya ia berlaku pada hari kedua atau ketiga selepas bermulanya apendiks akut. Keadaan ini dianggap kritikal dan merupakan ancaman besar kepada pesakit.
Epidemiologi
Proses keradangan dalam lampiran dicatatkan dalam lima orang daripada seribu. Pembedahan untuk apendisitis akut adalah lebih kurang 70% daripada semua campur tangan pembedahan kecemasan.
Mengikut statistik terbaru, radang usus buntu didapati pada kira-kira 9% daripada semua kes apendisitis akut. Penyakit ini sama-sama terdedah kepada lelaki dan wanita.
Punca radang usus buntu
Sebab utama untuk perkembangan radang usus buntu adalah bekalan darah yang tidak mencukupi kepada lampiran. Walaupun gangguan mikrosirkulasi yang agak kecil boleh menyebabkan kekurangan oksigen dalam tisu, gangguan metabolik, iskemia dan nekrosis.
Apendisitis gangrenous boleh berlaku pada pesakit dari mana-mana umur. Pada orang tua dan orang tua, patologi berlaku serentak dengan lesi vaskular atherosclerotic yang besar. Pada kanak-kanak dan orang muda, radang usus buntu boleh menjadi akibat kecacatan kelahiran dalam saluran darah. Di samping itu, tanpa mengira usia, patologi dapat berkembang akibat peningkatan trombogenesis di dalam kapal selendang.
Gangguan proses pembersihan apendiks dari kandungan usus, kemasukan tambahan infeksi mikroba meningkatkan tahap bahaya perkembangan gangren dari lampiran. Juga radang usus buntu boleh menjadi akibat keradangan purut yang tidak dirawat.
Faktor-faktor risiko
Antara faktor risiko utama yang dianggap sebagai radang usus buntu, terdapat:
- umur dari 50 tahun;
- kecenderungan untuk trombosis;
- perubahan aterosklerotik dalam kapal;
- keturunan yang buruk (jika keluarga terdekat mempunyai kes-kes perkembangan radang usus buntu).
Hampir semua faktor berkaitan dengan pelanggaran peredaran mikro pada pesakit. Gangguan peredaran darah dalam lampiran membawa kepada kemerosotan dalam pemakanan tisu lampiran. Dengan kehadiran jangkitan atau proses autoimun secara serentak, perkembangan radang usus buntu semakin memburukkan dan mempercepatkan.
Patogenesis
Dengan apendisitis gangren ada proses nekrosis proses-proses lampiran.
Nekrosis lengkap berlaku agak jarang. Di kebanyakan pesakit, kawasan nekrotik meluas ke bahagian terhad pada lampiran.
Proses nekrosis dipercepatkan jika terdapat simpanan fosil atau benda asing di dalam organ.
Dengan pemeriksaan makroskopik, zon nekrotik dicirikan oleh warna hijau gelap, struktur longgar: tisu tersebut mudah rosak. Bahagian lampiran yang belum nekrosis mempunyai bentuk apendisitis biasa yang parah.
Tisu-tisu di sekitar lampiran mungkin mengandungi lapisan fibrin. Rongga abdomen mungkin termasuk cecair purulen dengan bau ciri "tahi" dan pengumpulan mikroflora usus, yang ditentukan selepas menyemai.
Apabila menjalankan mikroskop, lapisan yang rosak pada lampiran tidak dapat dibezakan: mereka mempunyai semua ciri-ciri tanda tisu nekrotik. Bidang lain dari lampiran adalah tisu yang terlibat dalam proses keradangan fenal.
Orang tua sering membentuk bentuk utama radang usus buntu, yang berkaitan dengan pembentukan trombus aterosklerotik dalam arteri apenden. Malah, patologi ini adalah sejenis serangan jantung lampiran, akibatnya adalah gangrene. Kursus yang sama dengan penyakit ini berlaku tanpa peringkat awal dan tahap femal.
Gejala radang usus buntu
Apendiksitis gangrenous berlaku jika rawatan keradangan akut tidak dimulakan pada hari pertama. Sejak hari kedua apendisitis akut, sensitiviti saraf hilang, dan rasa sakit boleh berhenti mengganggu. Malangnya, kebanyakan pesakit berfikir bahawa keadaan mereka telah kembali normal, dan anda tidak boleh pergi ke doktor. Dalam keadaan sedemikian, bahaya mengembangkan peritonitis hampir 100%.
Tanda-tanda awal timbulnya keradangan akut berulang-ulang serangan muntah-muntah, selepas itu tidak ada kelegaan. Kadar mabuk umum meningkat, suhu badan sering tetap tidak berubah atau berkurangan.
Peringkat pertama radang usus buntu disebut "gunting toksik": peningkatan kadar denyut jantung pesakit (kira-kira seratus denyut per menit), tetapi masih tidak ada kenaikan suhu. Salutan kuning yang biasa dijumpai semasa memeriksa lidah.
Dengan appendicitis gangrenous yang biasa, sakit di bahagian perut di sebelah kanan tiba-tiba muncul dan juga hilang dengan ketara. Pada palpitation perut padat dan menyakitkan. Keadaan pesakit adalah sukar.
Jika pesakit tidak menerima penjagaan perubatan yang diperlukan, proses gangrenous adalah rumit dengan perforasi - perforasi dinding lampiran. Pada masa ini pesakit merasakan kesakitan yang paling kuat menyebar ke seluruh rongga perut. Suhu meningkat, kadar jantung meningkat, permukaan lidah menjadi kering, dengan salutan yang berwarna kecoklatan. Terdapat muntah yang meletihkan.
Apendiksitis gangrenous pada kanak-kanak
Pada zaman kanak-kanak, radang usus buntu, sebagai peraturan, adalah akhir tahap apendisitis akut. Dengan jenis penyakit ini ada nekrosis pucuk, terdapat bahaya jangkitan pada peritoneum.
Pada kanak-kanak, gambaran klinikal radang usus buntu serupa dengan orang dewasa:
- kesakitan di dalam perut;
- muntah, selepas itu kanak-kanak tidak menjadi lebih ringan;
- suhu biasa atau rendah;
- dahaga, kekeringan mukosa lisan.
Perlu diingat bahawa pada kanak-kanak, disebabkan oleh pertumbuhan badan yang berterusan, lokasi atipikal proses usus sering didiagnosis - titik ini semestinya perlu diambil kira dalam aktiviti diagnostik. Terlalu-lambat pengagregatan lampiran - kira-kira di bawah hati. Dalam keadaan yang sama, penyakit ini boleh dikelirukan dengan cholecystitis. Jika proses terletak di belakang cecair, maka ketegangan dinding perut anterior mungkin tidak hadir, dan rasa sakit akan dilokalisasi di kawasan lumbar.
Di mana ia terluka?
Borang
- Apendisitis gangrenous akut adalah keradangan akut dengan gejala tidak biasa untuk apendisitis biasa. Antara gejala seperti ini adalah kesakitan yang meresap lemah tanpa lokalisasi yang jelas, yang tidak boleh disiasat. Kesakitan semakin lemah apabila proses merosakkan meningkat, dan kadang-kadang bahkan hilang sepenuhnya untuk jangka waktu tertentu. Muntah dan mual hadir.
- Apendisitis gangrenous-berlubang berlaku jika tidak ada bantuan yang tepat pada masanya untuk pesakit dengan radang usus buntu akut. Komplikasi dicirikan oleh penembusan dinding dan pencurahan kandungan lampiran ke rongga abdomen, selepas peritonitis purulen tidak dapat tidak berkembang. Sebaliknya, peritonitis purulen boleh masuk ke dalam abses yang terhad, atau menjadi peritonitis yang meluas.
- Appendicitis gangrenous purulent adalah gabungan proses keradangan purul dalam proses usus dengan proses nekrotik yang merusak di dalamnya. Apendiks jenis ini adalah yang paling berbahaya dan memerlukan campur tangan pembedahan yang paling mendesak.
Komplikasi dan akibatnya
Sekiranya pesakit dengan radang usus buntu mempunyai masa untuk beroperasi sehingga masa perforasi organ, kebarangkalian kesan buruk dapat dikurangkan menjadi sifar. Dalam keadaan sedemikian, hanya komplikasi pasca operasi yang mungkin berlaku-contohnya, suplasi, atau jangkitan luka.
Jika pesakit tidak mempunyai operasi yang tepat pada masanya, akibatnya boleh menjadi lebih serius:
- penembusan lampiran dengan pelepasan lebih lanjut nanah dan massa tahi ke rongga perut;
- autoamputasi lampiran (laluan proses nekrotik dari usus);
- bernanah peritonitis, peritonitis tahi;
- pelbagai berongga;
- komplikasi septik;
- Divergensi jangkitan pyanogen dalam sistem peredaran darah.
Semua komplikasi di atas muncul dan berkembang pesat. Pesakit mempunyai mabuk yang teruk dan kekurangan fungsi organ penting, yang boleh membawa kepada kematian.
- Peningkatan suhu selepas radang usus buntu biasanya boleh tinggal selama tiga hari. Jika keadaan tidak normal pada hari keempat, maka anda perlu mencari sebab dan menetapkan rawatan. Mengapa kenaikan suhu? Pertama, jangkitan luka boleh berlaku. Proses keradangan traumatik pasif boleh berkembang. Dalam sesetengah pesakit, peningkatan suhu adalah tindak balas kepada tekanan badan - selalunya keadaan ini berkembang pada orang yang mempunyai imuniti yang lemah. Untuk menentukan punca komplikasi seperti itu, doktor biasanya menetapkan diagnosis: ujian darah am, ultrasound. Di samping itu, terapi antibiotik diperlukan.
- Peritonitis purulen adalah satu perkara yang rumit dari radang usus buntu, di mana peritoneum terbakar - lembaran nipis yang berfungsi sebagai penutup untuk organ-organ dalaman. Peritonitis purulen berlaku selepas pecah proses, apabila nanah memasuki terus ke rongga perut. Dengan pecah, pesakit segera menjadi lebih teruk lagi: kesakitan dari setempat menjadi tersebar dan menjadi tidak tertanggung. Pesakit tidak dapat bangkit, dia terletak di sisinya, membongkok. Keadaan ini boleh disertai dengan muntah, penurunan tekanan darah yang ketara, takikardia dan peningkatan suhu.
Diagnostik radang usus buntu
Diagnosis penyakit kadang-kadang menyebabkan kesukaran. Ini adalah kerana kes kerap "melicinkan" gejala dan bentuk usus buntu. Walau bagaimanapun, doktor mengikuti skim diagnostik yang diterima umum:
- Mengumpul anamnesis, atau lebih mudah - meminta pesakit tentang tanda-tanda, lokasi, tempoh sindrom kesakitan, kehadiran gejala dan penyakit lain.
- Pemeriksaan pesakit: pemeriksaan luaran kulit, palpation abdomen, penilaian tanda-tanda Shchetkin-Blumberg, Rovzing, Sitkovsky.
- Analisis: ujian darah umum (leukositosis atau leukopenia dipercepat oleh ESR), analisis air kencing umum (diperlukan untuk pembezaan daripada patologi urologi).
- Diagnostik instrumen (ultrasound, tomografi yang dikira, radiografi, laparoskopi, kedua-dua diagnostik dan terapeutik).
Apa yang perlu diperiksa?
Diagnosis pembezaan
Diagnosis bawaan dilakukan dengan keadaan patologis seperti:
- cedera perut tertutup dengan luka organ berongga atau parenchymal;
- halangan akut usus;
- mezadenitis akut;
- keradangan akut pankreas, pundi hempedu;
- pneumokokal peritonitis;
- penembusan ulser perut dan 12 ulser duodenal;
- stratifikasi aneurisma aorta perut;
- tromboembolisme kapal mesenterik.
Wanita apendiks berkelemayuh dibezakan daripada kehamilan ektopik (tiub pecah atau tiub pengguguran) dari apoplexy ovari, keradangan akut appendages rahim, dan nekrosis nod pelvioperitonita myoma.
Rawatan radang usus buntu
Satu-satunya pilihan yang mungkin untuk rawatan radang usus buntu adalah campur tangan pembedahan - penyingkiran lampiran.
Pembuangan raden usus buntu boleh dilakukan dengan beberapa cara:
- Kaedah standard appendectomy: pakar bedah membuat panjang pemotongan serong 10 hingga 12 cm. Melaluinya, hasil tanaman dikeluarkan dan dikeluarkan, selepas itu doktor meletakkan jahitan pada cecum. Operasi ini sentiasa disertakan dengan semakan rongga dan pemasangan peranti saliran.
- Kaedah aplendektomi transluminal melibatkan tusukan transvaginally (dalam dinding vagina) atau transgastral (di dinding perut), selepas itu pakar bedah menggunakan alat elastik khas.
- Laparoskopi - hari ini ia adalah kaedah yang paling popular, di mana tiga punctures dijalankan di dinding perut - berhampiran pusat, antara pubis dan pusar, di kawasan ileal kanan. Akses Laparoskopik membolehkan anda menilai keadaan semua organ dalaman, mengeluarkan raden usus bengkak, buang pancang. Kaedah ini kurang traumatik untuk pesakit, dan penyembuhan berlaku secepat mungkin.
Terserah kepada doktor untuk menentukan cara yang tepat untuk melaksanakan operasi, pertama sekali, mengenai ketersediaan peralatan dan instrumen yang diperlukan di hospital.
Pemulihan selepas radang usus buntu
Dalam tempoh pemulihan, pesakit terapi terapi ubat, fisioterapi, terapi senaman, terapi manual.
Biasanya, ubat-ubatan ini ditetapkan:
- Antibiotik:
- siri cephalosporin (Ceftriaxone, Cefixime);
- siri fluoroquinolone (Levofloxacin, Ofloxacin).
- Analgesik:
- analgesik narkotik (promedol);
- analgesik bukan narkotik (Baralgin, Ibuprofen).
- Penyelesaian infusi:
- penyelesaian glukosa;
- larutan natrium klorida isotonik;
- reor- sorlabact.
- Dadah yang menghalang trombogenesis (heparin).
Pemakanan selepas radang usus buntu
Apendiksitis gangrenous hampir selalu membawa kepada gangguan fungsi motor usus. Sekiranya terdapat komplikasi - sebagai contoh, peritonitis, maka masalah dengan peristalsis hanya diperburuk. Akibatnya, memperlahankan proses pencernaan makanan dan proses penyingkiran usus.
Diet selepas operasi dengan raden usus bengkak adalah seperti berikut:
- Hari pertama selepas pembedahan sebenarnya adalah hari yang paling "lapar". Selalunya, tidak ada selera makan pada pesakit selepas operasi. Walau bagaimanapun, ia dibenarkan untuk minum sedikit air tulen, sedikit rebus teh manis, kompos, kefir rendah lemak. Dalam sesetengah kes, doktor boleh membenarkan anda makan beberapa sudu kaldu ayam yang lemah.
- Jika tidak ada komplikasi, pada hari kedua selepas campur tangan pembedahan dibenarkan untuk menambah kentang tumbuk, menggosok keju kotej, bijirin cair dan sup untuk mencukupi. Dengan peristalsis yang lemah dan penyembuhan luka yang lemah, doktor boleh mengesyorkan sekatan diet, seperti pada hari pertama.
- Pada hari ketiga di kebanyakan pesakit pasca operasi, kerja-kerja usus resume. Jika pesakit mengambil tindakan membuang air besar, maka dia boleh disyorkan jadual pemakanan terapeutik №5, intipati yang - dengan tidak termasuk lemak, goreng, makanan salai dan jeruk, serta makanan pecahan dan kerap. Prinsip pemakanan ini pesakit harus mematuhi seberapa lama yang mungkin - minggu dan bulan selepas operasi, bergantung kepada keparahan keadaan.
Tempoh selepas operasi
Tempoh selepas rawatan pembedahan radang usus buntu mempunyai perbezaan yang ketara daripada rawatan keradangan konvensional pada lampiran.
- Selepas pembedahan, mereka mesti memulakan terapi antibiotik dengan menggunakan ubat antimikrob yang kuat.
- Tempoh pasca operasi mungkin disertai oleh kesakitan yang teruk, oleh itu, ubat penghilang rasa sakit yang sesuai ditetapkan, kedua-dua kumpulan narkotik dan ubat.
- Memandangkan fakta bahawa radang usus buntu biasanya menyebabkan mabuk yang teruk, selepas operasi, larutan penyelesaian garam, albumin, larutan glukosa, xylitol, dan sebagainya ditetapkan.
- Untuk mengelakkan pembentukan darah beku dalam saluran darah, dan juga untuk profilaksis penyakit sistem penghadaman postmedikamentoznyh menetapkan anticoagulants dan ubat-ubatan bagi mengawal selia aktiviti yg gastrik (omeprazole kvamatel dan lain-lain).
- Dalam masa beberapa hari selepas operasi, ujian darah umum dilakukan setiap hari.
- Setiap hari, pakaian dan pembersihan sistem saliran di luka itu dilakukan.
- Selepas menormalkan kesihatan pesakit, urut, senaman fizikal dan latihan pernafasan ditetapkan.
Maklumat lanjut rawatan
Ubat-ubatan
Pencegahan
Langkah-langkah pencegahan, yang pertama sekali, harus diarahkan untuk mencegah jangkitan ke dalam sistem peredaran dan pencernaan, serta untuk mencegah perkembangan penyakit saluran pencernaan.
Adalah penting untuk membuang air besar secara berterusan, kerana sembelit menyumbang kepada genangan najis di dalam usus, yang boleh menjadi dorongan kepada perkembangan radang usus buntu.
Di samping itu, adalah perlu untuk mematuhi peraturan-peraturan kesihatan intim dan peribadi, untuk makan dengan betul dan sepenuhnya:
- mematuhi mod pengambilan makanan;
- Jangan makan terlalu banyak;
- menggunakan serat yang mencukupi, yang terdapat dalam sayur-sayuran, buah-buahan, buah-buahan kering, bijirin;
- Jangan biarkan perkembangan dysbiosis (elakkan pengambilan antibiotik berpanjangan dan kacau, gunakan produk susu masam).
Ramalan
Sekiranya pesakit dengan radang usus buntu betul-betul tepat pada masa dan betul, maka prognosis penyakit boleh dianggap positif. Keberkesanan dalam kebanyakan pesakit sepenuhnya dipulihkan sepanjang bulan.
Dengan perkembangan komplikasi - sebagai contoh, dengan peritonitis, dengan perkembangan adhesi dan halangan usus - rawatan boleh menjadi lebih sukar dan berkepanjangan.
Hasil yang tidak diingini diperhatikan dengan alamat terlambat kepada seorang doktor - dalam keadaan yang sama, apendisitis gangrenous boleh menyebabkan hasil yang membawa maut.
 [57]
[57]

