Pakar perubatan artikel itu
Penerbitan baru
Keguguran biasa
Ulasan terakhir: 04.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Keguguran adalah penamatan spontan kehamilan antara konsep dan 37 minggu, dikira dari hari pertama haid terakhir. Penamatan kehamilan antara konsep dan 22 minggu dipanggil pengguguran spontan (keguguran). Penamatan kehamilan antara 28 minggu dan 37 minggu dipanggil kelahiran pramatang. Menurut tatanama WHO, tempoh kehamilan dari 22 minggu hingga 28 minggu dianggap kelahiran pramatang sangat awal, dan di kebanyakan negara maju, kematian perinatal dikira dari tempoh kehamilan ini. Di negara kita, tempoh kehamilan ini tidak dianggap sebagai kelahiran pramatang atau kematian peranakan, tetapi pada masa yang sama, penjagaan disediakan di hospital bersalin, bukan di hospital ginekologi, dan langkah-langkah diambil untuk menjaga bayi baru lahir yang sangat pramatang. Sekiranya kematiannya, pemeriksaan patologi dijalankan, dan jika kanak-kanak itu bertahan 7 hari selepas kelahiran, kematian ini dianggap sebagai kematian perinatal.
Pengguguran spontan dianggap sebagai salah satu jenis utama patologi obstetrik. Kekerapan keguguran spontan adalah dari 15 hingga 20% daripada semua kehamilan yang diingini. Adalah dipercayai bahawa statistik tidak termasuk sejumlah besar keguguran yang sangat awal dan subklinikal.
Menurut definisi yang berkuat kuasa di negara kita, keguguran adalah gangguannya dari saat pembuahan hingga 37 minggu penuh (259 hari dari haid terakhir). Selang masa yang besar ini dibahagikan kepada tempoh keguguran awal (sehingga 12 minggu kehamilan), keguguran lewat (dari 12 hingga 22 minggu); tempoh penamatan kehamilan dalam tempoh dari 22 hingga 27 minggu, dari 28 minggu - tempoh kelahiran pramatang. Klasifikasi yang diterima pakai oleh WHO membezakan antara keguguran spontan - kehilangan kehamilan sebelum 22 minggu dan kelahiran pramatang dari 22 hingga 37 minggu penuh kehamilan dengan berat janin 500 g (22-27 minggu - sangat awal, 28-33 minggu - kelahiran pramatang awal, 34-37 minggu - kelahiran pramatang). Di negara kita, penamatan kehamilan secara spontan antara 22 dan 27 minggu tidak dianggap kelahiran pramatang, dan anak yang baru lahir tidak didaftarkan sekiranya berlaku kematian dan data mengenainya tidak termasuk dalam penunjuk kematian perinatal jika dia tidak bertahan 7 hari selepas kelahiran. Sekiranya berlaku penamatan kehamilan secara spontan, hospital obstetrik mengambil langkah untuk menjaga kanak-kanak yang sangat pramatang itu.
Menurut definisi WHO, kebiasaan keguguran dianggap sebagai sejarah wanita yang mengalami 3 atau lebih pengguguran spontan berturut-turut sebelum 22 minggu kehamilan.
Epidemiologi
Kehilangan kehamilan secara spontan adalah kejadian yang mengejutkan. Walaupun kira-kira 15% daripada semua kehamilan yang didiagnosis secara klinikal berakhir dengan kehilangan spontan, banyak lagi kehamilan gagal sebelum ia diiktiraf secara klinikal. Hanya 30% daripada semua konsep menghasilkan kelahiran hidup.[ 4 ],[ 5 ]
Dalam keguguran sporadis, tindakan faktor yang merosakkan adalah sementara dan tidak mengganggu fungsi pembiakan wanita pada masa hadapan. Sebagai contoh, kesilapan dalam proses pembentukan gamet membawa kepada kemunculan telur dan/atau sperma yang tidak normal dan, sebagai akibatnya, kepada pembentukan embrio tidak berdaya maju yang cacat secara genetik, yang boleh menjadi punca keguguran spontan. Dalam kebanyakan kes, fenomena sedemikian adalah episodik dan tidak membawa kepada kehilangan kehamilan berulang.
Pada masa yang sama, dalam kumpulan wanita yang kehilangan kehamilan pertama mereka, terdapat kategori pesakit (1-2%) yang mempunyai faktor endogen yang menghalang perkembangan normal embrio/janin, seterusnya membawa kepada penamatan kehamilan yang berulang, iaitu kepada kompleks gejala keguguran biasa. [ 6 ] Keguguran biasa menyumbang 5 hingga 20% daripada keguguran.
Telah ditetapkan bahawa risiko kehilangan kehamilan selepas keguguran pertama adalah 13-17%, yang sepadan dengan kekerapan keguguran sporadis dalam populasi, manakala selepas 2 pengguguran spontan sebelum ini, risiko kehilangan kehamilan yang diingini meningkat lebih daripada 2 kali ganda dan adalah 36-38%.
Menurut B. Poland et al., pada wanita yang mengalami keguguran biasa primer, kebarangkalian keguguran spontan ketiga adalah 40-45%.
Memandangkan peningkatan risiko kehilangan kehamilan yang diingini dengan peningkatan bilangan keguguran, kebanyakan pakar yang menangani masalah keguguran percaya bahawa 2 keguguran berturut-turut sudah cukup untuk mengklasifikasikan pasangan suami isteri mengalami keguguran biasa, dengan pemeriksaan wajib seterusnya dan satu set langkah untuk persediaan untuk kehamilan.
Pengaruh umur ibu terhadap risiko keguguran spontan awal telah ditubuhkan. Oleh itu, dalam kumpulan umur 20-29 tahun, risiko keguguran spontan adalah 10%, manakala pada 45 tahun dan lebih tua adalah 50%. Mungkin, usia ibu adalah faktor yang menyumbang kepada peningkatan kekerapan keabnormalan kromosom pada janin.
Punca kebiasaan keguguran
Ramai penyelidik percaya bahawa keguguran spontan pada trimester pertama adalah instrumen pemilihan semula jadi, kerana semasa mengkaji pengguguran, 60 hingga 80% embrio didapati dengan kelainan kromosom.
Punca pengguguran spontan sporadis sangat pelbagai dan tidak selalu ditakrifkan dengan jelas. Mereka termasuk beberapa faktor sosial: tabiat buruk, faktor pengeluaran yang berbahaya, kehidupan keluarga yang tidak diselesaikan, buruh fizikal yang berat, situasi yang tertekan, dsb. Faktor perubatan: kerosakan genetik karyotype ibu bapa, embrio, gangguan endokrin, kecacatan rahim, penyakit berjangkit, pengguguran sebelumnya, dsb.
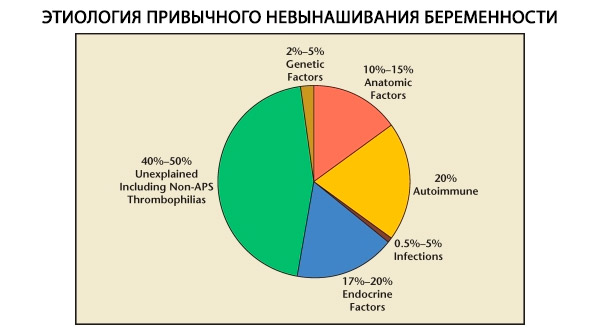
Keguguran biasa adalah komplikasi polietiologi kehamilan, yang berdasarkan disfungsi sistem pembiakan. Penyebab keguguran biasa yang paling biasa ialah gangguan endokrin sistem pembiakan, bentuk terpendam disfungsi adrenal, kerosakan pada radas reseptor endometrium, secara klinikal ditunjukkan sebagai fasa luteal tidak lengkap (ILP); endometritis kronik dengan kegigihan mikroorganisma oportunistik dan / atau virus; kekurangan isthmik-serviks, kecacatan rahim, perekatan intrauterin, antikoagulan lupus dan gangguan autoimun yang lain. Patologi kromosom untuk pesakit dengan keguguran biasa adalah kurang penting daripada pengguguran sporadis, bagaimanapun, pada wanita dengan keguguran biasa, keabnormalan karyotype struktur berlaku 10 kali lebih kerap daripada populasi dan berjumlah 2.4%.
Punca keguguran sporadis dan keguguran biasa mungkin sama, tetapi pasangan suami isteri dengan keguguran biasa sentiasa mempunyai patologi sistem pembiakan yang lebih ketara berbanding dengan keguguran sporadis. Apabila menguruskan pesakit dengan keguguran biasa, adalah perlu untuk memeriksa keadaan sistem pembiakan pasangan suami isteri di luar kehamilan.
Baca juga: Kebiasaan keguguran - Punca
Diagnostik kebiasaan keguguran
Penilaian diagnostik harus termasuk karyotype ibu dan bapa, penilaian anatomi rahim, dan penilaian untuk disfungsi tiroid, APS, dan trombofilia terpilih. Sesetengah wanita mungkin memerlukan ujian untuk rintangan insulin, rizab ovari, antibodi antitiroid, dan keabnormalan prolaktin.
Bagaimana untuk memeriksa?
Ujian apa yang diperlukan?
Siapa yang hendak dihubungi?
Rawatan kebiasaan keguguran
Rawatan keguguran terancam pada pesakit dengan keguguran biasa (terapi gejala)
Pada peringkat awal kehamilan, apabila menarik, sakit sakit di bahagian bawah abdomen dan bahagian bawah belakang berlaku pada wanita dengan keguguran biasa, bersama-sama dengan terapi patogenetik, rawatan yang bertujuan untuk menormalkan nada rahim harus dijalankan. Sehingga 12 minggu kehamilan, terapi termasuk:
- rehat separuh katil;
- keamanan fizikal dan seksual;
- ubat antispasmodik:
- drotaverine hydrochloride pada dos 40 mg 2-3 kali sehari secara intramuskular atau 40 mg 3 kali sehari secara lisan;
- papaverine hydrochloride pada dos 20-40 mg 2 kali sehari secara rektal atau 40 mg 2-3 kali sehari secara lisan;
- penyediaan magnesium - 1 tablet mengandungi magnesium laktat 500 mg (termasuk magnesium 48 mg) dalam kombinasi dengan pyridoxine 125 mg; purata dos harian ialah 4 biji - 1 biji pagi dan petang dan 2 biji malam. Tempoh rawatan ditentukan secara individu bergantung kepada gejala keguguran yang terancam.
Dengan kehadiran detasmen separa chorion atau plasenta (sehingga 20 minggu kehamilan), bersama-sama dengan terapi antispasmodik, terapi hemostatik dijalankan dengan persediaan kalsium pada dos 1000 mg / hari, natrium ethamsylate pada dos 250 mg 3 kali sehari secara lisan atau, dalam kes pendarahan teruk, 250 mg intramuskular 250 mg sehari.
Dalam kes pendarahan berat, asid traneksamat digunakan secara intravena dengan titisan pada 5-10 ml/hari dalam 200 ml larutan natrium klorida 0.9% untuk tujuan hemostatik, diikuti dengan bertukar kepada tablet pada dos 250 mg 3 kali sehari sehingga pendarahan berhenti.
Dalam kes hematoma retrochorial dan retroplasenta pada peringkat organisasi, penyediaan kompleks digunakan, mengandungi bromelain 45 mg, papain 60 mg, pantheatin 100 mg, chymotrypsin 1 mg, trypsin 24 mg, alpha-amylase 10 mg, lipase 10 mg, lipase 10 mg, asid askorbik + 3 minit 3 kali sehari sebelum lipase 3 mg, asid askorbik + rutoside. makan, kursus selama 14 hari.
Jika penguncupan tonik rahim yang ketara berlaku pada 16-20 minggu kehamilan, jika ubat antispasmodik tidak berkesan, indometasin digunakan secara rektal atau oral pada dos tidak lebih daripada 200 mg / hari, untuk kursus tidak lebih daripada 1000 mg: hari pertama - 200 mg (50 mg 2 kali sehari dalam suppositori 4 kali atau 2 kali sehari). hari 50 mg 3 kali sehari, hari ke-4-6 50 mg 2 kali sehari, hari ke-7-8 - 50 mg pada waktu malam.
Pencegahan
Wanita yang mempunyai sejarah 2 atau lebih keguguran atau kelahiran pramatang perlu dinasihatkan untuk menjalani pemeriksaan sebelum kehamilan seterusnya untuk menentukan punca, membetulkan gangguan, dan mencegah komplikasi lanjut. Kaedah pencegahan bergantung kepada punca yang mendasari keguguran biasa.
Ramalan
Prognosis akan bergantung pada punca kehilangan kehamilan dan bilangan kehilangan sebelumnya. Dengan mengenal pasti punca, pembetulan keabnormalan di luar kehamilan, dan pemantauan semasa kehamilan, kelahiran anak yang berdaya maju dalam pasangan dengan keguguran biasa mencapai 95-97%. Pesakit dan doktor boleh digalakkan oleh prognosis yang baik secara keseluruhan, kerana walaupun selepas 4 kehilangan berturut-turut, kebarangkalian pesakit untuk membawa kehamilan seterusnya ke tempoh adalah lebih daripada 60-65%.


 [
[