Pakar perubatan artikel itu
Penerbitan baru
Ujian Mantu
Ulasan terakhir: 23.04.2024

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Petunjuk untuk sampel Mantoux
Untuk diagnostik tuberculin berjisim, ujian Mantoux dengan 2 TE diberikan kepada semua kanak-kanak dan remaja yang divaksinasi dengan BCG tanpa mengira keputusan sebelumnya 1 kali setahun. Ujian Mantoux yang pertama diberikan kepada kanak-kanak pada usia 12 bulan. Bagi kanak-kanak yang tidak diberi vaksin dengan BCG, ujian Mantoux dilakukan 6 bulan sekali setiap enam bulan sebelum kanak-kanak menerima suntikan BCG, kemudian dengan kaedah standard setahun sekali.
Ujian Mantoux juga boleh digunakan untuk diagnostik tuberculin individu. Ia dijalankan di bawah keadaan pusat-pusat kesihatan kanak-kanak, somatik dan hospital berjangkit untuk diagnosis pembezaan batuk kering dan penyakit-penyakit lain, kehadiran penyakit kronik dengan tumpul, padang beralun, ketidakberkesanan kaedah konvensional rawatan dan kehadiran faktor-faktor risiko tambahan untuk jangkitan atau penyakit batuk kering (terdedah kepada pesakit TB, kekurangan vaksinasi terhadap tuberkulosis, faktor risiko sosial, dll.).
Di samping itu, terdapat kumpulan kanak-kanak dan remaja yang perlu diberi ujian Mantoux 2 kali setahun di bawah syarat-syarat rangkaian rawatan biasa:
- pesakit diabetes mellitus, ulser peptik perut dan duodenum, penyakit darah, penyakit sistemik. Terinfeksi HIV, menerima terapi hormon jangka panjang (lebih daripada 1 bulan);
- dengan penyakit tidak spesifik kronik (radang paru-paru, bronkitis, tonsilitis), keadaan subfebril tidak jelas etiologi;
- Tidak divaksinasi terhadap tuberkulosis, tanpa mengira usia kanak-kanak itu;
- kanak-kanak dan remaja dari kumpulan risiko sosial yang berada di institusi (tempat perlindungan, pusat, pusat penerimaan) yang tidak mempunyai rekod perubatan (apabila dimasukkan ke institusi, maka 2 kali setahun selama 2 tahun).
Apabila menjalankan diagnostik tuberculin individu, ambang kepekaan kepada tuberkulin digunakan - kepekatan tuberculin yang paling rendah, yang badannya bertindak balas secara positif. Untuk menentukan ambang kepekaan untuk tuberculin, gunakan ujian Mantoux intradermal dengan pelbagai pelarut tuberculin yang dimurnikan kering.
Pada kanak-kanak yang disyaki kerosakan mata tertentu untuk mengelakkan tindak balas fokal, disarankan untuk memulakan diagnostik tuberculin daripada penetapan sampel kutaneus atau intradermal dengan 0.01 dan 0.1 TE.
Ujian tuberculin kulit (emplastic, salap) kini mempunyai kepentingan lebih sejarah, mereka jarang digunakan, kebanyakannya untuk diagnosis batuk kering kulit, atau dalam kes-kes di mana, atas sebab tertentu anda tidak boleh menggunakan kulit yang lebih biasa dan ujian tuberculin intradermal. Ujian Pirke juga jarang digunakan.
Ujian ujian lulus kulit (GKP) Grinchar dan Karpilovsky dilakukan, jika perlu, untuk diagnosis pembezaan, untuk menjelaskan sifat alergi tuberculin, dan penilaian rawatan.
Assay dengan suntikan subkutaneus tuberculin menunjukkan apabila perlu untuk menentukan aktiviti batuk kering pernafasan, serta diagnosis etiologic dan menentukan aktiviti lokalisasi batuk kering extrapulmonary.
Ujian Mantoux
Ampoule dengan tuberculin dengan berhati-hati disapu dengan kain kasa dibasahi dengan etanol 70%, maka leher ampul itu diajukan dengan pisau untuk membuka ampul dan memecahkan. Tuberculin dikeluarkan dari ampoule oleh jarum suntikan dan jarum, yang kemudian digunakan untuk meletakkan sampel Mantoux. Dalam jarum suntik, ambil 0.2 ml dadah (iaitu 2 dos), kemudian lepaskan larutan ke label 0.1 ml dalam swab kapas steril. Tidak dapat melepaskan larutan itu ke penutup pelindung jarum atau ke udara, kerana ini boleh menyebabkan tindak balas alergi kepada badan kakitangan perubatan. Ampoule dengan tuberculin selepas pembukaan sesuai untuk digunakan selama tidak lebih daripada 2 jam sambil mengekalkannya di bawah keadaan aseptik.
Ujian intradermal hanya dilakukan dalam bilik prosedur. Pesakit sedang duduk. Pada permukaan dalam ketiga pertengahan kulit lengan dirawat dengan larutan etanol 70%, kering kapas steril, tuberculin ditadbir ketat intradermally, yang jarum diarahkan dipotong ke dalam lapisan atas kulit diregangkan selari dengan permukaannya. Selepas memperkenalkan lubang jarum ke dalam kulit, 0.1 ml penyelesaian Tuberculin (iaitu, satu dos) disuntik dari jarum suntikan. Tapak suntikan tidak dirawat semula dengan alkohol, kerana risiko jangkitan dengan tapak suntikan kecil (PPD-L mengandungi quinizol). Dengan teknik yang tepat, papules terbentuk dalam kulit dalam bentuk "kerak lemon" dengan diameter sekurang-kurangnya 7-9 mm putih, yang akan hilang lama.
Ujian Mantoux dilakukan oleh jururawat yang terlatih. Tindak balas selepas 72 jam menilai doktor atau jururawat terlatih. Hasilnya dimasukkan dalam bentuk pendaftaran: No. 063 / y (peta vaksinasi). № 026 / u (kad perubatan kanak-kanak). № 112 / u (sejarah perkembangan anak). Dalam kes ini, ambil perhatian pengilang, nombor kelompok, tarikh tamat tuberculin, tarikh ujian, pengenalan dadah ke kanan atau lengan kiri, dan juga hasil daripada sampel (saiz menyusup atau papules dalam milimeter, jika tiada penyusupan - jumlah kesesakan).
Dengan organisasi diagnosis tuberculin yang betul, 90-95% daripada kanak-kanak dan penduduk remaja wilayah pentadbiran perlu dilindungi setiap tahun. Di dalam kolektif terancang, diagnostik tuberculin berjisim dijalankan di institusi sama ada oleh kakitangan perubatan terlatih atau oleh kaedah briged, yang lebih baik. Dalam kaedah briged, poliklinik kanak-kanak dibentuk oleh briged - dua jururawat dan seorang doktor. Bagi kanak-kanak yang tidak terorganisir, ujian Mantoux dilakukan di poliklinik kanak-kanak. Di kawasan luar bandar, diagnostik tuberkulosis dilakukan oleh daerah-daerah daerah hospital hospital dan stesen bidan-bidan. Diagnostik tuberculin panduan metrik dijalankan oleh pakar pediatrik dari ubat anti-tuberkulosis (kabinet). Sekiranya tiada ubat anti-tuberkulosis (kabinet), kerja itu dilakukan oleh ketua jabatan pesakit luar untuk kanak-kanak (ahli pediatrik daerah) bersempena dengan doktor TB daerah .
Sebagai tindak balas kepada pengenalan tuberkulin dalam badan orang yang terdedah, tindak balas tempatan, umum dan / atau fokal berkembang.
- Reaksi tempatan dibentuk di tapak pengenalan tuberculin, boleh memperlihatkan dirinya sebagai hiperemia, papula, menyusup, vesikel, bulla, limfangitis, nekrosis. Reaksi tempatan adalah penting untuk diagnostik dermal dan intradermal tuberculin.
- Reaksi umum mempunyai ciri-ciri perubahan umum dalam tubuh manusia dan boleh nyata sebagai kemerosotan makhluk, demam, sakit kepala, arthralgia, perubahan dalam ujian darah (monocytopenia, dysproteinemia, pecutan sedikit kadar pemendapan eritrosit dan lain-lain.). Reaksi umum sering berlaku dengan suntikan subkutaneus tuberculin.
- Reaksi fokal berkembang pada pesakit dalam tumpuan lesi tertentu - dalam batuk-ubatan tuberculosis dari lokalisasi yang berlainan. Dengan tuberkulosis pulmonari, tindak balas focal mungkin muncul hemoptisis, batuk meningkat dan simptom catarrhal, peningkatan pelepasan dahak, sakit di dada; dengan tuberkulosis ekstrapulmonary - peningkatan dalam perubahan keradangan di zon lesi tuberkulosis. Bersama dengan manifestasi klinikal pemeriksaan radiografi, adalah mungkin untuk meningkatkan perifocal keradangan di sekitar tuberculosis foci. Reaksi fokal lebih jelas dengan suntikan subkutaneus tuberculin.
Hasil ujian Mantoux dinilai setelah 72 jam. Diameter papule atau hiperemia di milimeter diukur dengan penguasa telus. Raja diletakkan serenjang dengan paksi lengan bawah. Untuk tafsiran yang betul keputusan bukan sahaja memerlukan penilaian visual tindak balas, tetapi rabaan daripada tuberculin tempat suntikan, sejak papula ringan menjulang tinggi sedikit di atas kulit, dan jika tiada tindak balas hyperemia boleh dianggap sebagai negatif. Dengan hiperemia yang melampaui papule, tekanan ringan di kawasan tindak balas dengan ibu jari anda membolehkan anda untuk litar pintas hiperemia dan hanya mengukur papule.
 [3]
[3]
Ujian Pirke
Contohnya ialah penggunaan kutaneus tuberculin kering yang kering, dicairkan kepada kandungan 100 ribu TE dalam 1 ml. Sejatinya larutan tuberkulin ini, digunakan pada kulit, menghasilkan penyembuhan kulit. Hasilnya dianggarkan selepas 48-72 jam.
Penilaian hasil ujian Mantoux
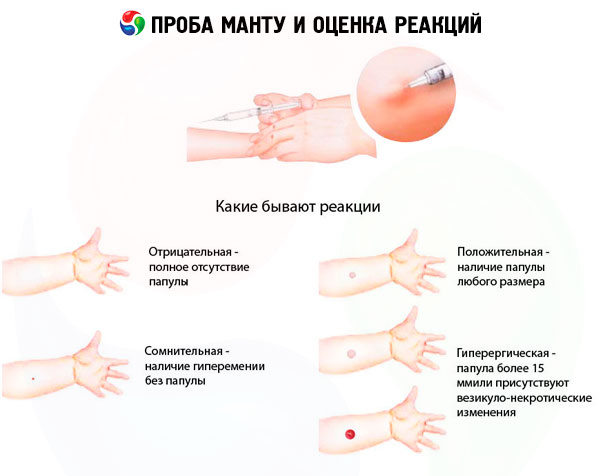
Keputusan sampel boleh dinilai seperti berikut:
- tindak balas negatif - ketiadaan lengkap penyusupan (papules) dan hiperemia, kehadiran reaksi stabile 0-1 mm dibenarkan;
- tindak balas ragu - menyusup (papule) saiz 2-4 mm atau hiperemia apa-apa saiz tanpa penyusupan;
- tindak balas positif - menyusup (papule) 5 mm atau lebih, serta vesikel, limfangitis, pemeriksaan (beberapa papules saiz mana-mana di sekitar tempat pengenalan tuberculin):
- lemah positif - saiz papula 5-9 mm:
- keamatan sederhana - saiz papule adalah 10-14 mm;
- dinyatakan - saiz papule adalah 15-16 mm;
- hiperergik - saiz papule adalah 17 mm dan lebih tinggi pada kanak-kanak dan remaja. 21 mm dan ke atas pada orang dewasa, serta tindak balas vesicle-necrotic, limfangitis, pemeriksaan, tanpa mengira saiz papule.
Di negara kita, penduduk keseluruhan kanak-kanak tertakluk kepada vaksinasi terhadap tuberkulosis pada waktu tertentu, mengikut kalendar vaksinasi. Selepas pengenalan vaksin BCG, HRT juga berkembang di dalam badan, akibatnya reaksi dengan tuberkulin yang dimurnikan TE 2 dalam pencairan standard menjadi positif - yang dipanggil alergi post-vaksinasi (PVA) berkembang. Penampilan reaksi positif akibat jangkitan spontan badan dianggap sebagai alahan berjangkit (IA). Kajian hasil ujian Mantoux dalam dinamik dalam kombinasi dengan data mengenai masa dan kekerapan vaksin BCG. Sebagai peraturan, dalam majoriti kes, membenarkan diagnosis pembezaan antara PVA dan IA.
Keputusan positif ujian Mantoux dianggap sebagai PVA dalam kes berikut:
- berlakunya tindak balas positif dan dipersoalkan kepada 2 TE dalam 2 tahun pertama selepas vaksinasi sebelumnya atau penulenan semula BCG;
- korelasi saiz papula selepas pentadbiran tuberkulin dan saiz postvaccinal) tanda BCG (parut); papules sehingga 7 mm sepadan dengan tulang rusuk sehingga 9 mm. Dan papule hingga 11 mm - hingga parut lebih daripada 9 mm.
Hasil ujian Mantoux dinilai sebagai IA (HRT) dalam kes berikut:
- peralihan tindak balas negatif kepada yang positif, tidak dikaitkan dengan vaksinasi atau penularan semula BCG. - "pusing" sampel tuberculin;
- peningkatan dalam saiz papul sebanyak 6 mm atau lebih untuk satu tahun dalam kanak-kanak dan remaja yang positif tuberculin;
- Secara beransur-ansur, selama beberapa tahun, peningkatan kepekaan terhadap tuberculin dengan pembentukan reaksi sederhana atau reaksi yang diucapkan;
- 5-7 tahun selepas vaksinasi atau penulenan semula, BCG stabil (selama 3 tahun atau lebih) kepekaan yang tersisa kepada tuberculin pada tahap yang sama tanpa kecenderungan untuk kepekaan pucat-monoton kepada tuberculin;
- Pemekaan sensitiviti terhadap tuberkulin selepas IA terdahulu (biasanya pada anak-anak dan remaja, sebelum ini diperhatikan dalam phthisiopediatrica dan menerima rawatan penuh pencegahan).
Mengikut keputusan diagnostik tuberculin massa dalam dinamik di kalangan kanak-kanak dan remaja, kontinjen berikut memperuntukkan:
- tidak dijangkiti - ini adalah anak-anak dan remaja yang mempunyai hasil ujian Mantoux negatif tahunan, serta remaja dengan PVA;
- Kanak-kanak dan remaja yang dijangkiti dengan mycobacteria tuberculosis.
Untuk pengesanan awal batuk kering dan untuk pencegahan yang tepat pada masanya adalah penting untuk merakam masa jangkitan utama badan. Ini tidak menyebabkan kesukaran dalam peralihan tindak balas negatif kepada positif, tidak berkaitan dengan vaksinasi atau penulenan BCG. Kanak-kanak dan remaja seperti ini perlu dihantar ke pakar TB untuk pemeriksaan dan rawatan pencegahan yang tepat pada masanya. Rawatan khusus pencegahan selama 3 bulan dalam jangkamasa awal jangkitan utama menghalang perkembangan bentuk tuberkulosis tempatan. Sehingga kini, nisbah tuberkulosis pada kanak-kanak dan remaja, yang dikenalpasti dalam tempoh "bengkok", adalah antara 15 hingga 43.2%.
Perkembangan tuberkulosis pada kanak-kanak dan remaja dengan kepekaan yang meningkat kepada tuberculin untuk tahun dengan 6 mm dan lebih telah dibuktikan. Adalah dicadangkan bahawa kanak-kanak dan remaja seperti ini juga dirawat secara pencegahan dalam tempoh 3 bulan
Peningkatan sensitiviti terhadap tuberculin pada kanak-kanak yang dijangkiti sebelum hiperemia menunjukkan risiko tinggi untuk membangunkan tuberkulosis tempatan. Pesakit ini juga tertakluk kepada perundingan phthisiatric dengan pemeriksaan tuberkulosis mendalam dan keputusan untuk menetapkan rawatan pencegahan.
Kanak-kanak dan remaja dengan tindak balas membosankan terhadap tuberculin dalam kombinasi dengan dua atau lebih faktor risiko untuk tuberkulosis juga tertakluk kepada perundingan phthisiatric dengan pemeriksaan tuberkulosis mendalam.
Dalam tafsiran sifat sensitif kesukaran kanak-kanak tuberculin adalah tertakluk kepada pengawasan terlebih dahulu group 0 dispensari perakaunan dengan rawatan wajib dan langkah-langkah pencegahan dalam bidang pediatrik (hyposensitization, penyesuaian semula tumpuan jangkitan, rawatan cacing, pencapaian remitan dalam penyakit kronik) di bawah pengawasan phthisiatrician kanak-kanak. Pemeriksaan yang berulang di dispensari dijalankan selepas 1-3 bulan.
Kajian sensitiviti tuberculin pada kanak-kanak dan remaja dengan bentuk aktif batuk kering, dan juga positif (mengikut jisim dan diagnosis tuberculin individu sempena data klinikal dan radiografi) dibenarkan untuk mencadangkan satu pemantauan algoritma pesakit, bergantung kepada jenis sensitiviti tuberculin dan kehadiran faktor-faktor risiko batuk kering.

