Pakar perubatan artikel itu
Penerbitan baru
Diagnosis displasia serviks
Ulasan terakhir: 06.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Apakah kaedah yang digunakan untuk mendiagnosis displasia serviks:
- Pemeriksaan di pejabat doktor, di atas kerusi ginekologi. Tanda-tanda perubahan displastik yang boleh dilihat ditentukan menggunakan cermin. Kriteria adalah warna dinding faraj, membran mukus, kehadiran bersinar di kawasan pharynx, keseragaman epitelium, kehadiran fokus keputihan kecil, dll.
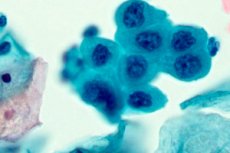
- Ujian Pap, pemeriksaan sitologi tisu epitelium menggunakan mikroskop. Sampel bahan diambil dari pelbagai sektor serviks untuk mendapatkan gambaran klinikal yang lengkap. Di samping itu, sitologi membolehkan anda menentukan penanda jangkitan yang menimbulkan displasia (paling kerap HPV).
- Kolposkopi (dilanjutkan) mungkin ditetapkan sebagai kaedah tambahan jika displasia serviks tidak didiagnosis dengan tepat oleh sitologi. Pemeriksaan optik dalam kombinasi dengan sampel memberikan gambaran klinikal yang lebih jelas.
- Biopsi ialah biopsi yang disasarkan. Kaedah histologi untuk memeriksa bahan tisu diperlukan sebagai maklumat penting tentang sifat dan tahap displasia (pengecualian atau pengesahan keganasan, degenerasi menjadi kanser). Semakan sedemikian diperlukan untuk hampir semua pesakit yang berumur lebih dari 40 tahun untuk mencegah perkembangan kanser serviks.
- Diagnostik PCR ialah kaedah imunologi yang bertujuan untuk menentukan jenis HPV (papillomavirus), serta memilih taktik rawatan ubat atau pembedahan.
- Berdasarkan petunjuk, ujian darah komprehensif dan kajian keseimbangan hormon mungkin ditetapkan.
Diagnosis displasia serviks memerlukan pembezaan daripada proses patologi berikut:
- Leukoplakia tanpa tanda-tanda perubahan atipikal.
- Proses hakisan dalam serviks.
- Proses dystrophik biasa untuk kumpulan umur pesakit yang lebih tua.
- Serviks.
- Pseudoerosion semasa kehamilan.
Jika displasia (CIN) ditakrifkan sebagai penyakit peringkat III, pesakit dirujuk kepada pakar onkologi. Pakar imunologi, ahli endokrinologi dan pakar bedah juga mungkin terlibat dalam diagnostik.
Ujian untuk displasia serviks
Emas, piawaian yang diterima umum untuk mendiagnosis displasia serviks (CIN) ialah ujian Pap. Analisis itu dinamakan sempena doktor yang mula-mula menggunakannya. Analisis sitologi diterima sebagai wajib di semua negara maju di dunia. Kebolehpercayaannya sangat tinggi (sehingga 80%), terutamanya jika displasia serviks ditentukan sebagai penyakit peringkat pertama semasa pemeriksaan awal.
Dalam bahan sitologi, ujian Pap menunjukkan perubahan intraepithelial pada lapisan yang melapisi serviks. Penyimpangan dari norma biasanya ditetapkan oleh huruf Latin, mari kita lihat lebih dekat bagaimana ini ditafsirkan:
- SIL(Squamous Intraepithelial Lesion) atau perubahan intraepithelial squamous.
- LSIL (Lesi Intraepithelial Skuamosa Gred Rendah) – lesi epitelium tidak dinyatakan dengan jelas, tahap rendah.
- Perubahan HSIL (Lesi Intraepithelial Skuamosa Gred Tinggi), atypia sel tisu epitelium dinyatakan dengan jelas. Di sini, analisis dibezakan - tahap sederhana CIN II, karsinoma pada peringkat awal, CIN III didiagnosis kurang kerap.
- AGUS – luka lapisan sel kelenjar, adenokarsinoma serviks.
Ujian dan prosedur yang dicadangkan jika displasia serviks dikesan:
- Pemeriksaan ( pemeriksaan bimanual di pejabat pakar sakit puan).
- Sitologi.
- PCR.
- Pemeriksaan dengan kolposkop.
- Histologi (biopsi tisu serviks).
- Conization (biopsi kon).
 [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Sitologi
Sitologi adalah wajib untuk displasia serviks. Ini adalah ujian standard yang mengenal pasti dan mendedahkan keabnormalan dalam struktur sel tisu epitelium. Diagnostik tepat pada masanya membantu mengurangkan kejadian wanita dengan patologi yang menggerunkan seperti kanser serviks. Di seluruh dunia, pakar sakit puan yang mengamalkan ujian PAP (ujian Papanicolaou), calitan sepatutnya diambil daripada wanita bermula dari 18-20 tahun. Sitologi amat relevan untuk kategori pesakit berikut:
- Umur lebih 40-45 tahun.
- Jika seorang wanita didiagnosis dengan penyakit virus kronik.
- Kanser dalam keluarga.
- Kelahiran awal atau lewat, termasuk kelahiran yang kerap.
- Kerap keguguran.
- Kekurangan imun.
- Kerap atau, sebaliknya, hubungan seksual yang tidak teratur (bertukar pasangan).
- Penggunaan jangka panjang ubat hormon, termasuk kontraseptif.
Bagaimanakah sitologi dilakukan?
- Smear membolehkan kajian yang agak tepat tentang struktur selular epitelium serviks.
- Bahan dikumpul menggunakan spatula atau berus perubatan.
- Bahan yang diperolehi diletakkan pada kaca steril khas, di mana ia dipasang dengan fiksatif.
- Kaca ditanda dan dihantar ke makmal untuk ujian.
- Juruteknik makmal mengotorkan bahan yang terhasil dan mengkaji hasil tindak balas menggunakan mikroskop.
Petunjuk untuk sitologi:
- Objektif utama adalah pencegahan salah satu penyakit yang paling biasa di kalangan wanita - kanser serviks.
- Menentukan punca ketidakteraturan kitaran haid.
- Penjelasan keadaan serviks dalam penyakit berjangkit atau virus kronik.
- Kemandulan berterusan.
- Penggunaan jangka panjang ubat oral untuk kontraseptif.
- Semua penyakit endokrin.
- Papillomavirus manusia dalam pasangan seksual (jangkitan wanita hampir tidak dapat dielakkan).
- Pelanggaran norma berat badan - anoreksia atau obesiti.
- Prosedur yang dirancang untuk memasukkan IUD kontraseptif.
Cytology dengan ketara mengurangkan perkembangan onkologi pada wanita, serta mendiagnosis peringkat awal pelbagai patologi serviks tepat pada masanya.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ]
Calitan untuk displasia serviks
Smear dianggap sebagai prosedur yang mudah dan diterima umum yang merupakan sebahagian daripada pemeriksaan kesihatan yang komprehensif atau penentuan patologi serviks.
Displasia serviks sering disertai atau, lebih tepat lagi, diprovokasi oleh ketidakseimbangan dalam mikroflora membran mukus. Jangkitan bakteria, virus boleh menjadi faktor utama yang menimbulkan perubahan dalam struktur sel tisu epitelium. Smear untuk displasia serviks menunjukkan jumlah penunjuk tertentu. Calitan adalah daripada jenis berikut:
- Calitan untuk menentukan keadaan mikroflora.
- Penentuan kemandulan mikroflora.
- smear sitologi (ujian PAP).
- Calitan yang mengesan jangkitan (PCR).
Juga, dengan bantuan smear untuk displasia, pakar sakit puan boleh menilai beberapa kriteria keadaan sistem hormon wanita.
Bagaimanakah smear displasia serviks dilakukan?
- Sebilangan kecil lendir dan tisu selular dari lapisan permukaan mukosa serviks dikumpulkan pada kerusi ginekologi. Pilihan jenis bahan untuk analisis bergantung pada tugas diagnostik.
- Calitan boleh dilakukan beberapa kali. Yang awal diperlukan untuk menilai keadaan satu atau satu lagi parameter serviks, yang seterusnya diperlukan untuk memantau kejayaan rawatan penyakit. Sekiranya terapi adalah jangka panjang, smear dilakukan setiap tiga bulan.
- Smear dianggap sebagai prosedur diagnostik yang tidak menyakitkan dan cepat yang memerlukan penyediaan tertentu daripada pesakit (doktor memberikan cadangan mengenai langkah persediaan).
Sekiranya wanita itu sihat, smear biasanya menunjukkan sejumlah besar lactobacilli (sehingga 95%). Mereka adalah yang boleh menghasilkan asid laktik pelindung, yang berfungsi sebagai penghalang kepada pembiakan mikroorganisma patogen. Keasidan mikroflora adalah salah satu petunjuk penting kesihatan persekitaran mikro faraj.
Mari kita jelaskan tujuan ujian smear untuk displasia serviks dilakukan:
- Ketiadaan atau kehadiran agen berjangkit, termasuk yang ditularkan secara seksual (Trichomonas, chlamydia, gardnerella, dll.).
- Penentuan jangkitan kronik terpendam (PCR).
- Penilaian keadaan sel epitelium serviks sebagai prosedur wajib untuk pencegahan kanser serviks.
Ketulenan smear boleh seperti berikut:
- Sistem pembiakan yang sihat, kumpulan ketulenan pertama (pH 4.0–4.5).
- Kumpulan kedua adalah penunjuk peringkat awal jangkitan, kehadiran flora bakteria gram-negatif (pH 4.5-5.0).
- Penentuan flora bakteria dalam smear, kumpulan ketiga (pH 5.0–7.0).
- Kumpulan keempat ialah kehadiran sejumlah besar mikroorganisma patogenik (pH 7.0-7.5), tanda proses keradangan.
Biasanya, smear untuk displasia serviks tidak seharusnya mengandungi petunjuk berikut:
- Kehadiran sel atipikal.
- Sel yang terjejas oleh agen berjangkit, sel utama (tisu sel epitelium skuamosa yang terjejas oleh agen berjangkit).
- Candida dan lain-lain jenis patogen kulat.
- Gardnerella.
- Jangkitan bakteria Coccal (gonococci, staphylococci, streptokokus, enterococci).
- Trichomonas.
Jika displasia serviks didiagnosis sebagai lesi epitelium tahap pertama atau kedua, smear menunjukkan kehadiran agen patogen, ini tidak bermakna wanita itu mempunyai kanser. Sebilangan besar jangkitan dalam perubatan moden telah dikaji dan berjaya dirawat. Pengesanan tepat pada masanya perubahan patologi dalam sel-sel tisu serviks membolehkan mencegah kanser dalam hampir 75%, menurut beberapa data baru-baru ini, peratusan ini telah meningkat, terima kasih kepada program aktiviti pemeriksaan biasa.
Diagnostik instrumental
Diagnostik instrumental adalah kaedah utama dalam pemeriksaan komprehensif apabila displasia serviks memerlukan penjelasan keparahan dan pemantauan kejayaan rawatan penyakit.
Pilihan penilaian instrumental dijelaskan oleh fakta bahawa displasia paling kerap berkembang dan meneruskan sebagai proses tanpa manifestasi klinikal yang ketara. Diagnostik makmal berada di tempat kedua dalam kepentingan. Pemeriksaan primer visual di kerusi ginekologi adalah wajib, tetapi dianggap hanya langkah pertama dalam diagnostik.
Apakah yang termasuk dalam senarai konsep "diagnostik instrumental"?
- Pemeriksaan dengan spekulum ginekologi. Ini adalah alat khas faraj yang membantu doktor menilai keadaan epitelium serviks. Perubahan yang paling jelas dalam tisu akan dapat dilihat dengan mata kasar jika spekulum digunakan. Diagnostik instrumental dalam format pemeriksaan dengan spekulum menunjukkan bentuk, saiz serviks, serta kemungkinan kerosakan pada os luaran, pecah. Spekulum boleh menilai kriteria untuk keadaan bahagian bawah (pertiga) serviks dan membran mukus serviks. Peringkat awal leukoplakia, adnexitis, proses erosif, displasia serviks - ini jauh dari senarai lengkap patologi yang dapat dikesan oleh pemeriksaan bimanual dengan spekulum faraj.
- Kolposkop. Pemeriksaan dengan instrumen ini bertujuan untuk menjelaskan tahap kerosakan pada kawasan tertentu serviks (pembesaran 10 kali). Juga, kolposkopi dilakukan serentak dengan pensampelan tisu untuk sampel diagnostik (sampel sitologi, biopsi). Kolposkop juga membantu mengambil sampel PCR (biologi molekul, analisis imunologi untuk HIV, penilaian beban virus, penjelasan terikan).
- Kolposkopi lanjutan, yang mungkin diperlukan untuk displasia serviks, dibahagikan kepada beberapa peringkat. Tisu epitelium dirawat dengan larutan asid khas, kemudian larutan lain digunakan semula - larutan Lugol. Hanya selepas ini peperiksaan dan sampel khas diambil (ujian Schiller). Prosedur sedemikian diperlukan untuk mencetuskan pembengkakan membran mukus (asid), bengkak seterusnya menyebabkan peningkatan peredaran darah untuk kebolehtelapan larutan Lugol yang lebih baik. Ejen ini bertindak sebagai cat penanda. Biasanya, tisu epitelium harus memperoleh warna kemerahan kerana butiran glikogen. Mana-mana kawasan serviks yang terjejas tidak akan menunjukkan perubahan warna.
- Pemeriksaan ultrabunyi juga tergolong dalam beberapa pemeriksaan instrumental. Untuk menentukan diagnosis, seorang wanita boleh ditetapkan ultrasound organ genitouriner untuk mengecualikan atau menentukan sista, tumor jinak, dll. Kaedah ini sesuai untuk wanita muda nulipar sebagai alternatif kepada pengikisan dan kuretase.
- Sitologi (ujian Papanicolaou).
- Biopsi standard dan kon - disasarkan, kon, kuretase - bergantung kepada arah kompleks diagnostik displasia serviks.
Oleh itu, diagnostik instrumental adalah kaedah menilai tisu epitelium, keadaan serviks menggunakan instrumen perubatan. Dalam kes displasia serviks dalam amalan ginekologi, diagnostik instrumental dan makmal adalah salah satu syarat wajib untuk menentukan dengan tepat keterukan patologi.
Ultrasound
Imbasan ultrasound juga boleh ditetapkan kepada pesakit jika proses displastik dalam serviks disyaki. Displasia serviks berkembang dan berterusan tanpa manifestasi klinikal yang jelas dalam 75-85% kes. Ia sering disertai dengan proses keradangan dalam organ kemaluan, terutamanya ovari dan rahim, dan buah pinggang juga mungkin terjejas. Ini dijelaskan terutamanya oleh sifat virus, berjangkit dari faktor-faktor yang memprovokasi patologi. Aduan pertama seorang wanita, sebagai peraturan, adalah gejala keradangan, dan bukan displasia seperti itu. Setiap kali pakar sakit puan bertemu pesakit, mereka tanpa jemu mengulangi cadangan untuk pemeriksaan pencegahan biasa. Malangnya, ia berlaku bahawa seorang wanita berunding dengan doktor hanya apabila sakit berlaku, pelepasan tidak tipikal untuk keadaan yang sihat, atau apabila kehamilan berlaku. Situasi sedemikian memerlukan tindakan diagnostik yang lebih terperinci, termasuk bukan sahaja kaedah standard - pemeriksaan di atas kerusi, tetapi juga sitologi, pengumpulan bahan untuk pemeriksaan histologi dan ultrasound.
Imbasan ultrasound untuk menjelaskan diagnosis dilakukan dengan cara yang istimewa - secara faraj, digabungkan dengan imbasan ultrasound organ kemaluan (pelvis).
Apakah yang boleh ditunjukkan oleh pemeriksaan ultrasound pada organ sekiranya displasia serviks?
- Sista pelbagai etiologi, saiz dan jenis (memerlukan penjelasan dan rawatan).
- Mioma, fibroid.
- Proses tumor jinak.
- Perubahan dalam saiz dan bentuk rahim.
- Kedudukan ovari berhubung dengan rahim (normal atau beralih ke arah patologi).
Sekiranya pemeriksaan ultrasound organ tidak menunjukkan perubahan yang jelas atau penyimpangan patologi dari norma, pesakit muda, terutama mereka yang belum melahirkan anak, mungkin terhindar dari pemeriksaan yang lebih invasif - kuretase dan juga biopsi.
Apakah ultrasound transvaginal?
- Ini adalah salah satu pemeriksaan penting dalam amalan ginekologi.
- Pengimbasan transvaginal membantu menilai keadaan rongga rahim dan serviksnya untuk menentukan vektor langkah diagnostik selanjutnya.
- Tidak seperti ultrasound standard, yang memerlukan cecair dalam badan untuk menjalankan gelombang bunyi, kaedah transvaginal tidak memerlukan pundi kencing yang penuh.
- Dengan bantuan teknologi sedemikian, pakar sakit puan boleh menilai bukan sahaja bentuk dan saiz rahim atau ovari, tetapi juga mengenal pasti dengan lebih tepat kehadiran patologi tertentu.
Ultrasound dan displasia rahim, bagaimana pemeriksaan dilakukan?
- Pesakit tidak memerlukan sebarang penyediaan khas. Peraturannya hampir sama dengan ujian Pap (menjauhkan diri dari hubungan seksual, menahan diri daripada menggunakan suppositori, tampon, douching).
- Dengan diagnostik transvaginal, seorang wanita tidak perlu mengisi pundi kencingnya dan bertahan lama.
- Sensor khas dilincirkan dan dimasukkan ke dalam faraj. Memandangkan ia terletak agak dekat dengan organ yang diperiksa, pemeriksaan itu sendiri dianggap sangat boleh dipercayai dan pantas.
- Doktor yang melakukan ultrasound mempunyai peluang, seperti yang mereka katakan, untuk melihat dengan matanya sendiri gambaran klinikal yang jelas dan menilai keadaan rongga.
- Prosedur ini tidak menyebabkan ketidakselesaan atau kesakitan.
- Hasil imbasan diketahui oleh doktor dan, pada dasarnya, kepada pesakit secara literal sejurus selepas prosedur.
Perlu diingatkan bahawa ultrasound paling kerap ditetapkan untuk menilai keadaan ovari apabila displasia disyaki. Ini adalah perlu untuk mengecualikan proses tumor dan kehadiran sista. Juga, ultrasound, baik klasik dan faraj, membantu memantau kejayaan rawatan, terutamanya dalam kes ketidaksuburan yang berterusan.
Kolposkopi
Kolposkop adalah salah satu instrumen yang paling banyak digunakan dalam diagnostik ginekologi. Ia adalah peranti perubatan optik yang membantu mengesan kecacatan terkecil pada tisu mukus yang tidak dapat dilihat semasa pemeriksaan visual yang mudah. Lesi erosif, titik atau meluas, mikrotumor, pendarahan, dan perubahan patologi lain dalam serviks sering dijumpai semasa kolposkopi. Kolposkopi sebagai kaedah sedang berkembang dan hari ini terdapat dua jenis penyelidikan:
- Kolposkopi standard. Displasia serviks memerlukan pemeriksaan sedemikian dalam 55-60% kes.
- Videocolposcopy ialah teknologi yang lebih moden yang memerlukan peralatan (probe, monitor, processor).
Mengapa kolposkopi ditetapkan?
- Definisi proses hakisan.
- Kenal pasti polip pelbagai jenis (bentuk, kuantiti, saiz).
- Untuk menilai keterukan perubahan displastik dalam tisu epitelium serviks.
- Jelaskan diagnosis awal leukoplakia.
- Mengesan proses onkologi pada peringkat awal.
- Mengesan erythroplakia.
- Untuk mengecualikan atau mengesahkan hiperplasia epitelium.
- Bezakan patologi seperti displasia serviks, ektopia, adnexitis, leukoplakia dan penyakit tumor jinak.
Penerangan yang lebih terperinci tentang jenis kolposkopi yang mungkin ditetapkan apabila mendiagnosis displasia serviks:
- Kolposkopi standard, apabila pesakit diperiksa di pejabat doktor di atas kerusi ginekologi. Kolposkop dimasukkan selepas dilatasi dengan cermin perubatan khas.
- Kolposkopi dengan kaedah lanjutan. Peringkat awal adalah sama dengan prosedur kolposkopik mudah. Kemudian membran mukus serviks dirawat dengan asid dan larutan Lugol. Beginilah cara ujian Schiller dilakukan, apabila displasia serviks boleh dikecualikan oleh pewarnaan biasa (kemerahan dan warna coklat). Ujian juga tidak boleh menunjukkan tindak balas - ini sudah menjadi patologi. Kawasan epitelium yang rosak tidak bertindak balas terhadap provokasi dengan asid dan larutan, kekal pucat, keputihan.
- Satu varian kolposkopi lanjutan ialah kaedah warna (colposcopy warna). Peperiksaan ini boleh dikatakan sama seperti yang dilanjutkan, tetapi penyelesaian Lugol digantikan dengan biru metilena dan hijau cemerlang klasik. Dengan cara ini, adalah mungkin untuk melihat kawasan rangkaian vaskular yang rosak.
- Untuk mengesan perubahan onkologi dalam serviks, kolposkopi pendarfluor digunakan. Membran mukus serviks terdedah kepada fluorochrome. Peperiksaan dijalankan menggunakan cahaya ultraviolet, yang bertindak balas dengan larutan yang digunakan. Semua fokus patologi di bawah "pencahayaan" sedemikian kelihatan sebagai kawasan merah jambu.
Wanita hamil yang didiagnosis dengan displasia serviks boleh menjalani prosedur kolposkopi dengan selamat, ia selamat untuk ibu mengandung dan juga janin. Pilihan jenis pemeriksaan optik bergantung kepada kesihatan pesakit dan bagaimana kehamilan itu berkembang. Tetapi secara umum, prosedur sedemikian dianggap selamat dan hanya membantu untuk mengecualikan penyakit dan patologi yang tidak diingini.

