Pakar perubatan artikel itu
Penerbitan baru
Pendarahan selepas bersalin
Ulasan terakhir: 05.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Pendarahan selepas bersalin secara amnya ditakrifkan sebagai kehilangan darah dari saluran kemaluan lebih daripada 500 ml dalam tempoh 24 jam selepas bersalin. Ia adalah punca utama kematian berkaitan kehamilan di seluruh dunia, menyumbang kira-kira satu perempat daripada kematian ibu. [ 1 ] Menurut kajian sistematik, 34% daripada 275,000 anggaran kematian ibu di seluruh dunia pada tahun 2015 adalah disebabkan oleh pendarahan. [ 2 ] Ini bermakna lebih daripada 10 kematian setiap jam di seluruh dunia adalah disebabkan oleh pendarahan obstetrik yang berlebihan. Kebanyakan kematian ini berlaku di negara berpendapatan rendah; Walau bagaimanapun, wanita di negara berpendapatan tinggi juga terus meninggal dunia akibat pendarahan obstetrik yang besar. [ 3 ] Di Eropah, kira-kira 13% pesakit obstetrik akan mengalami pendarahan selepas bersalin (≥500 ml) dan kira-kira 3% akan mengalami pendarahan selepas bersalin yang teruk (≥1000 ml). [ 4 ] Selain itu, PPH dikaitkan dengan morbiditi yang ketara termasuk anemia, keperluan untuk pemindahan darah, koagulopati, sindrom Sheehan (hipopituitarisme selepas bersalin), kegagalan buah pinggang, dan morbiditi psikologi seperti kemurungan dan gangguan tekanan selepas trauma. [ 5 ], [ 6 ] Pengurusan aktif peringkat ketiga bersalin dan pemberian profilaksis ubat uterotonik adalah strategi paling berkesan untuk mencegah PPH dan kematian ibu yang berkaitan. [ 7 ]
Punca pendarahan selepas bersalin
Pendarahan selepas bersalin paling kerap disebabkan oleh pendarahan dari tapak plasenta. Faktor risiko pendarahan termasuk atonia rahim akibat overdistensi (disebabkan oleh kehamilan berganda, polyhydramnios, atau janin yang terlalu besar ), kelahiran berpanjangan atau rumit, berbilang pariti (bersalin dengan lebih daripada lima janin yang berdaya maju), penggunaan pelemas otot, kelahiran cepat, korioamnionitis akibat tempat, dan tempat (antaccinogenitis) akibat tisu.
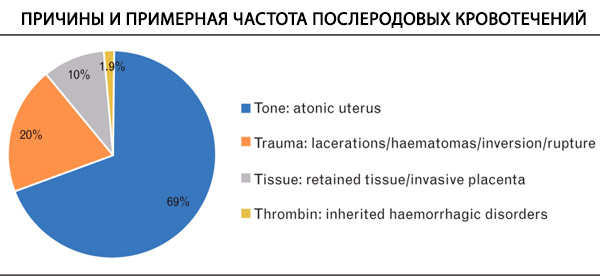
Penyebab pendarahan lain yang mungkin adalah pecah faraj, luka episiotomi pecah, pecah rahim dan tumor berserabut rahim. Pendarahan awal selepas bersalin dikaitkan dengan subinvolusi (involusi tidak lengkap) kawasan plasenta, tetapi juga boleh berlaku 1 bulan selepas kelahiran.
Pendarahan selepas bersalin ditakrifkan sebagai primer jika pendarahan berlaku sebelum penghantaran plasenta dan dalam masa 24 jam selepas penghantaran janin, atau sekunder jika ia berlaku lebih daripada 24 jam selepas kelahiran.[ 12 ] Faktor risiko pendarahan selepas bersalin termasuk pendarahan antepartum, persalinan tambahan atau teraruh, kelahiran instrumental atau cesareamonia. polyhydramnios, anemia ibu, trombositopenia atau hypofibrinogenemia, obesiti ibu, kehamilan berganda, preeklampsia, bersalin berpanjangan, keabnormalan plasenta, dan usia yang lebih tua.[ 13 ],[ 14 ] Gangguan hemostatik yang diwarisi dan sejarah pendarahan selepas bersalin dalam kelahiran sebelumnya juga meningkatkan risiko. [ 15 ], [ 16 ], [ 17 ] Walau bagaimanapun, dianggarkan kira-kira 40% daripada kes PPH berlaku pada wanita tanpa sebarang faktor risiko, menonjolkan kepentingan pengawasan dalam semua wanita. [ 18 ]
Penyebab utama pendarahan selepas bersalin boleh dikelaskan kepada empat T: nada, trauma, tisu, trombin, dan atonia rahim, yang mendasari kebanyakan kes. [ 19 ] Koagulopati boleh memburukkan lagi pendarahan dan menyumbang kepada perkembangan pendarahan besar-besaran. Ia mewakili keadaan hemostasis terjejas dan mungkin termasuk kecacatan yang diketahui sebelum bersalin atau berkembang semasa atau selepas bersalin akibat komplikasi lain. Punca koagulopati dalam pendarahan besar-besaran termasuk hiperfibrinolisis atau koagulopati pencairan akibat resusitasi. Koagulopati penggunaan, dicirikan oleh pengaktifan lata pembekuan dan penggunaan faktor pembekuan dan platelet seterusnya, adalah kurang biasa dalam pendarahan selepas bersalin tetapi boleh menyumbang kepada kes pendarahan yang teruk. [ 20 ] Permulaan dan mekanisme koagulopati bergantung kepada etiologi pendarahan selepas bersalin. Dalam kebanyakan episod pendarahan selepas bersalin (disebabkan oleh atonia rahim, trauma, pecah rahim), koagulopati awal jarang berlaku, manakala PPH didiagnosis lewat atau apabila jumlah kehilangan darah dipandang remeh mungkin dikaitkan dengan permulaan koagulopati yang kelihatan lebih awal. Bukti koagulopati ditemui dalam kira-kira 3% daripada kes pendarahan selepas bersalin, dengan insiden meningkat dengan peningkatan jumlah pendarahan.[ 21 ] Gangguan plasenta dan embolisme cecair amniotik (AFE) sering dikaitkan dengan permulaan koagulopati yang awal, yang dicirikan oleh pembekuan intravaskular tersebar dan hiperfibrinolisis.
Patogenesis
Semasa kehamilan, aliran darah rahim meningkat sepanjang kehamilan daripada kira-kira 100 ml/min sebelum hamil kepada 700 ml/min pada tempoh haid, mewakili kira-kira 10% daripada jumlah keluaran jantung, meningkatkan risiko pendarahan besar-besaran selepas bersalin. Di samping itu, perubahan fisiologi penting lain berlaku sebagai langkah pencegahan untuk menyediakan ibu untuk kehilangan darah dan pemisahan plasenta selepas bersalin. Ini termasuk perubahan mendalam dalam hemostasis, seperti peningkatan kepekatan faktor pembekuan tertentu, seperti FVIII, faktor von Willebrand (VWF), dan fibrinogen, dan penurunan aktiviti antikoagulan dan fibrinolisis, mewujudkan keadaan hiperkoagulasi. [ 23 ], [ 24 ] Semasa bersalin, kehilangan darah dikawal oleh penguncupan miometrium, faktor hemostatik desidua tempatan, dan faktor pembekuan sistemik, dan ketidakseimbangan dalam mekanisme ini boleh menyebabkan pendarahan selepas bersalin. [ 25 ]
Diagnostik pendarahan selepas bersalin
Diagnosis dibuat berdasarkan data klinikal.
Siapa yang hendak dihubungi?
Rawatan pendarahan selepas bersalin
Dalam kebanyakan kes pendarahan selepas bersalin, langkah-langkah obstetrik yang tepat pada masanya pada mulanya dihentikan, termasuk pemberian ubat uterotonik, mampatan rahim bimanual, penyingkiran plasenta yang tertahan dan tamponade belon intrauterin, jahitan pembedahan sebarang luka, selari dengan resusitasi dan rawatan anemia dan koagulopati.
Isipadu intravaskular diisi semula dengan larutan natrium klorida 0.9% sehingga 2 L secara intravena; pemindahan darah dilakukan jika isipadu larutan garam ini tidak mencukupi. Hemostasis dicapai dengan urutan rahim bimanual dan pentadbiran intravena oksitosin; pemeriksaan manual rongga rahim dilakukan untuk mengesan pecah dan sisa tisu plasenta. Serviks dan faraj diperiksa dalam spekulum untuk mengesan pecah; pecah dijahit. Jika pendarahan berat berterusan dengan pemberian oxytocin, 15-metil prostaglandin F2a tambahan ditetapkan pada 250 mcg intramuskular setiap 15-90 minit sehingga 8 dos atau methylergonovine 0.2 mg intramuskular sekali (pengambilan boleh diteruskan pada 0.2 mg sehari secara lisan 34 kali). Semasa pembedahan cesarean, ubat-ubatan ini boleh disuntik terus ke dalam miometrium. Prostaglandin tidak disyorkan untuk pesakit asma; methylergonovine tidak diingini untuk wanita dengan hipertensi arteri. Kadangkala misoprostol 800-1000 mcg boleh digunakan secara rektal untuk meningkatkan pengecutan rahim. Jika hemostasis tidak dapat dicapai, pengikatan a. hypogastrica atau histerektomi adalah perlu.
Pencegahan
Faktor risiko seperti fibroid rahim, polyhydramnios, kehamilan berganda, koagulopati ibu, jenis darah yang jarang berlaku, sejarah pendarahan selepas bersalin dalam penghantaran sebelumnya diambil kira sebelum bersalin dan, jika boleh, diperbetulkan. Pendekatan yang betul ialah penyampaian yang lembut dan tidak tergesa-gesa dengan campur tangan yang minimum. Selepas pemisahan plasenta, oksitosin diberikan pada dos 10 U secara intramuskular atau infusi oksitosin yang dicairkan dilakukan (10 atau 20 U dalam 1000 ml larutan natrium klorida 0.9% secara intravena pada 125-200 ml/j selama 12 jam), yang membantu meningkatkan pengecutan darah dan mengurangkan kehilangan darah. Selepas penghantaran plasenta, ia diperiksa sepenuhnya; jika kecacatan plasenta dikesan, adalah perlu untuk melakukan pemeriksaan manual rongga rahim dengan penyingkiran sisa tisu plasenta. Kuretase rongga rahim jarang diperlukan. Pemantauan pengecutan rahim dan jumlah pendarahan perlu dilakukan dalam masa 1 jam selepas selesai peringkat ke-3 bersalin.
Sumber
- 1. Pertubuhan Kesihatan Sedunia. Cadangan WHO untuk Pencegahan dan Rawatan Pendarahan Selepas Bersalin. Geneva, Switzerland: Pertubuhan Kesihatan Sedunia; 2012. Tersedia daripada: https://apps.who.int/iris/bitstream/handle/10665/75411/9789241548502_eng.pdf [Diakses pada 31 Mei 2022].
- 2. Katakan L, Chou D, Gemmill A, et al.. Punca global kematian ibu: analisis sistematik WHO. Kesihatan Lancet Glob 2014; 2:e323–e333.
- 3. Kassebaum NJ, Barber RM, Bhutta ZA, et al.. Tahap global, serantau, dan kebangsaan kematian ibu, 1990-2015: analisis sistematik untuk Kajian Beban Global 2015. Lancet 2016; 388:1775–1812.
- 4. Knight M, Callaghan WM, Berg C, et al.. Trend pendarahan selepas bersalin di negara sumber tinggi: ulasan dan cadangan daripada Kumpulan Kolaboratif Pendarahan Selepas Bersalin Antarabangsa. BMC Kehamilan Bersalin 2009; 9:55.
- 5. Ford JB, Patterson JA, Seeho SKM, Roberts CL. Trend dan hasil pendarahan selepas bersalin, 2003–2011. BMC Kehamilan Bersalin 2015; 15:334.
- 6. MBRRACE-UK. Menyelamatkan Nyawa, Meningkatkan Penjagaan Ibu. Pelajaran yang dipelajari untuk memaklumkan penjagaan bersalin dari UK dan Ireland. https://www.npeu.ox.ac.uk/assets/downloads/mbrrace-uk/reports/maternal-report-2021/MBRRACE-UK_Maternal_Report_2021_-_FINAL_-_WEB_VERSION.pdf. [Diakses pada 31 Mei 2022].
- 7. Calvert C, Thomas SL, Ronsmans C, et al.. Mengenal pasti variasi serantau dalam kelaziman pendarahan selepas bersalin: kajian sistematik dan meta-analisis. PLoS One 2012; 7:e41114.
- 8. Evensen A, Anderson JM, Fontaine P. Pendarahan selepas bersalin: pencegahan dan rawatan. Pakar Perubatan Am Fam 2017; 95:442–449.
- 9. Wormer KC JR, Bryant SB. Pendarahan akut selepas bersalin. [Dikemas kini 2020 30 Nov]. Dalam: StatPearls, [Internet]., Treasure Island (FL): StatPearls Publishing, 2021, Jan-., Tersedia daripada:, https://www.ncbi.nlm.nih.gov/books/NBK499988/. [Diakses pada 31 Mei 2022].
- 10. ACOG. Buletin Amalan No. 183: pendarahan selepas bersalin. Obstet Gynecol 2017; 130:e168–e186.
- 11. Begley CM, Gyte GML, Devane D, et al.. Pengurusan aktif berbanding jangkaan untuk wanita dalam peringkat ketiga bersalin. Cochrane Database Syst Rev 2011; 2:CD007412-CD.
- 12. Knight M, Bunch K, Tuffnell D, Shakespeare J, Kotnis R, Kenyon S, et al. Menyelamatkan nyawa, meningkatkan penjagaan ibu: Pelajaran yang dipelajari untuk memaklumkan penjagaan bersalin dari UK dan Ireland pertanyaan sulit tentang kematian ibu dan morbiditi 2016-18. Oxford: Unit Epidemiologi Peranakan Kebangsaan, Universiti Oxford 2020: p36-42.; 2019.
- 13. Rollins MD, Rosen MA. Gleason CA, Juul SE. 16 - Analgesia dan bius obstetrik. Penyakit Avery pada Bayi Baru Lahir (Edisi Kesepuluh). Philadelphia: Elsevier; 2018. 170–179.
- 14. Cerneca F, Ricci G, Simeone R, et al.. Perubahan pembekuan dan fibrinolisis dalam kehamilan normal. Peningkatan tahap prokoagulan dan pengurangan tahap perencat semasa kehamilan menyebabkan keadaan hiperkoagulan, digabungkan dengan fibrinolisis reaktif. Eur J Obstet Gynecol Reprod Biol 1997; 73:31–36.
- 15. Stirling Y, Woolf L, North WR, et al.. Haemostasis dalam kehamilan normal. Thromb Haemost 1984; 52:176–182.
- 16. Bremme KA. Perubahan hemostatik semasa kehamilan. Best Pract Res Clin Haematol 2003; 16:153–168.
- 17. Gill P, Patel A, Van Hook J. Atomi rahim. [Dikemas kini 2020 Jul 10]. Dalam: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Boleh didapati daripada: https://www.ncbi.nlm.nih.gov/books/NBK493238/ [Diakses pada 12 Mei 2022].
- 18. Mousa HA, Blum J, Abou El Senoun G, et al. Rawatan untuk pendarahan postpartum primer. Cochrane Database Syst Rev 2014; 2014:Cd003249.
- 19. Liu CN, Yu FB, Xu YZ, et al.. Prevalensi dan faktor risiko pendarahan selepas bersalin yang teruk: kajian kohort retrospektif. BMC Kehamilan Bersalin 2021; 21:332.
- 20. Nyfløt LT, Sandven I, Stray-Pedersen B, et al.. Faktor risiko pendarahan selepas bersalin yang teruk: kajian kawalan kes. BMC Kehamilan Bersalin 2017; 17:17.
- 21. Nakagawa K, Yamada T, Cho K. Faktor risiko bebas untuk pendarahan selepas bersalin. Crit Care Obst Gyne 2016; 2:1–7.
- 22. Wiegand SL, Beamon CJ, Chescheir NC, Stamilio D. Polyhydramnios idiopatik: keterukan dan morbiditi perinatal. Am J Perinatol 2016; 33:658–664.
- 23. Arcudi SRA, Ossola MW, Iurlaro E, et al.. Penilaian risiko pendarahan selepas bersalin di kalangan wanita dengan trombositopenia: kajian kohort [abstrak]. Res Pract Thromb Haemost 2020; 4:482–488.
- 24. Nyfløt LT, Stray-Pedersen B, Forsén L, Vangen S. Tempoh bersalin dan risiko pendarahan selepas bersalin yang teruk: kajian kawalan kes. PLoS One 2017; 12:e0175306.
- 25. Kramer MS, Dahhou M, Vallerand D, et al.. Faktor Risiko Pendarahan Selepas Bersalin: Bolehkah Kita Jelaskan Peningkatan Temporal Baru-baru Ini? J Obstet Gynaecol Can 2011; 33:810–819.
- 26. Buzaglo N, Harlev A, Sergienko R, Sheiner E. Faktor risiko untuk pendarahan awal selepas bersalin (PPH) dalam penghantaran faraj pertama, dan hasil obstetrik pada kehamilan berikutnya. J Matern Fetal Neonatal Med 2015; 28:932–937.
- 27. Majluf-Cruz K, Anguiano-Robledo L, Calzada-Mendoza CC, et al.. Penyakit von Willebrand dan lain-lain kekurangan faktor hemostatik keturunan pada wanita yang mempunyai sejarah pendarahan selepas bersalin. Haemofilia 2020; 26:97–105.
- 28. EK Utama, Goffman D, Scavone BM, et al.. Perkongsian nasional untuk keselamatan ibu: ikatan konsensus mengenai pendarahan obstetrik. Obstet Gynecol 2015; 126:155–162.
- 29. Anderson JM, Etches D. Pencegahan dan pengurusan pendarahan selepas bersalin. Am Fam Physician 2007; 75:875–882.
- 30. Collis RE, Collins PW. Pengurusan hemostatik pendarahan obstetrik. Anestesia 2015; 70: (Bekalan 1): 78–86. e27-8.


 [
[