Pakar perubatan artikel itu
Penerbitan baru
Hemosiderosis pulmonari idiopatik.
Ulasan terakhir: 04.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
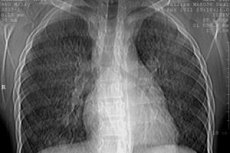
Hemosiderosis pulmonari idiopatik adalah penyakit paru-paru yang dicirikan oleh pendarahan berulang ke dalam alveoli dan kursus berulang seperti gelombang, anemia hipokromik dan kursus berulang seperti gelombang.
Etiologi dan patogenesis penyakit ini belum cukup dikaji. Diandaikan bahawa terdapat kekurangan kongenital gentian elastik saluran pulmonari kecil dan sederhana, yang membawa kepada pengembangan, stasis darah, dan penembusan eritrosit melalui dinding saluran. Kebanyakan penyelidik menganggap hemosiderosis pulmonari sebagai penyakit imunoalergik. Sebagai tindak balas kepada agen pemekaan, autoantibodi terbentuk, tindak balas antigen-antibodi berkembang, organ kejutan yang merupakan paru-paru, yang membawa kepada pengembangan kapilari, stasis, dan diapedesis eritrosit ke dalam tisu paru-paru dengan pemendapan hemosiderin di dalamnya.
Punca hemosiderosis pulmonari idiopatik.
Puncanya tidak diketahui. Diandaikan bahawa terdapat kekurangan kongenital gentian elastik saluran peredaran pulmonari, terutamanya katil peredaran mikro, yang membawa kepada pelebaran kapilari paru-paru, kelembapan yang ketara dalam aliran darah, diapedesis eritrosit ke dalam alveoli, parenkim paru-paru di dalamnya deposisi subside. Terdapat sudut pandangan mengenai kemungkinan peranan anomali kongenital anastomosis vaskular antara arteri bronkial dan vena pulmonari.
Walau bagaimanapun, baru-baru ini teori asal kompleks imun penyakit telah menjadi paling meluas. Ada kemungkinan bahawa antibodi terbentuk kepada komponen dinding vaskular pulmonari dengan pembentukan kompleks antigen-antibodi yang seterusnya terutamanya dalam katil peredaran mikro paru-paru, yang membawa kepada nekrosis dinding vaskular dengan pendarahan di alveoli dan parenkim paru-paru. Peranan utama kesan sitotoksik limfosit imun pada dinding vaskular juga tidak dikecualikan.
Perubahan geomorfologi berikut adalah ciri hemosiderosis pulmonari idiopatik:
- mengisi alveoli dengan sel darah merah;
- pengesanan dalam alveoli, saluran alveolar dan bronkiol pernafasan, serta dalam tisu interstisial sejumlah besar makrofaj alveolar yang dipenuhi dengan zarah hemosiderin;
- penebalan alveoli dan septa interalveolar;
- perkembangan pneumosklerosis meresap dan perubahan degeneratif dalam tisu elastik paru-paru apabila penyakit itu berkembang;
- gangguan struktur membran bawah tanah kapilari septa interalveolar (menurut kajian mikroskopik elektron)
Gejala hemosiderosis pulmonari idiopatik.
Hemosiderosis pulmonari idiopatik mungkin akut atau kronik dengan eksaserbasi berulang. Kursus akut adalah tipikal terutamanya untuk kanak-kanak.
Aduan pesakit semasa akut atau pemburukan penyakit agak tipikal. Pesakit terganggu oleh batuk dengan pemisahan kahak berdarah. Hemoptisis adalah salah satu gejala utama penyakit dan boleh dinyatakan dengan ketara (pendarahan paru-paru). Kes tanpa hemoptisis sangat jarang berlaku. Di samping itu, pesakit mengadu sesak nafas (terutamanya di bawah beban), pening, tinnitus, lalat berkelip di hadapan mata. Aduan ini disebabkan terutamanya oleh perkembangan anemia akibat hemoptisis yang berpanjangan. Perkembangan pneumosklerosis meresap semasa perjalanan penyakit yang progresif juga penting dalam asal-usul sesak nafas. Ramai pesakit mengalami sakit di dada, sendi, perut, suhu badan meningkat, penurunan berat badan yang ketara adalah mungkin.
Apabila remisi berlaku, kesihatan pesakit bertambah baik dengan ketara dan mereka mungkin tidak merungut langsung atau aduan mereka mungkin tidak ketara. Tempoh remisi berbeza-beza, tetapi selepas setiap pemburukan, sebagai peraturan, ia berkurangan.
Di mana ia terluka?
Apa yang mengganggumu?
Diagnostik hemosiderosis pulmonari idiopatik.
Pada pemeriksaan pesakit, perhatian diberikan kepada pucat kulit dan membran mukus yang kelihatan, sklera ikterik, dan sianosis. Keterukan pucat bergantung pada tahap anemia, dan sianosis - pada tahap kegagalan pernafasan. Perkusi paru-paru mendedahkan kebodohan bunyi perkusi (terutamanya di bahagian bawah paru-paru). Dengan pendarahan yang meluas dalam tisu paru-paru, bunyi perkusi yang kusam adalah lebih ketara dan pernafasan bronkial boleh didengar di atas zon bunyi yang membosankan. Selalunya, pesakit sedemikian, terutamanya dalam pemburukan akut atau teruk penyakit ini, didiagnosis dengan radang paru-paru dua hala. Auskultasi paru-paru mendedahkan tanda penting hemosiderosis pulmonari idiopatik - krepitasi yang meluas; buih-buih halus lembab dan berdehit kering boleh didengari. Dengan perkembangan sindrom bronkospastik, bilangan berdehit kering (bersiul dan berdengung) meningkat dengan mendadak. Semasa auskultasi jantung, perhatian diberikan kepada nada teredam; dalam perkembangan penyakit jantung paru-paru kronik, aksen nada kedua pada arteri pulmonari ditentukan; dalam dekompensasi penyakit jantung paru-paru, hati membesar. Dalam 1/3 pesakit, pembesaran hati diperhatikan walaupun tanpa penyakit jantung pulmonari yang tidak dikompensasi. Limpa mungkin membesar.
Hemosiderosis pulmonari idiopatik mungkin rumit oleh radang paru-paru infarksi yang teruk (ia mungkin meluas dan disertai dengan kegagalan pernafasan yang teruk), pneumothorax berulang, pendarahan teruk. Komplikasi ini boleh menyebabkan kematian.
Data makmal
- Analisis darah am - anemia hipokromik adalah tipikal. Ia ditunjukkan oleh penurunan paras hemoglobin, bilangan eritrosit, indeks warna, anisositosis, poikilositosis. Anemia boleh dinyatakan dengan ketara. Reticulocytosis juga diperhatikan.
Dalam eksaserbasi teruk hemosiderosis pulmonari, serta dalam perkembangan radang paru-paru infarksi, leukositosis teruk muncul, formula leukosit beralih ke kiri, dan ESR meningkat. Eosinofilia berlaku dalam 10-15% pesakit.
- Analisis air kencing am - tiada perubahan ketara, tetapi kadangkala protein dan eritrosit dikesan.
- Ujian darah biokimia - kandungan bilirubin, alanine aminotransferase, alpha2- dan gamma-globulin meningkat, kandungan besi berkurangan, jumlah kapasiti mengikat besi serum darah meningkat.
- Kajian imunologi - tiada perubahan ketara dikesan. Dalam sesetengah pesakit, mungkin terdapat penurunan dalam bilangan T-limfosit, peningkatan imunoglobulin, dan kemunculan kompleks imun yang beredar.
- Analisis kahak. Eritrosit dan siderophages dikesan - makrofaj alveolar yang dimuatkan dengan hemosiderin. Analisis sputum harus dilakukan dengan kerap, kerana satu kajian mungkin tidak bermaklumat.
- Kajian cecair lavage bronkial - siderophages ditemui dalam air lavage bronkial.
- Analisis tusukan sumsum tulang - myelogram dicirikan oleh penurunan bilangan sideroblas - sel sumsum tulang merah yang mengandungi ketulan besi. Tanda peningkatan erythropoiesis boleh dikesan - peningkatan dalam bilangan normoblast (mungkin sebagai manifestasi tindak balas pampasan kepada perkembangan anemia).
 [ 20 ]
[ 20 ]
Penyelidikan instrumental
Pemeriksaan X-ray paru-paru. Pemeriksaan sinar-X boleh mengenal pasti peringkat penyakit berikut:
- Peringkat I - penurunan ketelusan tisu paru-paru (kegelapan seperti tudung pada kedua-dua paru-paru), yang disebabkan oleh pendarahan kecil yang meresap ke dalam tisu paru-paru;
- Peringkat II - menampakkan dirinya dengan kehadiran pelbagai fokus bulat kecil dari diameter 1-2 mm hingga 1-2 cm, tersebar secara meresap ke seluruh bidang paru-paru. Fokus ini beransur pulih dalam masa 1-3 minggu. Kemunculan fokus baru bertepatan dengan fasa eksaserbasi penyakit;
- Peringkat III - dicirikan oleh kemunculan kegelapan sengit yang meluas, yang sangat mengingatkan kegelapan infiltratif dalam radang paru-paru. Kemunculan kegelapan yang begitu teruk adalah disebabkan oleh perkembangan edema dan keradangan di sekitar tapak pendarahan. Ciri ciri peringkat ini, seperti yang kedua, adalah kehilangan yang agak cepat dan kemunculan semula infiltrat di kawasan lain paru-paru di mana pendarahan berlaku;
- Peringkat IV - fibrosis interstisial yang sengit dikesan, yang berkembang akibat pendarahan berulang dan organisasi fibrin dalam alveoli.
Perubahan radiologi yang ditunjukkan biasanya dua hala dan sangat jarang berlaku apabila unilateral.
Pembesaran nodus limfa intrathoracic adalah jarang berlaku, tetapi boleh diperhatikan dalam 10% pesakit.
Dengan perkembangan hipertensi pulmonari kronik, pembonjolan kon arteri pulmonari dan pembesaran bahagian kanan jantung dikesan. Dengan perkembangan pneumothorax, keruntuhan paru-paru separa atau lengkap ditentukan.
Scintigraphy paru-paru perfusi. Hemosiderosis idiopatik dicirikan oleh gangguan aliran darah pulmonari dua hala yang teruk.
Kajian kapasiti pengudaraan paru-paru. Apabila penyakit itu berlanjutan, kegagalan pernafasan yang terhad berkembang, dicirikan oleh penurunan VC. Selalunya, pelanggaran patensi bronkial ditentukan, seperti yang dibuktikan oleh penurunan dalam FEV1, indeks Tiffno, dan penunjuk flowmetri puncak.
ECG. Anemia progresif membawa kepada perkembangan distrofi miokardium, yang menyebabkan penurunan amplitud gelombang T dalam banyak petunjuk, terutamanya dalam petunjuk dada kiri. Dengan distrofi miokardium yang ketara, penurunan selang ST ke bawah dari isolin adalah mungkin, penampilan pelbagai jenis aritmia (paling kerap extrasystole ventrikel). Dengan perkembangan hipertensi pulmonari kronik, tanda-tanda hipertrofi miokardium atrium kanan dan ventrikel kanan muncul.
Analisis gas darah. Dengan perkembangan kegagalan pernafasan yang teruk, hipoksemia arteri yang teruk muncul.
Pemeriksaan histologi biopsi tisu paru-paru. Biopsi tisu paru-paru (transbronchial, biopsi paru-paru terbuka) dilakukan dengan cara yang sangat terhad, hanya apabila mustahil untuk mendiagnosis penyakit itu. Penyempitan maksimum tanda-tanda untuk biopsi paru-paru dikaitkan dengan peningkatan risiko pendarahan.
Pemeriksaan histologi biopsi tisu paru-paru mendedahkan sejumlah besar hemosiderophages dalam alveoli, serta tanda-tanda fibrosis tisu interstisial yang ketara.
Pemeriksaan ultrabunyi organ perut. Dengan kewujudan penyakit yang berpanjangan, pembesaran hati dan limpa sering dikesan.
Kriteria diagnostik untuk hemosiderosis pulmonari idiopatik
Kriteria diagnostik utama untuk hemosiderosis pulmonari idiopatik boleh dipertimbangkan sebagai berikut:
- hemoptisis berulang dan jangka panjang yang wujud;
- sesak nafas, semakin berkembang apabila tempoh penyakit meningkat;
- manifestasi auskultasi meresap menggelegak halus, berdehit;
- gambaran radiologi ciri adalah kemunculan mendadak pelbagai bayang-bayang fokus di semua bidang paru-paru dan kehilangan spontan yang agak cepat (dalam masa 1-3 minggu), perkembangan fibrosis celahan;
- pengesanan siderophages dalam sputum - makrofaj alveolar yang dimuatkan dengan hemosiderin;
- anemia hipokromik, penurunan kandungan besi dalam darah;
- pengesanan siderophages dan fibrosis interstisial dalam biopsi tisu paru-paru;
- ujian tuberkulin negatif.
Program Pemeriksaan Hemosiderosis Pulmonari Idiopatik
- Ujian darah dan air kencing am.
- Ujian darah biokimia: kandungan jumlah protein dan pecahan protein, bilirubin, aminotransferases, seromucoid, fibrin, haptoglobin, besi.
- Kajian imunologi: kandungan B- dan T-limfosit, subpopulasi T-limfosit, imunoglobulin, kompleks imun yang beredar.
- Pemeriksaan sputum: analisis sitologi, penentuan Mycobacterium tuberculosis, sel atipikal, siderophages.
- Pemeriksaan X-ray paru-paru.
- ECG.
- Kajian fungsi pernafasan luaran - spirografi.
- Pemeriksaan ultrabunyi jantung, hati, limpa, buah pinggang.
- Kajian cecair lavage bronkial: analisis sitologi, penentuan siderophages.
- Biopsi paru-paru.
Contoh rumusan diagnosis hemosiderosis pulmonari idiopatik
Hemosiderosis pulmonari idiopatik, fasa akut, radiografi tahap II, kegagalan pernafasan tahap II. Anemia kekurangan zat besi kronik dengan keterukan sederhana.
Apa yang perlu diperiksa?
Bagaimana untuk memeriksa?
Ujian apa yang diperlukan?
Diagnosis pembezaan
Perbezaan diagnostik pembezaan antara hemosiderosis pulmonari idiopatik dan tuberkulosis tersebar hematogen
Tanda-tanda |
Hemosiderosis pulmonari idiopatik |
Tuberkulosis pulmonari yang disebarkan secara hematogen |
Keamatan hemoptisis |
Selalunya, garis-garis darah dalam kahak, kadang-kadang kahak berlumuran darah, pendarahan paru-paru yang teruk diperhatikan jarang. |
Garis-garis darah dalam kahak, sangat kerap "meludah berdarah", "beku darah", sangat kerap - pendarahan paru-paru yang teruk |
Analisis kahak am |
Sel darah merah dan sebilangan besar siderophages ditemui - makrofaj alveolar yang dipenuhi dengan hemosiderin |
Banyak eritrosit ditemui, siderophages tidak tipikal dan sangat jarang berlaku. |
| Mycobacterium tuberculosis dalam kahak | Tidak dikesan | Sedang ditemui |
Dinamik lesi fokus dalam paru-paru semasa pemeriksaan X-ray |
Perkembangan terbalik spontan adalah ciri |
Tiada perkembangan terbalik spontan |
Kemunculan rongga dalam paru-paru |
Bukan tipikal |
Tipikal |
Pemeriksaan biopsi tisu paru-paru |
Pengesanan sejumlah besar siderophages dan fibrosis interstisial |
Siderophages tidak dikesan |
Kaedah rawatan yang berkesan |
Terapi glukokortikoid |
Terapi anti-tuberkulosis |
Diagnosis pembezaan hemosiderosis pulmonari idiopatik
- Tuberkulosis pulmonari yang disebarkan secara hematogen
Manifestasi utama tuberkulosis pulmonari yang disebarkan secara hematogen diterangkan dalam artikel " Pneumonia ". Perlu ditekankan bahawa terdapat kesukaran diagnostik pembezaan yang besar disebabkan oleh kesamaan gejala kedua-dua penyakit. Hemoptisis, dyspnea, kelemahan, penurunan berat badan, rales menggelegak halus, krepitasi, perubahan fokus tersebar dalam paru-paru semasa pemeriksaan X-ray diperhatikan dalam hemosiderosis diopatik dan dalam tuberkulosis pulmonari yang disebarkan hematogen.
Hemoptisis, anemia, kelemahan yang semakin meningkat, penurunan berat badan memaksa kita untuk membezakan hemosiderosis pulmonari idiopatik daripada kanser paru-paru. Prinsip asas diagnostik kanser paru-paru diterangkan dalam artikel " Pneumonia ". Tanda-tanda berikut juga perlu diambil kira:
- dalam kes kanser, eritrosit dan sel kanser (atipikal) ditemui dalam kahak; dalam kes hemosiderosis pulmonari idiopatik, eritrosit dan siderophages dijumpai;
- dalam kanser paru-paru, tidak pernah ada pembalikan spontan tanda-tanda radiologi penyakit; dalam hemosiderosis pulmonari, bayang-bayang fokus secara spontan hilang dengan permulaan remisi;
- Dalam kanser paru-paru pusat, pengembangan dan kabur kontur akar paru-paru didedahkan; untuk hemosiderosis idiopatik, pengembangan akar paru-paru bukanlah tipikal.
- Hemosiderosis pulmonari kongestif
Hemosiderosis pulmonari mungkin berkembang akibat kegagalan peredaran darah, yang berlaku dengan kesesakan dalam peredaran pulmonari. Dalam kes ini, hemoptisis juga mungkin berlaku, dan krepitasi dan buih halus dikesan semasa auskultasi paru-paru, dan siderophage boleh dikesan dalam kahak. Hemosiderosis pulmonari kongestif didiagnosis secara ringkas berdasarkan gambaran klinikal penyakit jantung yang mendasari yang membawa kepada kesesakan dalam paru-paru (kecacatan jantung, kardiomiopati dotation, kardiosklerosis, dll.) dan tanda radiografi kesesakan dalam peredaran pulmonari. Biasanya tidak ada keperluan untuk biopsi paru-paru.
- Pneumonia
Hemoptisis, serta kegelapan di dalam paru-paru dalam bentuk penyusupan fokus semasa pemeriksaan radiologi, menjadikannya perlu untuk membezakan hemosiderosis pulmonari idiopatik daripada radang paru-paru, termasuk radang paru-paru lobar.
- Sindrom Goodpasture
Kehadiran hemoptisis, dyspnea, anemia, dan manifestasi auskultasi yang serupa menjadikan diagnostik pembezaan hemosiderosis vdiopatik pulmonari dan sindrom Goodpasture diperlukan. Ia dibentangkan dalam artikel " Sindrom Goodpasture ".
Rawatan hemosiderosis pulmonari idiopatik.
Rawatan dijalankan seperti berikut.
Ubat glukokortikoid ditetapkan. Mereka menyekat tindak balas autoimun dan mengurangkan kebolehtelapan vaskular. Prednisolone biasanya digunakan dalam dos harian 30-50 mg. Selepas keadaan bertambah baik, dos prednisolon dikurangkan secara beransur-ansur (lebih 3-4 bulan) kepada dos penyelenggaraan (5-7.5 mg sehari), yang diambil selama beberapa bulan.
Terdapat kaedah rawatan gabungan dengan plasmapheresis besar-besaran dalam kombinasi dengan sitostatik. Dengan bantuan plasmapheresis, antibodi yang dihasilkan dikeluarkan dari plasma, dan sitostatik mengurangkan pengeluaran antibodi baru. Azathioprine dan chlorophosphan biasanya digunakan. Yang terakhir ditetapkan pada 400 mg setiap hari, kursus rawatan adalah 8-10 g.
Rawatan gabungan dengan prednisolone, persediaan besi dalam kombinasi dengan agen antikoagulan dan antiplatelet (heparin, curantil, trental) adalah berkesan.
Disebabkan perkembangan anemia kekurangan zat besi, pesakit harus kerap mengambil ubat yang mengandungi zat besi - ferroplex, tardiferon, conferon, dll.
Dalam perkembangan penyakit jantung paru-paru kronik, rawatan dijalankan bertujuan untuk mengurangkan hipertensi pulmonari.

