Pakar perubatan artikel itu
Penerbitan baru
Sindrom Goodpasture: punca, gejala, diagnosis, rawatan
Ulasan terakhir: 12.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
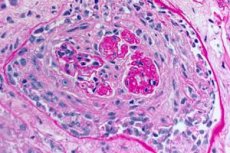
Sindrom Goodpasture ialah sindrom autoimun yang melibatkan pendarahan pulmonari alveolar dan glomerulonephritis yang disebabkan oleh antibodi anti-GBM yang beredar. Sindrom Goodpasture paling kerap berlaku pada individu yang mempunyai kecenderungan genetik yang menghisap rokok, tetapi penyedutan hidrokarbon dan jangkitan saluran pernafasan virus adalah faktor tambahan yang mungkin. Gejala sindrom Goodpasture termasuk dyspnea, batuk, keletihan, hemoptisis dan/atau hematuria. Sindrom Goodpasture disyaki pada pesakit dengan hemoptisis atau hematuria dan disahkan oleh kehadiran antibodi anti-GBM dalam darah. Rawatan sindrom Goodpasture termasuk pertukaran plasma, glukokortikoid, dan imunosupresan seperti cyclophosphamide. Prognosis adalah baik jika rawatan dimulakan sebelum kegagalan pernafasan atau buah pinggang berkembang.
Sindrom Goodpasture pertama kali diterangkan oleh Goodpasture pada tahun 1919. Sindrom Goodpasture ialah gabungan glomerulonephritis dan pendarahan alveolar dengan kehadiran antibodi anti-GBM. Sindrom Goodpasture paling kerap muncul sebagai gabungan pendarahan alveolar meresap dan glomerulonephritis, tetapi kadangkala menyebabkan glomerulonephritis terpencil (10-20%) atau penglibatan paru-paru (10%). Lelaki lebih kerap terkena berbanding wanita.
Apakah yang menyebabkan sindrom Goodpasture?
Punca penyakit itu belum ditentukan dengan tepat. Kecenderungan genetik kepada sindrom Goodpasture diandaikan, penandanya dianggap sebagai kehadiran HLA-DRW2. Terdapat sudut pandangan mengenai kemungkinan peranan jangkitan virus sebelumnya (virus hepatitis A dan penyakit virus lain), bahaya industri, dan ubat-ubatan (terutamanya D-penicillamine).
Asas patogenesis sindrom Goodpasture adalah pembentukan autoantibodi pada membran bawah tanah kapilari glomerular buah pinggang dan alveoli. Antibodi ini tergolong dalam kelas IgG, mereka mengikat antibodi membran bawah tanah dengan kehadiran komponen C3 pelengkap dengan perkembangan seterusnya keradangan imun buah pinggang dan alveoli paru-paru.
Antibodi anti-GBM diarahkan terhadap domain bukan kolagen (NC-1) bagi rantai 3 kolagen jenis IV, yang terdapat dalam kepekatan tertinggi dalam membran bawah tanah kapilari buah pinggang dan paru-paru. Pendedahan kepada faktor persekitaran - merokok, ARI virus, dan penyedutan penggantungan hidrokarbonat (lebih kerap) - dan, kurang kerap, radang paru-paru mengaktifkan pembentangan antigen kapilari alveolar kepada antibodi yang beredar pada orang yang mempunyai kecenderungan keturunan (paling kerap ini adalah pembawa alel HLA-DRwl5, -DR4, dan -DRB1). Antibodi anti-GBM yang beredar mengikat membran bawah tanah, membetulkan pelengkap, dan mendorong tindak balas keradangan selular, yang membawa kepada perkembangan glomerulonephritis dan/atau kapilalitis pulmonari.
Mungkin terdapat persamaan autoantigen tertentu pada membran basal kapilari glomerular buah pinggang dan alveoli. Autoantigen terbentuk di bawah pengaruh kesan merosakkan faktor etiologi. Faktor etiologi yang tidak diketahui merosakkan dan mengubah struktur membran basal buah pinggang dan paru-paru. Perkumuhan produk degradasi yang terhasil daripada membran basal glomerular buah pinggang menjadi perlahan dan berkurangan apabila ia rosak, yang secara semula jadi mewujudkan prasyarat untuk perkembangan kerosakan autoimun pada buah pinggang dan paru-paru. Ia masih tidak diketahui sepenuhnya komponen membran basal yang menjadi autoantigen. Pada masa ini, diandaikan bahawa ini adalah komponen struktur dalaman membran basal glomerular buah pinggang, rantai-a3 kolagen jenis 4.
Kompleks imun yang terbentuk disimpan di sepanjang membran basal kapilari glomerular, yang membawa kepada perkembangan proses keradangan imun dalam glomerulus buah pinggang (glomerulonephritis) dan alveoli (alveolitis). Sel-sel utama yang terlibat dalam perkembangan keradangan imun ini ialah T-limfosit, monosit, endotheliocytes, leukosit polimorfonuklear, makrofaj alveolar. Interaksi di antara mereka disediakan oleh mediator molekul, sitokin (faktor pertumbuhan - platelet, seperti insulin, b-transforming; interleukin-1, faktor nekrosis tumor, dll.). Metabolit asid arakidonik, radikal oksigen bebas, enzim proteolitik, molekul pelekat memainkan peranan utama dalam perkembangan keradangan imun.
Pengaktifan makrofaj alveolar adalah sangat penting dalam perkembangan alveolitis dalam sindrom Goodpasture. Dalam keadaan diaktifkan, mereka merembeskan kira-kira 40 sitokin. Sitokin Kumpulan I (chemotaxin, leukotrienes, interleukin-8) meningkatkan aliran leukosit polimorfonuklear ke dalam paru-paru. Sitokin Kumpulan II (faktor pertumbuhan - platelet, makrofaj) menggalakkan pergerakan fibroblas ke dalam paru-paru. Makrofaj alveolar juga menghasilkan bentuk oksigen aktif, protease, yang merosakkan tisu paru-paru.
Patomorfologi sindrom Goodpasture
Manifestasi patomorfologi utama sindrom Goodpasture ialah:
- kerosakan utama pada katil peredaran mikro buah pinggang dan paru-paru. Di dalam paru-paru, gambar venulitis, arteriolitis, capillaritis dengan fenomena kemusnahan dan percambahan yang ketara diperhatikan; kerosakan pada kapilari diperhatikan terutamanya dalam septa interalveolar, alveolitis dengan eksudat hemorrhagic dalam alveoli berkembang. Kerosakan buah pinggang dicirikan oleh perkembangan glomerulonephritis proliferatif extracapillary dengan pembentukan hyalinosis dan fibrosis seterusnya, yang membawa kepada perkembangan kegagalan buah pinggang;
- pendarahan intraalveolar yang ketara;
- perkembangan hemosiderosis pulmonari dan pneumosklerosis dengan tahap keparahan yang berbeza-beza, akibat daripada evolusi alveolitis.
Gejala sindrom Goodpasture
Penyakit ini paling kerap muncul dengan manifestasi klinikal patologi pulmonari. Hemoptisis adalah gejala yang paling menonjol; walau bagaimanapun, hemoptisis mungkin tidak hadir dengan kehadiran manifestasi hemoragik, dan pesakit mungkin hadir dengan hanya perubahan infiltratif pada radiografi dada atau dengan infiltrat dan gangguan pernafasan dan/atau kegagalan. Dyspnea (terutamanya dengan tenaga), batuk, lesu, penurunan keupayaan untuk bekerja, sakit dada, demam, dan penurunan berat badan adalah perkara biasa. Sehingga 40% pesakit mempunyai makrohematuria, walaupun pendarahan pulmonari mungkin mendahului manifestasi buah pinggang dengan minggu hingga tahun.
Semasa hemoptisis, sesak nafas mungkin meningkat. Kelemahan dan penurunan keupayaan untuk bekerja juga menjadi kebimbangan.
Gejala Sindrom Goodpasture berbeza-beza dari semasa ke semasa, daripada paru-paru yang jelas semasa auskultasi hingga kerisik dan rales kering. Sesetengah pesakit mengalami edema periferal dan pucat akibat anemia.
Semasa pemeriksaan, perhatian diberikan kepada kulit pucat, sianosis pada membran mukus, pastositi atau bengkak muka yang ketara, kekuatan otot yang berkurangan, dan penurunan berat badan. Suhu badan biasanya dinaikkan ke paras demam.
Apabila perkusi paru-paru, pemendekan bunyi perkusi mungkin ditentukan atas fokus yang luas pendarahan paru-paru, tetapi ini jarang diperhatikan; lebih kerap, tiada perubahan dalam bunyi perkusi.
Tanda auskultasi ciri sindrom Goodpasture ialah berdehit kering dan basah, yang bilangannya meningkat dengan ketara semasa atau selepas hemoptisis.
Apabila memeriksa sistem kardiovaskular, hipertensi arteri didedahkan, mungkin peningkatan dalam sempadan kekusaman jantung relatif ke kiri, bunyi jantung tersekat, murmur sistolik lembut, dan murmur geseran perikardial muncul dengan perkembangan kegagalan buah pinggang yang teruk. Dengan kerosakan buah pinggang yang progresif terhadap latar belakang hipertensi arteri yang ketara, kegagalan ventrikel kiri akut dengan gambaran asma jantung dan edema pulmonari mungkin berkembang. Biasanya, keadaan ini berkembang pada peringkat terminal penyakit.
Sebagai peraturan, kerosakan buah pinggang muncul kemudian, selepas masa tertentu selepas perkembangan gejala paru-paru. Tanda-tanda klinikal ciri patologi buah pinggang adalah hematuria (kadang-kadang makrohematuria), kegagalan buah pinggang yang berkembang pesat, oliguria, hipertensi arteri.
Dalam 10-15% kes, sindrom Goodpasture bermula dengan tanda-tanda klinikal patologi buah pinggang - gambaran klinikal glomerulonephritis muncul (oliguria, edema, hipertensi arteri, pucat diucapkan), dan kemudian gejala kerosakan paru-paru menyertai. Ramai pesakit mungkin mengalami myalgia, arthralgia.
Terlepas dari varian permulaan, sindrom Goodpasture dalam kebanyakan kes adalah teruk, penyakit itu terus berkembang, kegagalan paru-paru dan buah pinggang yang teruk berkembang. Jangka hayat pesakit dari permulaan penyakit berkisar antara beberapa bulan hingga 1-3 tahun. Selalunya, pesakit mati akibat uremia atau pendarahan paru-paru.
Apa yang mengganggumu?
Diagnosis sindrom Goodpasture
Diagnosis sindrom Goodpasture memerlukan pengesanan antibodi anti-GBM serum oleh imunofluoresensi tidak langsung atau, apabila ada, melalui ujian imunosorben berkaitan enzim langsung (ELISA) dengan manusia rekombinan NC-1 a3. Ujian serologi lain, seperti ujian antibodi antinuklear (ANA), digunakan untuk mengesan titer SLE dan antistreptolysin-O untuk mengesan glomerulonephritis poststreptokokus, yang mungkin menjadi punca banyak kes sindrom paru-renal. ANCA adalah positif (dalam spesimen persisian) dalam 25% kes sindrom Goodpasture. Biopsi buah pinggang mungkin ditunjukkan jika glomerulonephritis hadir (hematuria, proteinuria, enapcemar sel darah merah pada urinalisis, dan/atau kegagalan buah pinggang). Glomerulonephritis nekrosis segmental fokus progresif dengan kursus progresif ditemui pada biopsi dalam sindrom Goodpasture dan semua punca lain sindrom pulmonari-renal. Pewarnaan imunofluoresensi pada tisu buah pinggang atau paru-paru secara klasik mendedahkan pemendapan linear IgG di sepanjang kapilari glomerular atau alveolar. Ia juga dilihat dalam buah pinggang kencing manis dan glomerulonefritis fibrillary, gangguan jarang menyebabkan sindrom pulmonari-renal, tetapi pengesanan antibodi GBM dalam gangguan ini adalah tidak spesifik.
Ujian fungsi pulmonari dan lavage bronchoalveolar bukanlah diagnostik sindrom Goodpasture tetapi boleh digunakan untuk mengesahkan kehadiran pendarahan alveolar meresap pada pesakit dengan glomerulonephritis dan infiltrat paru-paru tetapi tanpa hemoptisis. Cecair lavage yang kekal berdarah selepas beberapa kali cucian mungkin mengesahkan sindrom hemoragik meresap, terutamanya jika terdapat penurunan hematokrit yang serentak.
 [ 3 ]
[ 3 ]
Diagnostik makmal sindrom Goodpasture
- Analisis darah am. Ciri ciri adalah anemia hipokromik kekurangan zat besi, hipokromia, anisositosis, poikilositosis eritrosit. Leukositosis, peralihan kiri formula leukosit, dan peningkatan ketara dalam ESR juga diperhatikan.
- Analisis air kencing am. Protein (tahap proteinuria boleh menjadi ketara), silinder (granular, hyaline, eritrosit), eritrosit (macrohematuria mungkin berlaku) ditemui dalam air kencing. Apabila kegagalan buah pinggang kronik berlangsung, ketumpatan relatif air kencing berkurangan, dan isohyposthenuria berkembang dalam ujian Zimnitsky.
- Ujian darah biokimia. Peningkatan paras darah urea, kreatinin, haptoglobin, seromucoid, a2 dan gamma globulin, menurunkan kandungan besi.
- Kajian imunologi. Pengurangan dalam bilangan penindas T-limfosit boleh dikesan, kompleks imun yang beredar dikesan. Antibodi kepada membran bawah tanah kapilari glomerular dan alveolar dikesan melalui kaedah imunofluoresensi tidak langsung atau radioimunologi.
- Analisis kahak. Sputum mengandungi banyak eritrosit, hemosiderin, siderophages dikesan.
Diagnostik instrumental sindrom Goodpasture
- Pemeriksaan X-ray paru-paru. Tanda-tanda sinar-X yang khas ialah penyusupan paru-paru di kawasan akar yang merebak ke bahagian bawah dan tengah paru-paru, serta penyusupan seperti awan dua hala yang progresif, simetris.
- Kajian fungsi pernafasan luaran. Spirometri mendedahkan jenis kegagalan pernafasan yang terhad (penurunan kapasiti vital), apabila penyakit itu berkembang, jenis kegagalan pernafasan yang menghalang (penurunan FEV1, indeks Tiffeneau).
- ECG. Tanda-tanda distrofi miokardium teruk akibat anemia dan hipoksia diturunkan (pengurangan amplitud gelombang T dan selang ST dalam banyak petunjuk, selalunya di petunjuk dada kiri). Dengan hipertensi arteri yang teruk, tanda-tanda hipertrofi miokardium ventrikel kiri muncul.
- Analisis gas darah mendedahkan hipoksemia arteri.
- Pemeriksaan biopsi paru-paru dan buah pinggang. Biopsi tisu paru-paru (biopsi terbuka) dan buah pinggang dilakukan untuk pengesahan akhir diagnosis jika mustahil untuk mendiagnosis penyakit dengan tepat menggunakan kaedah bukan invasif. Pemeriksaan histologi dan imunologi biopsi dilakukan. Tanda-tanda berikut adalah ciri sindrom Goodpasture:
- kehadiran tanda morfologi glomerulonephritis (paling kerap extracapillary), alveolitis hemorrhagic, hemosiderosis dan fibrosis interstisial;
- pengesanan mendapan linear IgG dan pelengkap komponen C3 pada membran bawah tanah alveoli pulmonari dan glomeruli buah pinggang menggunakan kaedah imunofluoresensi.
Kriteria diagnostik untuk sindrom Goodpasture
Apabila membuat diagnosis sindrom Goodpasture, adalah dinasihatkan untuk menggunakan kriteria berikut.
- Gabungan patologi pulmonari dan patologi buah pinggang, iaitu hemoptisis (selalunya pendarahan paru-paru), sesak nafas dan gejala glomerulonephritis.
- Perjalanan penyakit yang progresif secara berterusan dengan perkembangan kegagalan pernafasan dan buah pinggang.
- Perkembangan anemia kekurangan zat besi.
- Pengesanan semasa pemeriksaan radiografi paru-paru pelbagai infiltrat seperti awan dua hala terhadap latar belakang ubah bentuk retikular corak pulmonari.
- Pengesanan dalam darah titer tinggi antibodi yang beredar ke membran bawah tanah glomeruli buah pinggang dan alveoli.
- Pengesanan mendapan linear IgG dan pelengkap komponen C3 pada membran bawah tanah kapilari glomerular dan alveolar.
- Ketiadaan manifestasi sistemik lain (kecuali paru-paru dan buah pinggang).
Diagnosis pembezaan sindrom Goodpasture
Sindrom Goodpasture mesti dibezakan daripada beberapa penyakit yang ditunjukkan oleh hemoptisis atau pendarahan pulmonari. Ia adalah perlu untuk mengecualikan penyakit onkologi bronkus dan paru-paru, batuk kering, abses paru-paru, bronchiectasis, penyakit jantung dan vaskular (yang membawa kepada kesesakan dan hipertensi dalam peredaran paru-paru), vaskulitis sistemik, diatesis hemoragik.
Program Pemeriksaan Sindrom Goodpasture
- Ujian darah dan air kencing am.
- Ujian darah biokimia: penentuan jumlah pecahan protein dan protein, kreatinin dan urea, transaminase, seromucoid, haptoglobin, fibrin, besi.
- Analisis sputum: pemeriksaan sitologi, penentuan siderophages.
- Kajian imunologi: penentuan kandungan B- dan T-limfosit, subpopulasi T-limfosit, imunoglobulin, kompleks imun yang beredar, antibodi kepada membran bawah tanah glomeruli buah pinggang dan alveoli.
- Pemeriksaan X-ray paru-paru.
- ECG.
- Spirometri.
- Pemeriksaan biopsi paru-paru dan buah pinggang.
Apa yang perlu diperiksa?
Bagaimana untuk memeriksa?
Ujian apa yang diperlukan?
Rawatan sindrom Goodpasture
Rawatan sindrom Goodpasture termasuk pertukaran plasma setiap hari atau setiap hari selama 2 hingga 3 minggu (pertukaran plasma 4 L) untuk mengeluarkan antibodi anti-GBM, digabungkan dengan glukokortikoid intravena (biasanya methylprednisolone 1 g selama sekurang-kurangnya 20 minit setiap hari 3 kali dengan prednisolone 1 mg/kg berat badan setiap hari) dan cyclophosphamide setiap hari (1 mg/kg berat badan) dan siklofosfamid (2 mg) baru setiap hari. antibodi. Terapi boleh dikurangkan apabila fungsi paru-paru dan buah pinggang berhenti bertambah baik. Kematian jangka panjang adalah berkaitan dengan tahap kerosakan buah pinggang pada permulaan penyakit; pesakit yang memerlukan dialisis awal dan mereka yang mempunyai lebih daripada 50% nefron bulan sabit pada biopsi mempunyai masa hidup kurang daripada 2 tahun dan selalunya memerlukan dialisis melainkan pemindahan buah pinggang dipertimbangkan. Hemoptisis mungkin merupakan tanda prognostik yang baik kerana ia membawa kepada pengesanan awal penyakit; minoriti pesakit yang positif ANCA bertindak balas dengan lebih baik terhadap rawatan untuk sindrom Goodpasture. Kambuhan berlaku dalam peratusan kecil kes dan dikaitkan dengan merokok berterusan dan jangkitan saluran pernafasan. Pada pesakit dengan penyakit buah pinggang peringkat akhir yang telah menjalani pemindahan buah pinggang, penyakit ini mungkin berulang dalam rasuah.
Apakah prognosis untuk sindrom Goodpasture?
Sindrom Goodpasture selalunya progresif dengan cepat dan boleh membawa maut melainkan dengan segera didiagnosis dan dirawat; prognosis adalah baik apabila rawatan dimulakan sebelum kegagalan pernafasan atau buah pinggang berkembang.
Kelangsungan hidup segera pada masa pendarahan pulmonari dan kegagalan pernafasan dikaitkan dengan memastikan patensi saluran udara; intubasi endotrakeal dan pengudaraan mekanikal disyorkan untuk pesakit yang mempunyai tahap gas darah arteri sempadan dan kegagalan pernafasan yang akan berlaku.

