Pakar perubatan artikel itu
Penerbitan baru
Klamidia urogenital.
Ulasan terakhir: 04.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
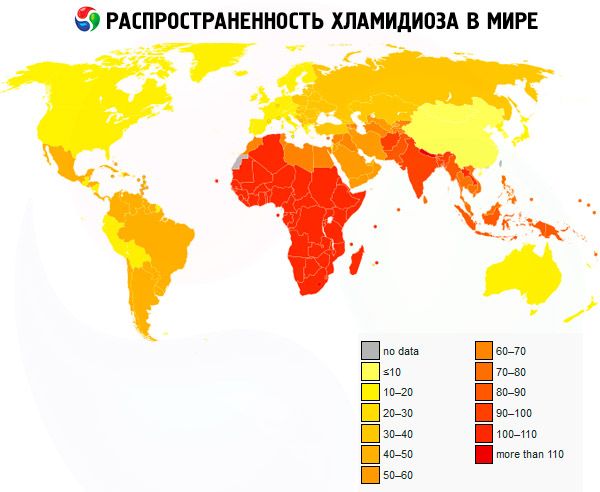
Klamidia urogenital adalah salah satu penyakit yang paling biasa di kalangan jangkitan seksual.
Chlamydia adalah penyakit biasa di Eropah. Pada masa ini, sekurang-kurangnya 50% wanita muda yang aktif secara seksual dijangkiti klamidia. Mekanisme penularan jangkitan biasanya bersifat seksual.
Punca klamidia urogenital
Chlamydia tergolong dalam kumpulan mikroorganisma yang berasingan daripada sifat eubacteria. Mereka boleh menjangkiti pelbagai perumah dan menyebabkan pelbagai penyakit. Mikroorganisma bersatu dalam satu genus Chlamydia, kepunyaan satu keluarga Chlamydiaceae, termasuk dalam ordo Chlamydiales. Tiga jenis klamidia diketahui - C. pneumoniae, C. psittaci, C. trachomatis.
Gejala klamidia urogenital
Wanita:
- selalunya tanpa gejala;
- pelepasan dari saluran kemaluan;
- disuria (jika jangkitan saluran kencing lain dikecualikan);
- sakit di bahagian bawah abdomen;
- pendarahan tidak teratur dari saluran kemaluan;
- dispareunia.
Lelaki:
- pelepasan dari uretra;
- disuria;
- gatal-gatal apabila membuang air kecil;
- sakit di epididimis.
Kanak-kanak:
- konjunktivitis pada bayi baru lahir;
- radang paru-paru pada kanak-kanak dalam tempoh 6 bulan pertama kehidupan.
Servikitis klamidia adalah manifestasi utama jangkitan urogenital klamidia yang paling biasa pada wanita. Penyakit ini selalunya asimtomatik. Kadang-kadang pesakit mengadu tentang pelepasan kecil dari alat kelamin, dan gatal-gatal faraj, disuria, dan pendarahan dalam tempoh antara haid juga boleh diperhatikan. Servikitis klamidia dicirikan oleh pelepasan kuning, mukopurulen dari saluran serviks. Chlamydia boleh menjejaskan pelengkap rahim dan peritoneum pelvis, mengakibatkan perkembangan penyakit radang organ pelvis.
Wanita hamil sering mengalami perubahan dalam perjalanan penyakit. Apabila klamidia menjejaskan tiub dan endometrium, proses implantasi telur yang disenyawakan dan pembentukan plasenta terganggu, yang menyumbang kepada perkembangan kekurangan plasenta sekunder. Chlamydia boleh menjejaskan plasenta dan membran, menyebabkan pembentukan kompleks imun patogenik, yang secara signifikan mengganggu fungsi plasenta sebagai organ yang menyediakan janin dengan nutrisi yang mencukupi semasa bernafas. Dalam kes sedemikian, tanda-tanda keletihan tindak balas penyesuaian-kompensasi, proses involusi-dystropik, pemisahan perkembangan unsur-unsur stromal dan vili, pemendapan fibrinoid yang berlebihan dan penyusupan limfositik ditemui dalam plasenta. Perubahan morfofungsi dalam plasenta membawa kepada kekurangan plasenta, yang seterusnya membawa kepada perkembangan tertunda dan hipotrofi janin. Risiko kerosakan plasenta adalah paling tinggi apabila seorang wanita dijangkiti semasa mengandung. Dalam kes di mana kehamilan berlaku dengan latar belakang jangkitan klamidia kronik, kehadiran antibodi antichlamydial dalam wanita menghalang penyebaran proses berjangkit.
Di mana ia terluka?
Apa yang mengganggumu?
Borang
Wanita:
- serviks;
- VZOMT;
- uretritis;
- perihepatitis.
Lelaki:
- uretritis;
- epididimitis.
Lelaki dan wanita:
- proctitis;
- konjunktivitis;
- Sindrom Reiter;
- limfogranuloma venereum.
Kanak-kanak:
- uretritis;
- vulvovaginitis;
- proctitis;
- konjunktivitis;
- limfogranuloma venereum.
Bayi baru lahir dan bayi:
- konjunktivitis pada bayi baru lahir;
- radang paru-paru pada kanak-kanak dalam 6 bulan pertama kehidupan.
Komplikasi dan akibatnya
Diagnostik klamidia urogenital
Kaedah diagnostik makmal:
- Immunofluoresensi langsung (DIF) adalah kaedah yang agak mudah dan tersedia untuk hampir mana-mana makmal. Kepekaan dan kekhususan kaedah bergantung pada kualiti antibodi luminescent yang digunakan. Disebabkan kemungkinan mendapatkan keputusan positif palsu, kaedah DIF tidak boleh digunakan dalam pemeriksaan forensik. Di samping itu, kaedah ini tidak disyorkan untuk kajian bahan yang diperoleh daripada nasofaring dan rektum.
- Kaedah budaya - penyemaian kultur sel, dianggap sebagai keutamaan untuk diagnostik makmal jangkitan klamidia, terutamanya untuk pemeriksaan perubatan forensik, ia lebih spesifik daripada PIF, tidak boleh digantikan dalam menentukan penawar klamidia, kerana kaedah lain boleh memberikan hasil yang herot. Walau bagaimanapun, sensitiviti kaedah kekal rendah (dalam 40-60%).
- Ujian imunosorben berkaitan enzim (ELISA) untuk pengesanan antigen jarang digunakan untuk diagnostik kerana sensitivitinya yang rendah.
- Kaedah amplifikasi asid nukleik (NAAT) dianggap sangat spesifik dan sensitif dan boleh digunakan untuk saringan, terutamanya untuk kajian bahan klinikal yang diperoleh secara bukan invasif (air kencing, pancutan). Kekhususan kaedah adalah 100%, sensitiviti adalah 98%. Kaedah ini tidak memerlukan daya maju patogen, tetapi perlu mematuhi keperluan ketat untuk syarat pengangkutan bahan klinikal, yang boleh menjejaskan hasil analisis dengan ketara. Kaedah ini termasuk PCR dan PCR masa nyata. Kaedah NASBA (Nucleic Acid Based-Amplification) yang baharu dan menjanjikan dalam masa nyata membolehkan anda menentukan patogen yang berdaya maju dan menggantikan kaedah kultur.
- Kaedah serologi (microimmunofluorescence, immunoenzyme) mempunyai nilai diagnostik yang terhad dan tidak boleh digunakan untuk mendiagnosis jangkitan klamid urogenital, lebih-lebih lagi untuk memantau pemulihan. Pengesanan IgM AT boleh digunakan untuk mendiagnosis radang paru-paru pada bayi baru lahir dan kanak-kanak dalam 3 bulan pertama kehidupan. Apabila memeriksa wanita dengan PID, ketidaksuburan, pengesanan peningkatan 4 kali ganda dalam titer IgG AT apabila memeriksa sera darah berpasangan adalah penting secara diagnostik. Peningkatan tahap IgG AT kepada klamidia (kepada serotype limfogranuloma venereous) dianggap sebagai asas untuk memeriksa pesakit untuk mengecualikan limfogranuloma venereous.
Menjalankan ujian untuk menentukan sensitiviti klamidia terhadap antibiotik adalah tidak digalakkan. Pengambilan sampel klinikal dijalankan:
- pada wanita, sampel diambil dari saluran serviks (kaedah diagnostik: kultur, PIF, PCR, ELISA) dan/atau uretra (kaedah kultur, PIF, PCR, ELISA) dan/atau faraj (PCR);
- pada lelaki, sampel diambil dari uretra (kaedah kultur, PIF, PCR, ELISA) atau bahagian pertama air kencing diperiksa (PCR, LCR). Pesakit mesti menahan daripada membuang air kecil selama 2 jam sebelum mengambil sampel;
- Dalam bayi baru lahir yang dijangkiti, sampel diambil dari konjunktiva kelopak mata bawah dan dari nasofaring; pelepasan vulvar juga diperiksa pada kanak-kanak perempuan.
Teknik pengambilan bahan bergantung kepada kaedah yang digunakan.
Pada masa ini, terminologi berikut digunakan untuk diagnosis: segar (klamidia tidak rumit saluran genitouriner yang lebih rendah) dan kronik (jangka panjang, berterusan, klamidia berulang saluran genitouriner atas, termasuk organ pelvis). Seterusnya, diagnosis topikal harus ditunjukkan, termasuk penyetempatan extragenital. Jangkitan klamidia muncul selepas tempoh inkubasi, tempohnya berkisar antara 5 hingga 40 hari (secara purata 21 hari).
Sekiranya komplikasi berkembang, perundingan dengan pakar yang berkaitan diperlukan.
Prosedur doktor apabila diagnosis jangkitan klamidia ditubuhkan
- Memaklumkan pesakit tentang diagnosis.
- Memberi maklumat tentang tingkah laku semasa rawatan.
- Pengumpulan anamnesis seksual.
- Pengesanan dan pemeriksaan hubungan seksual dijalankan bergantung kepada manifestasi klinikal penyakit dan jangkaan tempoh jangkitan - dari 15 hari hingga 6 bulan.
- Jika klamidia dikesan pada wanita yang bersalin, wanita yang telah melahirkan anak, atau wanita hamil yang tidak menerima rawatan tepat pada masanya, bayi yang baru lahir diperiksa dengan mengambil bahan dari kantung konjunktiva kedua-dua mata. Jika jangkitan klamid dikesan pada bayi yang baru lahir, ibu bapanya diperiksa.
- Sekiranya terdapat jangkitan klamidia pada alat kelamin, rektum dan pharynx pada kanak-kanak dalam tempoh selepas bersalin, penderaan seksual harus disyaki. Perlu diingat bahawa C. trachomatis yang diperoleh secara perinatal boleh berterusan pada kanak-kanak sehingga umur 3 tahun. Adik beradik kepada kanak-kanak yang dijangkiti juga perlu diperiksa. Fakta penderaan seksual harus dilaporkan kepada agensi penguatkuasaan undang-undang.
- Menjalankan langkah-langkah epidemiologi di kalangan orang yang dihubungi (pembersihan fokus epidemiologi) dijalankan bersama dengan ahli epidemiologi daerah:
- pemeriksaan dan pemeriksaan orang yang dihubungi;
- penyata data makmal;
- memutuskan keperluan rawatan, skop dan tempoh pemerhatiannya.
- Jika orang yang dihubungi tinggal di wilayah lain, arahan kerja dihantar ke KVU wilayah.
- Sekiranya tiada hasil daripada rawatan, disyorkan untuk mempertimbangkan kemungkinan sebab berikut:
- keputusan ujian positif palsu;
- ketidakpatuhan dengan rejimen rawatan, terapi yang tidak mencukupi;
- hubungan berulang dengan pasangan yang tidak dirawat;
- jangkitan daripada pasangan baru;
- jangkitan dengan mikroorganisma lain.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Pendidikan pesakit
Pendidikan pesakit harus ditujukan untuk mencegah penyebaran jangkitan.
Apa yang perlu diperiksa?
Ujian apa yang diperlukan?
Siapa yang hendak dihubungi?
Rawatan klamidia urogenital
Klamidia urogenital boleh dirawat dengan berkesan dengan terapi antibiotik. Venereologists mengesyorkan ubat berikut: azithromycin, doxycycline, erythromycin atau ofloxacin. Wanita hamil disyorkan untuk mengambil erythromycin atau amoksisilin.
Maklumat lanjut rawatan
Ramalan
Sekiranya terapi tidak mencukupi, komplikasi mungkin berlaku.
- Wanita dengan pelepasan mukopurulen dari saluran serviks, gejala adnexitis, ketidaksuburan.
- Orang yang pernah melakukan hubungan seksual dengan orang yang dijangkiti klamidia.
- Orang yang menjalani ujian untuk STI lain.
- Bayi yang baru lahir daripada ibu yang mempunyai jangkitan klamidia semasa mengandung.