Pakar perubatan artikel itu
Penerbitan baru
Penyiasatan sistem saraf autonomi
Ulasan terakhir: 07.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Dalam banyak kes, analisis menyeluruh tentang aduan pesakit dan maklumat anamnestik mengenai fungsi sfera dan rektum genitouriner, kehadiran peningkatan berpeluh, dorongan penting untuk membuang air kecil, inkontinensia kencing dan disfungsi erektil (pada lelaki) adalah mencukupi untuk menilai fungsi vegetatif. Kajian yang lebih terperinci mengenai sistem saraf vegetatif adalah dinasihatkan pada pesakit yang mengemukakan aduan yang sepadan, serta dalam beberapa polyneuropathies.
Tekanan darah, kadar jantung
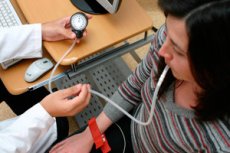
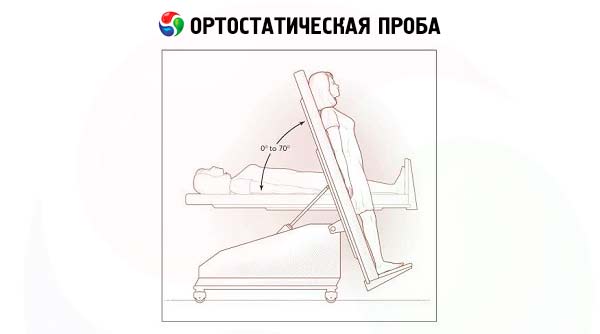
- Ujian ortostatik direka untuk menilai penyertaan sistem saraf simpatetik dalam sokongan vegetatif aktiviti. Tekanan darah dan kadar denyutan jantung (HR) diukur dengan pesakit berbaring dan kemudian berdiri. Tekanan darah dan HR diukur semula 3 minit selepas mengambil kedudukan menegak. Dengan sokongan aktiviti vegetatif normal, HR (sebanyak 30 seminit) dan tekanan darah sistolik (sebanyak 20 mm Hg) meningkat serta-merta selepas peralihan kepada kedudukan menegak, manakala tekanan darah diastolik sedikit berubah. Semasa berdiri, HR boleh meningkat sebanyak 40 seminit, dan tekanan darah sistolik mungkin menurun sebanyak 15 mm Hg di bawah paras awal atau kekal tidak berubah; tekanan darah diastolik tidak berubah atau sedikit meningkat berbanding tahap awal. Sokongan autonomi yang tidak mencukupi didiagnosis jika ujian ortostatik menunjukkan penurunan tekanan darah sistolik sebanyak 10 mm Hg atau lebih serta-merta selepas bergerak ke kedudukan menegak atau sebanyak 15 mm Hg atau lebih semasa berdiri. Dalam kes ini, seseorang harus menganggap ketidakcukupan sistem saraf simpatetik dan kebarangkalian hipotensi arteri ortostatik. Sokongan autonomi yang berlebihan didiagnosis jika tekanan darah sistolik meningkat serta-merta selepas bergerak ke kedudukan menegak lebih daripada 20 mm Hg; atau jika kadar denyutan jantung meningkat lebih daripada 30 seminit; atau jika hanya kenaikan terpencil dalam tekanan darah diastolik diperhatikan.
- Ujian picitan penumbuk juga digunakan untuk menilai sokongan vegetatif aktiviti. Pesakit memerah penumbuk selama 3 minit dengan daya yang sama dengan 30% daripada maksimum yang mungkin (ditentukan oleh dinamometer). Biasanya, tekanan arteri diastolik meningkat sebanyak 15 mm Hg atau lebih. Dalam kes kekurangan vegetatif, peningkatan sedemikian tidak berlaku.
- Ujian pernafasan dalam menilai sistem saraf parasimpatetik. Pesakit diminta untuk bernafas dalam dan jarang (6 nafas seminit). Pernafasan yang mendalam dan jarang pada orang yang sihat memperlahankan nadi sekurang-kurangnya 15 seminit. Kelembapan kurang daripada 10 seminit menunjukkan penurunan dalam aktiviti sistem saraf vagus.
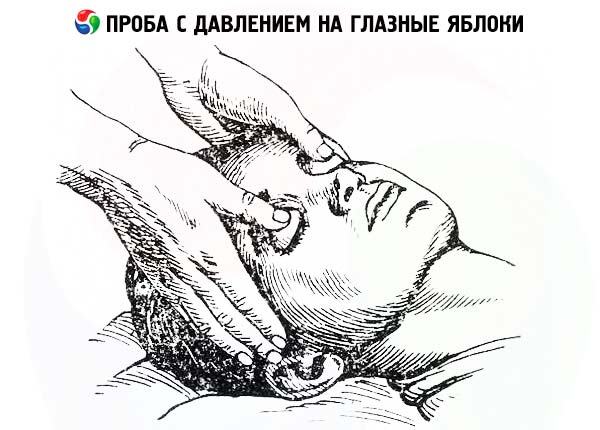
- Ujian tekanan bola mata (Dagnini-Ashner) membolehkan seseorang menilai kereaktifan sistem saraf parasimpatetik. Dengan menggunakan pad jari anda, tekan pada bola mata pesakit yang berbaring telentang sehingga dia berasa sedikit sakit. Teruskan kesan selama 6-10 saat. Biasanya, menjelang akhir ujian, nadi pesakit menjadi perlahan sebanyak 6-12 seminit. Perlahan yang lebih ketara (tindak balas vagal) menunjukkan peningkatan kereaktifan vegetatif, yang kurang ketara - penurunan kereaktifan vegetatif. Ketiadaan tindak balas atau peningkatan paradoks dalam kadar nadi (reaktiviti vegetatif yang menyimpang) menunjukkan dominasi nada sistem saraf simpatik.
Berpeluh
Untuk menilai peluh, palpasi kulit. Dalam kes yang meragukan, anda boleh menggunakan ujian kanji iodin. Kulit pesakit dilincirkan dengan larutan iodin dalam campuran etil alkohol dan minyak kastor (iodin - 1.5; minyak kastor - 10; etil alkohol - 90). Beberapa minit selepas pengeringan, kulit ditaburkan dengan serbuk kanji secara merata. Kemudian, secara buatan mendorong berpeluh pada pesakit (1 asid acetylsalicylic secara lisan dan segelas teh panas). Di tempat di mana peluh dirembes, tindak balas kanji dengan iodin berlaku dan warna ungu gelap yang sengit berlaku. Zon yang tidak berpeluh kekal tidak berwarna.

Kencing
Sekiranya pesakit mengadu kencing, pertama sekali, perutnya dipalpasi. Dalam sesetengah kes, ini akan membolehkan anda mengesan pundi kencing yang terisi penuh. Sifat gangguan kencing biasanya dijelaskan berdasarkan keputusan pemeriksaan urodinamik instrumental (cystomanometri, uroflowmetry ).
Kerosakan lobus hadapan, terutamanya dua hala, membawa kepada penurunan dalam pengaruh perencatan menurun pada pusat kencing tulang belakang, yang ditunjukkan oleh desakan penting untuk membuang air kecil dan inkontinensia kencing (pundi kencing tidak terhalang pusat). Sensitiviti pundi kencing dan sensasi pengisiannya dipelihara, fungsi sfinkter pundi kencing tidak terjejas, kerana pemuliharaan tulang belakangnya masih utuh. Pundi kencing yang tidak dihalang pusat adalah tipikal untuk orang tua dan juga berlaku dengan kerosakan otak yang meresap. Gangguan kognitif menyumbang kepada gangguan kencing.
Kecederaan saraf tunjang akut di atas segmen sakral (kecederaan saraf tunjang) menyebabkan kejutan tulang belakang, di mana fungsi detrusor dihalang dan pundi kencing menjadi terlalu terisi. "Inkontinens limpahan" mungkin berlaku. Kemudian, apabila spastik berkembang di kaki, detrusor juga menjadi "spastik" (hiperaktif) disebabkan oleh kehilangan kawalan perencatan suprasegmental dan pelepasan segmen sakral yang utuh dan arka refleks setempatnya. Pundi kencing suprasacral, atau pundi kencing refleks automatik, terbentuk, yang tidak tertakluk kepada kawalan sukarela, berfungsi secara automatik (detrusor mengecut secara refleks sebagai tindak balas kepada pengisian), dan ditunjukkan oleh inkontinensia kencing yang penting. Rasa kenyang pundi kencing dan sensitivitinya semasa membuang air kecil berkurangan atau hilang, kerana laluan deria menaik dalam saraf tunjang terganggu.
Kerosakan pada neuron parasimpatetik segmen sakral (S2 S3 ) atau aksonnya (trauma, radiculomeloischemia, meningomyelocele) membawa kepada perkembangan atonia pundi kencing, manakala sensitiviti pundi kencing boleh dipelihara (pundi infrasakral, pundi kencing lumpuh motor). Pengekalan kencing berlaku, pundi kencing melimpah dengan air kencing. Dalam kes ini, "inkontinens daripada limpahan", atau inkontinensia kencing paradoks (ischuria paradoxa) adalah mungkin: terdapat tanda-tanda kedua-dua pengekalan kencing (pundi kencing sentiasa melimpah dan tidak kosong dengan sendirinya) dan inkontinens (air kencing sentiasa mengalir keluar setitik demi setitik disebabkan oleh regangan mekanikal sfinkter luaran). Kehadiran berterusan sejumlah besar sisa air kencing dalam pundi kencing disertai dengan risiko tinggi untuk mendapat jangkitan saluran kencing.
Kerosakan pada saraf periferi yang mempersarafi pundi kencing atau pada akar tulang belakang posterior membawa kepada pekakkannya. Ia kehilangan sensitiviti dan menjadi atonik (pundi ekstramedulla periferal, pundi kencing lumpuh deria). Bentuk pundi kencing ini adalah tipikal untuk polineuropati autonomi diabetes, tabes dorsalis. Perasaan pengisian pundi kencing hilang dan refleks pengosongan pundi kencing hilang, akibatnya ia melimpah. Inkontinens limpahan berlaku. Kehadiran berterusan sisa air kencing dalam pundi kencing dikaitkan dengan risiko tinggi jangkitan saluran kencing.
Pundi kencing "autonomi" sepenuhnya tidak mempunyai sebarang pemuliharaan (kerosakan sekunder pada ganglia pundi kencing intramural semasa regangan dinding pundi kencing yang berpanjangan). Dalam kes ini, refleks intramural dimatikan, yang menutup pada paras dinding pundi kencing dan merupakan asas untuk pengujaan refleks yang lebih kompleks. Maklumat deria tentang pundi kencing dalam kes sedemikian tidak hadir, dan impuls eferen tidak dirasakan oleh dinding pundi kencing, yang ditunjukkan oleh atonia pundi kencing dan pengekalan kencing.
Sindrom meningeal
Gejala meningeal muncul dengan keradangan meninges ( meningitis ), dengan kerengsaannya oleh darah tertumpah ( pendarahan subarachnoid ), kurang kerap - dengan mabuk eksogen atau endogen dan peningkatan tekanan intrakranial (dengan tumor otak). Tanda-tanda meningeal yang paling bermaklumat termasuk kekakuan otot oksipital, gejala Kernig, gejala Brudzinsky. Semua gejala meningeal diperiksa dengan pesakit berbaring telentang.

- Untuk mengesan kekakuan otot oksipital, doktor meletakkan bahagian belakang kepala pesakit pada tangannya dan menunggu sehingga otot leher berehat. Kemudian dia dengan berhati-hati membengkokkan leher pesakit, membawa dagu lebih dekat ke dada. Biasanya, dengan fleksi pasif leher, dagu menyentuh dada; dengan kerengsaan meninges, terdapat ketegangan pada otot leher dan dagu tidak sampai ke dada. Harus diingat bahawa batasan julat pergerakan dalam tulang belakang serviks boleh disebabkan oleh arthrosis sendi facet vertebra serviks (spondyloarthrosis). Walau bagaimanapun, dengan spondyloarthrosis, fleksi leher tidak begitu ketara terjejas dan pada masa yang sama, putaran sisi leher adalah terhad dengan ketara, yang tidak tipikal untuk sindrom kerengsaan meningeal. Kekakuan otot leher yang teruk juga mungkin berlaku dengan penyakit Parkinson, tetapi jika anda terus menekan dengan perlahan pada bahagian belakang kepala, leher boleh dibengkokkan sepenuhnya, walaupun pesakit mungkin mengalami sedikit ketidakselesaan.
- Simptom Kernig: kaki pesakit dibengkokkan pada sudut tepat pada sendi pinggul dan lutut, kemudian diluruskan pada sendi lutut. Apabila meninges teriritasi, ketegangan pada otot fleksor kaki bawah terasa, yang menjadikannya mustahil untuk meluruskan kaki.
- Gejala Brudzinski: apabila cuba mencondongkan kepala pesakit secara pasif ke arah dada, fleksi berlaku pada sendi pinggul dan lutut (simptom Brudzinski atas); pergerakan yang sama pada anggota bawah juga disebabkan oleh tekanan pada simfisis kemaluan (gejala Brudzinski tengah); pergerakan fleksi yang serupa pada anggota bawah kontralateral berlaku apabila melakukan ujian Kernig (simptom Brudzinski bawah).


 [
[