Pakar perubatan artikel itu
Penerbitan baru
Hipertensi pulmonari
Ulasan terakhir: 12.07.2025

Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Hipertensi pulmonari (hipertensi arteri pulmonari) ialah peningkatan tekanan dalam sistem arteri pulmonari, yang mungkin disebabkan oleh peningkatan rintangan dalam katil vaskular pulmonari atau peningkatan ketara dalam jumlah aliran darah pulmonari. Patologi ini adalah sekunder dalam kebanyakan kes; apabila punca tidak diketahui, ia dipanggil primer. Dalam hipertensi pulmonari primer, saluran pulmonari menyempit, hipertrofi, dan fibrosis.
Hipertensi pulmonari mengakibatkan beban dan kegagalan ventrikel kanan. Gejala hipertensi pulmonari termasuk keletihan, sesak nafas semasa melakukan senaman, dan kadangkala ketidakselesaan dan pengsan di dada. Diagnosis dibuat dengan mengukur tekanan arteri pulmonari. Rawatan hipertensi pulmonari termasuk vasodilator dan, dalam beberapa kes yang teruk, pemindahan paru-paru. Prognosis secara amnya adalah buruk melainkan punca yang boleh dirawat dikenal pasti.
Biasanya, tekanan dalam arteri pulmonari adalah:
- sistolik - 23-26 mm Hg
- diastolik - 7-9 mm Hg
- purata -12-15 mm Hg
Menurut cadangan WHO, had atas norma untuk tekanan sistolik dalam arteri pulmonari ialah 30 mm Hg, diastolik - 15 mm Hg.
Punca hipertensi pulmonari
Hipertensi pulmonari berlaku apabila tekanan arteri pulmonari purata adalah > 25 mmHg semasa rehat atau > 35 mmHg semasa bersenam. Banyak keadaan dan ubat-ubatan menyebabkan hipertensi pulmonari. Hipertensi pulmonari primer adalah hipertensi pulmonari jika tiada sebab-sebab tersebut. Walau bagaimanapun, hasilnya mungkin serupa. Hipertensi pulmonari primer jarang berlaku, dengan kejadian 1 hingga 2 orang setiap juta.
Hipertensi pulmonari primer memberi kesan kepada wanita dua kali lebih kerap daripada lelaki. Purata umur semasa diagnosis ialah 35 tahun. Penyakit ini mungkin bersifat keluarga atau sporadis; kes sporadis adalah kira-kira 10 kali lebih biasa. Kebanyakan kes keluarga mempunyai mutasi dalam gen reseptor protein morfogenetik tulang jenis 2 (BMPR2), ahli keluarga reseptor faktor pertumbuhan berubah (TGF) -beta. Kira-kira 20% daripada kes sporadis juga mempunyai mutasi BMPR2. Ramai orang dengan hipertensi pulmonari primer mempunyai tahap angioprotein 1 yang tinggi; angioprotein 1 nampaknya menurunkan kawalan BMPR1A, protein berkaitan BMPR2, dan boleh merangsang pengeluaran serotonin dan percambahan sel otot licin endothelial. Faktor lain yang mungkin berkaitan termasuk gangguan pengangkutan serotonin dan jangkitan herpesvirus manusia 8.
Hipertensi pulmonari primer dicirikan oleh vasokonstriksi berubah-ubah, hipertrofi otot licin, dan pembentukan semula dinding saluran. Vasokonstriksi dianggap disebabkan oleh peningkatan aktiviti tromboksan dan endothelin 1 (vasokonstriktor) di satu pihak, dan penurunan aktiviti prostasiklin dan nitrik oksida (vasodilator) di pihak yang lain. Peningkatan tekanan vaskular pulmonari, yang berlaku disebabkan oleh halangan vaskular, memburukkan lagi kerosakan endothelial. Kerosakan mengaktifkan pembekuan pada permukaan intim, yang boleh memburukkan hipertensi. Ini juga mungkin difasilitasi oleh koagulopati trombotik disebabkan peningkatan tahap perencat pengaktif plasminogen jenis 1 dan fibrinopeptida A dan penurunan aktiviti pengaktif plasminogen tisu. Pembekuan fokus pada permukaan endothelial tidak boleh dikelirukan dengan hipertensi arteri pulmonari tromboembolik kronik, yang disebabkan oleh tromboemboli pulmonari yang teratur.
Akhirnya, dalam kebanyakan pesakit, hipertensi pulmonari primer membawa kepada hipertrofi ventrikel kanan dengan pelebaran dan kegagalan ventrikel kanan.
Punca hipertensi pulmonari dibentangkan dalam klasifikasi.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Klasifikasi etiologi hipertensi pulmonari
Kegagalan ventrikel kiri
- Penyakit jantung iskemik.
- Hipertensi arteri.
- Kecacatan injap aorta, koarktasio aorta.
- Regurgitasi mitral.
- Kardiomiopati.
- Miokarditis.
Peningkatan tekanan di atrium kiri
- Stenosis mitral.
- Tumor atau trombosis atrium kiri.
- Jantung triatrial, anulus mitral supravalvular.
Halangan vena pulmonari
- Fibrosis mediastinal.
- Trombosis vena pulmonari.
Penyakit paru-paru parenchymatous
- Penyakit pulmonari obstruktif kronik.
- Penyakit paru-paru interstisial (proses tersebar di dalam paru-paru).
- Kecederaan paru-paru akut yang teruk:
- sindrom gangguan pernafasan dewasa;
- pneumonitis meresap yang teruk.
Penyakit sistem arteri pulmonari
- Hipertensi pulmonari primer.
- Embolisme pulmonari berulang atau masif.
- Trombosis in situ arteri pulmonari.
- Vaskulitis sistemik.
- Stenosis arteri pulmonari distal.
- Peningkatan aliran darah pulmonari:
- kecacatan jantung kongenital dengan shunting kiri ke kanan (cacat septum ventrikel, kecacatan septum atrium);
- duktus arteriosus paten.
- Hipertensi pulmonari akibat dadah dan makanan.
Hipertensi pulmonari pada bayi baru lahir
- Peredaran janin terpelihara.
- Penyakit membran hyalin.
- Hernia diafragma.
- Aspirasi mekonium.
Hipoksia dan/atau hiperkapnia
- Tinggal di kawasan pergunungan tinggi.
- Sekatan saluran pernafasan atas:
- tonsil yang diperbesarkan;
- sindrom apnea tidur obstruktif.
- Sindrom hipoventilasi obes (sindrom Pickwickian).
- Hipoventilasi alveolar primer.
Ramai penulis menganggap ia sesuai untuk mengklasifikasikan hipertensi pulmonari bergantung pada masa perkembangannya dan untuk membezakan antara bentuk akut dan kronik.
Punca Hipertensi Pulmonari Akut
- PE atau trombosis in situ dalam sistem arteri pulmonari.
- Kegagalan ventrikel kiri akut dari mana-mana asal.
- Status asma.
- Sindrom gangguan pernafasan.
Punca Hipertensi Pulmonari Kronik
- Peningkatan aliran darah pulmonari.
- Kecacatan septum ventrikel.
- Kecacatan septum atrium.
- Paten duktus arteriosus.
- Peningkatan tekanan di atrium kiri.
- Kecacatan injap mitral.
- Myxoma atau trombus atrium kiri.
- Kegagalan ventrikel kiri kronik dari mana-mana asal.
- Peningkatan rintangan dalam sistem arteri pulmonari.
- Genesis hipoksik (penyakit pulmonari obstruktif kronik, hipoksia ketinggian tinggi, sindrom hipoventilasi).
- Genesis obstruktif (embolisme pulmonari berulang, pengaruh agen farmakologi, hipertensi pulmonari primer, penyakit tisu penghubung meresap, vaskulitis sistemik, penyakit veno-oklusif).
Gejala hipertensi pulmonari
Gejala klinikal pertama hipertensi pulmonari muncul apabila tekanan darah dalam arteri pulmonari meningkat sebanyak 2 kali atau lebih berbanding dengan norma.
Manifestasi subjektif utama hipertensi pulmonari hampir sama dalam semua bentuk etiologi sindrom ini. Pesakit bimbang tentang:
- sesak nafas (aduan paling awal dan paling biasa pesakit) pada mulanya semasa melakukan senaman fizikal, dan kemudian semasa berehat;
- kelemahan, peningkatan keletihan;
- pengsan (disebabkan oleh hipoksia otak, yang paling tipikal untuk hipertensi pulmonari primer);
- sakit di kawasan jantung yang bersifat tetap (dalam 10-50% pesakit, tanpa mengira etiologi hipertensi pulmonari); disebabkan oleh kekurangan koronari relatif akibat hipertrofi teruk miokardium ventrikel kanan;
- hemoptisis adalah gejala biasa hipertensi pulmonari, terutamanya dengan peningkatan tekanan yang ketara dalam arteri pulmonari;
- suara serak (tercatat dalam 6-8% pesakit dan disebabkan oleh mampatan saraf berulang kiri oleh arteri pulmonari yang diluaskan dengan ketara);
- sakit di kawasan hati dan bengkak di kaki dan tulang kering (gejala ini muncul dengan perkembangan kegagalan jantung paru-paru pada pesakit dengan hipertensi pulmonari).
Dyspnea progresif semasa melakukan senaman dan mudah keletihan terdapat dalam hampir semua kes. Dyspnea mungkin disertai dengan ketidakselesaan dada yang tidak tipikal dan pening atau pening semasa melakukan senaman. Gejala hipertensi pulmonari ini disebabkan terutamanya oleh output jantung yang tidak mencukupi. Fenomena Raynaud berlaku pada kira-kira 10% pesakit dengan hipertensi pulmonari primer, di mana 99% adalah wanita. Hemoptisis jarang berlaku tetapi boleh membawa maut; dysphonia akibat mampatan saraf laring yang berulang oleh arteri pulmonari yang diperbesarkan (sindrom Ortner) juga jarang berlaku.
Dalam kes lanjutan, simptom hipertensi pulmonari mungkin termasuk lebam ventrikel kanan, bunyi jantung kedua (S2) meresap dengan komponen pulmonari S (P) yang ditekankan, klik ejeksi pulmonari, bunyi jantung ketiga ventrikel kanan (S3), dan distensi vena jugular. Kesesakan hati dan edema periferi adalah perkara biasa pada peringkat lanjut.
Hipertensi portopulmonari
Hipertensi portopulmonari adalah hipertensi arteri pulmonari yang teruk dengan hipertensi portal pada pesakit tanpa sebab sekunder.
Hipertensi pulmonari berlaku pada pesakit dengan pelbagai keadaan yang mengakibatkan hipertensi portal dengan atau tanpa sirosis. Hipertensi portopulmonari adalah kurang biasa daripada sindrom hepatopulmonari pada pesakit dengan penyakit hati kronik (3.5-12%).
Gejala pertama adalah sesak nafas dan keletihan, dan sakit dada dan hemoptisis juga mungkin berlaku. Pesakit mempunyai penemuan fizikal dan perubahan ECG ciri hipertensi pulmonari; tanda-tanda cor pulmonale (denyut vena jugular, edema) boleh berkembang. Regurgitasi tricuspid adalah perkara biasa. Diagnosis disyaki berdasarkan ekokardiografi dan disahkan oleh kateterisasi jantung kanan.
Rawatan - terapi hipertensi pulmonari primer, tidak termasuk ubat hepatotoksik. Dalam sesetengah pesakit, terapi vasodilator berkesan. Hasilnya ditentukan oleh patologi hati yang mendasari. Hipertensi portopulmonari adalah kontraindikasi relatif kepada pemindahan hati disebabkan oleh peningkatan risiko komplikasi dan kematian. Selepas pemindahan, sesetengah pesakit dengan hipertensi pulmonari sederhana mengalami pembalikan patologi.
Di mana ia terluka?
Apa yang mengganggumu?
Diagnostik hipertensi pulmonari
Pemeriksaan objektif mendedahkan sianosis, dan dengan hipertensi pulmonari yang berpanjangan, falang distal jari-jari memperoleh bentuk "batang drum", dan kuku kelihatan seperti "cermin mata".
Auskultasi jantung mendedahkan tanda-tanda ciri hipertensi pulmonari - aksentuasi (selalunya membelah) nada kedua ke atas a.pulmonalis; murmur sistolik di kawasan proses xiphoid, meningkat pada inspirasi (gejala Rivero-Corvallo) - tanda kekurangan relatif injap tricuspid, terbentuk berkaitan dengan hipertrofi miokardium ventrikel kanan yang ketara; pada peringkat akhir hipertensi pulmonari, murmur diastolik boleh dikesan di ruang intercostal kedua di sebelah kiri (di atas a.pulmonalis), disebabkan oleh kekurangan relatif injap arteri pulmonari dengan pengembangannya yang ketara (Graham-Still murmur).
Perkusi jantung biasanya tidak mendedahkan gejala patognomonik hipertensi pulmonari. Jarang, adalah mungkin untuk mengesan pengembangan sempadan kusam vaskular di ruang intercostal ke-2 di sebelah kiri (disebabkan oleh pengembangan arteri pulmonari) dan pergeseran sempadan kanan jantung ke luar dari garis parasternal kanan akibat hipertrofi miokardium ventrikel kanan.
Patognomonik untuk hipertensi pulmonari adalah: hipertrofi ventrikel kanan dan atrium kanan, serta tanda-tanda yang menunjukkan peningkatan tekanan dalam arteri pulmonari.
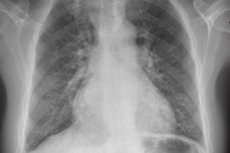
Untuk mengesan gejala ini, perkara berikut digunakan: X-ray dada, ECG, ekokardiografi, kateterisasi jantung kanan dengan pengukuran tekanan di atrium kanan, ventrikel kanan, dan batang arteri pulmonari. Apabila melakukan kateterisasi jantung kanan, ia juga dinasihatkan untuk menentukan tekanan kapilari pulmonari atau tekanan baji arteri pulmonari, yang mencerminkan tahap tekanan di atrium kiri. Tekanan baji arteri pulmonari meningkat pada pesakit dengan penyakit jantung dan kegagalan ventrikel kiri.
Untuk mengenal pasti punca hipertensi pulmonari, selalunya perlu menggunakan kaedah pemeriksaan lain, seperti X-ray dan tomografi yang dikira paru-paru, scintigraphy radionuklida pengudaraan-perfusi paru-paru, angiopulmonografi. Penggunaan kaedah ini membolehkan kita menentukan patologi parenkim dan sistem vaskular paru-paru. Dalam sesetengah kes, adalah perlu untuk menggunakan biopsi paru-paru (untuk mendiagnosis penyakit paru-paru interstisial meresap, penyakit veno-occlusive pulmonari, granulomatosis kapilari pulmonari, dll.).
Dalam gambaran klinikal penyakit jantung paru-paru, krisis hipertensi dalam sistem arteri pulmonari boleh diperhatikan. Manifestasi klinikal utama krisis adalah:
- sesak nafas secara tiba-tiba (paling kerap berlaku pada waktu petang atau pada waktu malam);
- batuk teruk, kadang-kadang dengan kahak bercampur dengan darah;
- ortopnea;
- sianosis umum yang teruk;
- rangsangan adalah mungkin;
- nadi kerap dan lemah;
- denyutan a.pulmonalis yang ketara dalam ruang intercostal ke-2;
- membonjol conus a.pulmonalis (pada perkusi ia ditunjukkan oleh pengembangan kebodohan vaskular di ruang intercostal ke-2 di sebelah kiri);
- denyutan ventrikel kanan di epigastrium;
- aksen nada kedua pada a.pulmonalis;
- bengkak dan denyutan urat jugular;
- penampilan tindak balas vegetatif dalam bentuk urina spastica (pembebasan sejumlah besar air kencing ringan dengan ketumpatan rendah), buang air besar secara tidak sengaja selepas berakhirnya krisis;
- penampilan refleks Plesh (refleks hepatojugular).
Diagnosis hipertensi pulmonari primer disyaki pada pesakit dengan dyspnea yang ketara semasa melakukan senaman tanpa ketiadaan sejarah penyakit lain yang boleh menyebabkan hipertensi pulmonari.
Pesakit pada mulanya menjalani x-ray dada, spirometri, dan ECG untuk mengenal pasti punca yang lebih biasa bagi dyspnea, diikuti dengan ekokardiografi Doppler untuk mengukur tekanan arteri ventrikel kanan dan pulmonari dan untuk mengenal pasti kemungkinan keabnormalan anatomi yang menyebabkan hipertensi pulmonari sekunder.
Penemuan radiografi yang paling biasa dalam hipertensi pulmonari primer adalah melebar hilar dengan penyempitan periferi yang ketara ('dipotong'). Spirometri dan isipadu paru-paru mungkin normal atau menunjukkan sekatan ringan, tetapi kapasiti meresap untuk karbon monoksida (DL) biasanya berkurangan. Perubahan ECG biasa termasuk sisihan paksi kanan, R > S dalam V; Gelombang SQ T, dan gelombang P memuncak.
Penyiasatan tambahan dilakukan untuk mendiagnosis punca sekunder yang tidak jelas secara klinikal. Ini termasuk imbasan pengudaraan-perfusi untuk mengesan penyakit tromboembolik; ujian fungsi pulmonari untuk mengenal pasti penyakit paru-paru yang menghalang atau menyekat; dan ujian serologi untuk mengesahkan atau mengecualikan penyakit reumatik. Hipertensi arteri pulmonari tromboembolik kronik dicadangkan oleh CT atau imbasan paru-paru dan didiagnosis dengan arteriografi. Siasatan lain, seperti ujian HIV, ujian fungsi hati, dan polisomnografi, dilakukan dalam situasi klinikal yang sesuai.
Jika penilaian awal tidak mendedahkan sebarang keadaan yang berkaitan dengan hipertensi pulmonari sekunder, kateterisasi arteri pulmonari perlu dilakukan untuk mengukur tekanan jantung dan arteri pulmonari kanan, tekanan baji kapilari pulmonari, dan keluaran jantung. Kecacatan septum atrium kanan harus diketepikan dengan mengukur ketepuan O 2. Hipertensi pulmonari primer ditakrifkan sebagai tekanan arteri pulmonari purata yang lebih besar daripada 25 mm Hg tanpa sebab yang mungkin. Walau bagaimanapun, kebanyakan pesakit dengan hipertensi pulmonari primer mempunyai tekanan yang jauh lebih tinggi (cth, 60 mm Hg). Vasodilator (cth, nitrik oksida yang disedut, epoprostenol intravena, adenosin) sering digunakan semasa prosedur; penurunan tekanan ventrikel kanan sebagai tindak balas kepada ubat-ubatan ini membantu membimbing pemilihan ubat. Biopsi pernah digunakan secara meluas tetapi tidak lagi disyorkan kerana morbiditi dan kematiannya yang tinggi.
Sekiranya pesakit didiagnosis dengan hipertensi pulmonari primer, sejarah keluarga diperiksa untuk mengenal pasti kemungkinan penghantaran genetik, yang ditunjukkan oleh kes kematian pramatang orang yang agak sihat dalam keluarga. Dalam hipertensi pulmonari primer keluarga, kaunseling genetik adalah perlu untuk memaklumkan ahli keluarga tentang risiko penyakit (kira-kira 20%) dan mengesyorkan mereka menjalani pemeriksaan (ekokardiografi). Pada masa hadapan, ujian untuk mutasi dalam gen BMPR2 dalam hipertensi pulmonari primer keluarga mungkin bernilai.
Apa yang perlu diperiksa?
Bagaimana untuk memeriksa?
Ujian apa yang diperlukan?
Siapa yang hendak dihubungi?
Rawatan hipertensi pulmonari
Rawatan hipertensi pulmonari sekunder bertujuan untuk merawat patologi yang mendasari. Pesakit dengan hipertensi arteri pulmonari yang teruk akibat tromboembolisme kronik harus menjalani tromboendarterektomi pulmonari. Ini adalah operasi yang lebih kompleks daripada embolektomi pembedahan kecemasan. Dalam peredaran ekstrapulmonari, trombus vaskularisasi yang teratur dikeluarkan di sepanjang batang paru-paru. Prosedur ini menyembuhkan hipertensi arteri pulmonari dalam peratusan kes yang ketara dan memulihkan fungsi ekstrapulmonari; di pusat khusus, kematian pembedahan adalah kurang daripada 10%.
Rawatan hipertensi pulmonari primer berkembang pesat. Ia bermula dengan penyekat saluran kalsium oral, yang boleh mengurangkan tekanan arteri pulmonari atau rintangan vaskular pulmonari dalam kira-kira 10% hingga 15% pesakit. Tiada perbezaan dalam keberkesanan antara pelbagai jenis penyekat saluran kalsium, walaupun kebanyakan pakar mengelakkan verapamil kerana kesan inotropik negatifnya. Tindak balas terhadap terapi ini adalah tanda prognostik yang menggalakkan, dan pesakit harus meneruskan rawatan ini. Sekiranya tiada tindak balas, ubat lain dimulakan.
Epoprostenol intravena (analog prostacyclin) meningkatkan fungsi dan memanjangkan kelangsungan hidup walaupun pada pesakit yang tahan terhadap vasodilator pada masa kateterisasi. Kelemahan rawatan termasuk keperluan untuk kateter pusat yang tinggal di dalam dan kesan buruk yang ketara, termasuk pembilasan, cirit-birit, dan bakteremia akibat tinggalan kateter pusat jangka panjang. Ejen alternatif—analog prostacyclin yang disedut (iloprost), oral (beraprost), dan subkutaneus (treprostinil)—sedang dikaji.
Antagonis reseptor endothelin oral bosentan juga berkesan pada sesetengah pesakit, biasanya mereka yang mempunyai penyakit yang lebih ringan dan tidak responsif kepada vasodilator. Sildenafil oral dan L-arginine juga sedang disiasat.
Ramalan
Pemindahan paru-paru menawarkan satu-satunya harapan untuk sembuh, tetapi membawa risiko komplikasi yang tinggi akibat masalah penolakan dan jangkitan. Kadar kelangsungan hidup lima tahun ialah 60% disebabkan oleh bronchiolitis obliterans. Pemindahan paru-paru dikhaskan untuk pesakit yang mengalami kegagalan jantung peringkat IV Persatuan Jantung New York (ditakrifkan sebagai sesak nafas dengan aktiviti yang minimum, memerlukan kurungan di atas katil atau kerusi) yang tidak bertindak balas terhadap analog prostacyclin.
Ramai pesakit memerlukan ubat tambahan untuk merawat kegagalan jantung, termasuk diuretik, dan mereka juga mesti menerima warfarin untuk mencegah tromboembolisme.
Kemandirian median pesakit tanpa rawatan ialah 2.5 tahun. Puncanya biasanya kematian mengejut akibat kegagalan ventrikel kanan. Kelangsungan hidup lima tahun dengan epoprostenol adalah 54%, manakala dalam minoriti pesakit yang bertindak balas terhadap penyekat saluran kalsium, ia melebihi 90%.
Hipertensi pulmonari mempunyai prognosis yang buruk jika gejala seperti output jantung yang rendah, arteri pulmonari yang lebih tinggi dan tekanan atrium kanan, kekurangan tindak balas terhadap vasodilator, kegagalan jantung, hipoksemia, dan kemerosotan status fungsi keseluruhan hadir.

